 Forum Nasional XV Jaringan Kebijakan Kesehatan Indonesia (JKKI) 2025 hari kedua dibuka dengan penuh semangat di Common Room Gedung Penelitian dan Pengembangan FK-KMK UGM. Acara dipandu oleh Ubaid Hawari, S.IKom selaku Master of Ceremony (MC). Tema yang diusung pada hari kedua ini adalah “Kebijakan Pendidikan Dokter Spesialis dalam UU Kesehatan 2023: Dari Agenda Setting Menuju Implementasi Kebijakan”. Tema ini diangkat untuk mengupas tuntas terkait pelaksanaan program pendidikan dokter spesialis (residen) di Indonesia berdasarkan UU Kesehatan 2023 sebagai upaya untuk mencari solusi implementatif untuk mencetak dokter spesialis yang berkualitas dan mengatasi tantangan pemerataan di Indonesia.
Forum Nasional XV Jaringan Kebijakan Kesehatan Indonesia (JKKI) 2025 hari kedua dibuka dengan penuh semangat di Common Room Gedung Penelitian dan Pengembangan FK-KMK UGM. Acara dipandu oleh Ubaid Hawari, S.IKom selaku Master of Ceremony (MC). Tema yang diusung pada hari kedua ini adalah “Kebijakan Pendidikan Dokter Spesialis dalam UU Kesehatan 2023: Dari Agenda Setting Menuju Implementasi Kebijakan”. Tema ini diangkat untuk mengupas tuntas terkait pelaksanaan program pendidikan dokter spesialis (residen) di Indonesia berdasarkan UU Kesehatan 2023 sebagai upaya untuk mencari solusi implementatif untuk mencetak dokter spesialis yang berkualitas dan mengatasi tantangan pemerataan di Indonesia.
Perspektif Sejarah dalam Kebijakan Pendidikan Residen, serta Agenda Setting Pendidikan Residen di UU No. 17 Tahun 2023
 Sesi pertama dimoderatori oleh dr. Yoyo Suhoyo dan disampaikan oleh Pak Baha’Uddin S.S., M.Hum. Pak Baha’uddin menjelaskan evolusi pendidikan dokter di Indonesia. Pendidikan dokter di Indonesia mengalami beberapa perubahan, dimulai dengan Sekolah Dokter Jawa, Geneeskundige Hoogeschool te Batavia (GHS), Djakarta Ika Daigaku, hingga Perguruan Tinggi Kedokteran (PTK). Pendidikan dokter spesialis di Indonesia mulai muncul di tahun 1960-1970, dan mulai berkembang dengan munculnya berbagai regulasi mulai dari UU No. 20 Tahun 2013 tentang Pendidikan Kedokteran hingga UU No. 17 Tahun 2023 tentang Kesehatan. Namun, Pak Baha’uddin menggarisbawahi bahwa permasalahan pendidikan dokter residen di Indonesia dari masa kolonial hingga saat ini masih sama, yaitu terkait dengan kualitas pendidikan dan pemerataan di seluruh wilayah.
Sesi pertama dimoderatori oleh dr. Yoyo Suhoyo dan disampaikan oleh Pak Baha’Uddin S.S., M.Hum. Pak Baha’uddin menjelaskan evolusi pendidikan dokter di Indonesia. Pendidikan dokter di Indonesia mengalami beberapa perubahan, dimulai dengan Sekolah Dokter Jawa, Geneeskundige Hoogeschool te Batavia (GHS), Djakarta Ika Daigaku, hingga Perguruan Tinggi Kedokteran (PTK). Pendidikan dokter spesialis di Indonesia mulai muncul di tahun 1960-1970, dan mulai berkembang dengan munculnya berbagai regulasi mulai dari UU No. 20 Tahun 2013 tentang Pendidikan Kedokteran hingga UU No. 17 Tahun 2023 tentang Kesehatan. Namun, Pak Baha’uddin menggarisbawahi bahwa permasalahan pendidikan dokter residen di Indonesia dari masa kolonial hingga saat ini masih sama, yaitu terkait dengan kualitas pendidikan dan pemerataan di seluruh wilayah.
Selanjutnya adalah penyampaian sesi pertama mengenai “Pendidikan Residen berbasis Kompetensi di Berbagai Negara” yang disampaikan oleh Prof. dr. Titi Savitri, MA, M.Med.Ed, PhD. Prof Titi menjelaskan kurikulum pendidikan residen di negara-negara maju, seperti Amerika, Kanada dan Inggris. Peserta didik program spesialis di Amerika diwajibkan untuk lulus dalam beberapa domain kompetensi sebelum diperbolehkan untuk menerapkan tindakan klinis tanpa supervisi. Di Inggris, peserta didik program spesialis juga didasarkan pada kompetensi, bukan pada jangka waktu pendidikan.
 Prof. dr. Laksono Trisnantoro, M.Sc., PhD sebagai pembahas menjelaskan dan menanggapi mengenai masalah yang masih terjadi pada program pendidikan dokter spesialis di Indonesia, salah satunya adalah status hukum dan stigma residen di Indonesia sebagai peserta didik. Beliau menekankan pentingnya sebuah kolaborasi antara peneliti di bidang pendidikan kedokteran, kebijakan dan sejarah untuk menciptakan sebuah penelitian agar dapat menjadi dasar yang kuat untuk pengambilan keputusan mengenai pendidikan residen di Indonesia.
Prof. dr. Laksono Trisnantoro, M.Sc., PhD sebagai pembahas menjelaskan dan menanggapi mengenai masalah yang masih terjadi pada program pendidikan dokter spesialis di Indonesia, salah satunya adalah status hukum dan stigma residen di Indonesia sebagai peserta didik. Beliau menekankan pentingnya sebuah kolaborasi antara peneliti di bidang pendidikan kedokteran, kebijakan dan sejarah untuk menciptakan sebuah penelitian agar dapat menjadi dasar yang kuat untuk pengambilan keputusan mengenai pendidikan residen di Indonesia.
Arah Kebijakan Pendidikan Residen di Indonesia
Sesi kedua disampaikan oleh Anna Kurniati, S.KM., M.A., PhD selaku Direktur Penyediaan SDM Kesehatan Kementerian Kesehatan dan Prof. Dr. dr. Med. Tri Hanggono Achmad, selaku Direktur Jenderal Kementerian Riset dan Teknologi Dikti. Bu Anna menjelaskan bahwa Indonesia masih mengalami defisit sekitar 70.000 dokter spesialis. Untuk memenuhi kebutuhan masyarakat, perlu dicetak sekitar 16.000 hingga 49.000 dokter spesialis per tahun. Menanggapi hal tersebut, Kemenkes dan Kemenristekdikti berkolaborasi untuk mempercepat pemenuhan dokter spesialis, dengan menambah jalur masuk pendidikan residen melalui RSPPU dan menyediakan beasiswa serta tunjangan khusus bagi dokter spesialis yang bersedia ditempatkan di wilayah DTPK.
 Prof Tri kemudian menambahkan bahwa kolaborasi dengan berbagai sektor merupakan hal penting karena kesehatan adalah masalah yang kompleks. Mengidentifikasi defisiensi spesialis sebagai masalah utama dalam Sistem Kesehatan Akademik (SKA), Kemenristekdikti membentuk satuan tugas dengan tiga strategi quick win: membuka program studi baru dengan peningkatan kuota, menempatkan residen senior pada Rumah Sakit Pendidikan Prioritas, dan memperkuat kemitraan lintas sektor.
Prof Tri kemudian menambahkan bahwa kolaborasi dengan berbagai sektor merupakan hal penting karena kesehatan adalah masalah yang kompleks. Mengidentifikasi defisiensi spesialis sebagai masalah utama dalam Sistem Kesehatan Akademik (SKA), Kemenristekdikti membentuk satuan tugas dengan tiga strategi quick win: membuka program studi baru dengan peningkatan kuota, menempatkan residen senior pada Rumah Sakit Pendidikan Prioritas, dan memperkuat kemitraan lintas sektor.
Sesi diskusi diwarnai dengan berbagai pandangan dan pertanyaan peserta, seperti terkait regulasi pendanaan dalam rangka pemerataan residen ke daerah DPTK dan ketimpangan biaya pendidikan residen di Perguruan Tinggi Swasta dan Perguruan Tinggi Negeri. Kedua narasumber menekankan bahwa penempatan dan pendanaan sudah ditetapkan sejak awal peserta didik diterima dalam program pendidikan dokter spesialis. Bagi peserta didik yang menerima beasiswa, penetapan lokus juga sudah dilakukan di awal. Kolaborasi antara Kementerian, PTS dan PTN juga diperlukan untuk melihat struktur pendanaan program dan mengidentifikasi ketidaksesuaian. Prof Tri kemudian menambahkan, bahwa pendidikan residen merupakan suatu hal yang spesial, karena sejak awal penerimaan peserta didik, sudah ada integrasi dengan Fasilitas Pelayanan Kesehatan untuk menutup kekosongan sumber daya manusia.
Penelitian Eksplorasi mengenai Kebutuhan Residen di Rumah Sakit Tentara
 Sebelum memasuki inti di sesi ketiga, Prof Laksono memberikan pengantar mengenai sebuah penelitian tentang Beban Kerja Ideal di lingkup Rumah Sakit Tentara dan bagaimana kebutuhan residen diperlukan di sebuah Rumah Sakit Tentara. Penelitian ini dilakukan oleh Dr. dr. Khairan Irmansyah, Sp. THT-KL., M.Kes yang merupakan seorang dokter spesialis THT-KL di Rumah Sakit Tentara. Berdasarkan hasil penelitian beban kerja, ditemukan bahwa ada beban kerja yang berlebih pada dokter spesialis tertentu. Hal ini disebabkan oleh keterbatasan dokter spesialis, yang juga menyebabkan dokter umum juga sering menghadapi dan terdesak untuk mengatasi situasi di luar kompetensinya. Hal ini menunjukkan bahwa ada ketidakseimbangan antara SDM dengan beban kerja. Selama ini, Rumah Sakit Tentara merasa terbantu dengan dokter internship, sehingga dokter residen bisa menjadi solusi sementara untuk mengatasi keterbatasan dokter spesialis asal tetap sesuai dengan regulasi yang berlaku.
Sebelum memasuki inti di sesi ketiga, Prof Laksono memberikan pengantar mengenai sebuah penelitian tentang Beban Kerja Ideal di lingkup Rumah Sakit Tentara dan bagaimana kebutuhan residen diperlukan di sebuah Rumah Sakit Tentara. Penelitian ini dilakukan oleh Dr. dr. Khairan Irmansyah, Sp. THT-KL., M.Kes yang merupakan seorang dokter spesialis THT-KL di Rumah Sakit Tentara. Berdasarkan hasil penelitian beban kerja, ditemukan bahwa ada beban kerja yang berlebih pada dokter spesialis tertentu. Hal ini disebabkan oleh keterbatasan dokter spesialis, yang juga menyebabkan dokter umum juga sering menghadapi dan terdesak untuk mengatasi situasi di luar kompetensinya. Hal ini menunjukkan bahwa ada ketidakseimbangan antara SDM dengan beban kerja. Selama ini, Rumah Sakit Tentara merasa terbantu dengan dokter internship, sehingga dokter residen bisa menjadi solusi sementara untuk mengatasi keterbatasan dokter spesialis asal tetap sesuai dengan regulasi yang berlaku.
Diskusi pada sesi ini lebih lanjut menjelaskan mengenai rencana jangka menengah untuk menyeimbangkan beban kerja antara profesi medis di RST tanpa mengganggu kesinambungan pelayanan. Strategi yang dilakukan adalah merekrut, meski terbatas karena struktur organisasi yang rigid. Strategi selanjutnya adalah mengintegrasikan residen ke dalam pelayanan kesehatan, khususnya untuk daerah terluar.
Visi mengenai Status dan Kesejahteraan Residen dalam Sistem Pendidikan Dokter Spesialis di Indonesia
 Disampaikan oleh Dr. dr. Slamet Riyadi Nuwono, DTM&H., MARS., M.Kes. Sesi ini diawali dengan pengantar oleh Prof. Laksono, dimana beliau menekankan bahwa status dan insentif residen di Indonesia menjadi perbedaan yang sangat mencolok dengan negara lain. Beliau menjelaskan perbedaan antara Rumah Sakit Pelayanan Non-Pendidikan dan Pendidikan. Rumah Sakit Pendidikan menekankan pada kolaborasi antara pelayanan, edukasi dan penelitian yang dijalankan oleh SDM Rumah Sakit, Fakultas dan residen. Status residen harus secara jelas ditegakkan sebagai pegawai, agar dapat menerima insentif tanpa ada masalah. Bantuan pendanaan residen dapat berasal dari tiga sumber, yaitu APBN, APBD dan penyelenggara pendidikan. PP No. 28 Tahun 2024 juga telah menekankan bahwa peserta didik residen adalah pegawai pada Fasyankes atau RSPPU yang berhak menerima imbalan jasa dan insentif. Lebih lanjut perlu ada koordinasi lintas kementerian yang mengurus keuangan negara mengenai pendayagunaan peserta didik.
Disampaikan oleh Dr. dr. Slamet Riyadi Nuwono, DTM&H., MARS., M.Kes. Sesi ini diawali dengan pengantar oleh Prof. Laksono, dimana beliau menekankan bahwa status dan insentif residen di Indonesia menjadi perbedaan yang sangat mencolok dengan negara lain. Beliau menjelaskan perbedaan antara Rumah Sakit Pelayanan Non-Pendidikan dan Pendidikan. Rumah Sakit Pendidikan menekankan pada kolaborasi antara pelayanan, edukasi dan penelitian yang dijalankan oleh SDM Rumah Sakit, Fakultas dan residen. Status residen harus secara jelas ditegakkan sebagai pegawai, agar dapat menerima insentif tanpa ada masalah. Bantuan pendanaan residen dapat berasal dari tiga sumber, yaitu APBN, APBD dan penyelenggara pendidikan. PP No. 28 Tahun 2024 juga telah menekankan bahwa peserta didik residen adalah pegawai pada Fasyankes atau RSPPU yang berhak menerima imbalan jasa dan insentif. Lebih lanjut perlu ada koordinasi lintas kementerian yang mengurus keuangan negara mengenai pendayagunaan peserta didik.
Diskusi di sesi ini lebih lanjut membahas mengenai model tata kelola yang ideal bagi rumah sakit pendidikan agar tetap akuntabel terhadap standar akademik sekaligus efisien dalam menjalankan fungsi pelayanan kesehatan. Masalah yang terjadi saat ini adalah adanya tumpang tindih akreditasi dalam keberjalanan rumah sakit pendidikan, beliau menyarankan sebaiknya standar itu dileburkan menjadi satu, secara khusus untuk rumah sakit pendidikan. Tantangannya saat ini adalah stigma mengenai rumah sakit pendidikan, sehingga harus menggeser stigma tersebut menjadi “the best hospital is teaching hospital.”
Reporter:
Maharani Pyrusha Leilani Putri (HPM UGM)
Visi mengenai Pendidikan Residen dalam Sistem Kesehatan Akademik
 Sesi dibuka dengan paparan dari dr. Haryo Bismantara, MPH, yang menyoroti pentingnya sinkronisasi lintas sektor dalam penguatan sistem pendidikan dokter spesialis di Indonesia. Ia menjelaskan bahwa visi pengembangan Sistem Kesehatan Akademik (SKA) diarahkan untuk menyinergikan antara produksi, distribusi, retensi, dan inovasi SDM kesehatan, agar kebijakan pendidikan residen tidak berdiri terpisah dari kebutuhan layanan kesehatan di daerah.
Sesi dibuka dengan paparan dari dr. Haryo Bismantara, MPH, yang menyoroti pentingnya sinkronisasi lintas sektor dalam penguatan sistem pendidikan dokter spesialis di Indonesia. Ia menjelaskan bahwa visi pengembangan Sistem Kesehatan Akademik (SKA) diarahkan untuk menyinergikan antara produksi, distribusi, retensi, dan inovasi SDM kesehatan, agar kebijakan pendidikan residen tidak berdiri terpisah dari kebutuhan layanan kesehatan di daerah.
Menurutnya, tujuan utama SKA adalah untuk memastikan kualitas layanan dan pemenuhan kebutuhan tenaga medis dan tenaga kesehatan sesuai kondisi wilayah. Dengan model ini, SKA dapat berperan sebagai strategi pemerataan dokter dan dokter spesialis di Indonesia melalui integrasi antara universitas, rumah sakit pendidikan, dan pemerintah daerah.
Sesi Diskusi
Dalam sesi tanya jawab, peserta mengangkat isu sinkronisasi lintas kementerian dalam pemenuhan tenaga dokter spesialis. Salah satu penanya menyoroti pentingnya kesinambungan antara aspek produksi (pendidikan), distribusi (penempatan), dan retensi (keberlanjutan karier) yang membentuk siklus SDM kesehatan. Ia mempertanyakan bagaimana sinkronisasi ini dapat dioperasionalkan secara berkelanjutan tanpa tumpang tindih kewenangan antara Kemenkes dan Kemdiktisaintek.
Menanggapi hal ini, dr. Haryo menyarankan bahwa komite bersama yang telah dibuat di tingkat nasional harus melibatkan berbagai kementerian — tidak hanya Kemenkes dan Kemdiktisaintek, tetapi juga Kementerian Dalam Negeri, KemenPAN-RB, dan Kemenko PMK — guna mengharmonisasikan kebijakan lintas sektor.
Ia menambahkan bahwa untuk memperkuat pelaksanaan di daerah, perlu dilakukan penyesuaian dalam rencana strategis (Renstra) setiap institusi, baik di sektor pendidikan maupun kesehatan, disertai dengan instrumen ceklist implementasi agar pelaksanaan kebijakan sejalan dengan tujuan nasional. “Inilah pentingnya riset implementasi” tegasnya, “karena riset bisa memantau kesesuaian antara rancangan kebijakan dan pelaksanaannya di lapangan”
Pertanyaan lain datang dari peserta yang menyoroti fungsi SKA di wilayah yang telah jenuh atau saturasi dengan tenaga dokter spesialis. dr. Haryo menanggapi bahwa daerah seperti ini dapat mengalihkan fungsi AHS untuk pengembangan layanan, pendidikan lanjutan, atau pemahiran tenaga medis di bidang lain. Ia menegaskan bahwa setiap wilayah perlu diarahkan untuk mandiri dalam memproduksi dan mengelola tenaga kesehatannya, sehingga sistem menjadi adaptif terhadap kebutuhan lokal.
Sesi ditutup dengan refleksi moderator yang menekankan pentingnya sinkronisasi kebijakan pendidikan residen dengan sistem kesehatan akademik secara menyeluruh. Kolaborasi lintas kementerian, lembaga pendidikan, dan pemerintah daerah diharapkan dapat mempercepat pemerataan dokter spesialis dan memperkuat kapasitas daerah dalam memenuhi kebutuhan layanan kesehatan.
Penelitian Kebijakan terkait Kolegium Jantung pasca UU No. 17 Tahun 2023 tentang Kesehatan
 Sesi ini menghadirkan Dwi Asih Kartika Ningrum, SKM., M.HPM., yang membahas hasil penelitiannya yang berjudul “Penelitian Kebijakan terkait Kolegium Jantung dalam penyediaan spesialis pasca UU No. 17 Tahun 2023 tentang Kesehatan”.
Sesi ini menghadirkan Dwi Asih Kartika Ningrum, SKM., M.HPM., yang membahas hasil penelitiannya yang berjudul “Penelitian Kebijakan terkait Kolegium Jantung dalam penyediaan spesialis pasca UU No. 17 Tahun 2023 tentang Kesehatan”.
Paparan menegaskan pentingnya keseimbangan antara akuntabilitas negara dan otonomi akademik profesi agar mutu pendidikan spesialis terjaga tanpa mengurangi kemandirian kolegium. Pemerintah diposisikan sebagai mitra teknokratis, sementara Konsil mempertahankan independensi dalam relasi dengan pemerintah dan kolegium.
Dalam konteks penyediaan dokter spesialis melalui fellowship, Dwi Asih menekankan perlunya petunjuk teknis pembukaan RS penyelenggara fellowship serta kendali mutu lulusan yang terstandar. Transformasi menuju state-led regulation membawa perubahan besar pada tata kelola profesi, terutama menyangkut status akademik dan skema fellowship. Namun hambatan masih muncul berupa fragmentasi regulasi dan tumpang tindih kewenangan. Meskipun, sejumlah aktor telah menunjukkan kepemimpinan kolaboratif yang konstruktif.
Dwi Asih juga menyoroti kapasitas kelembagaan daerah sebagai faktor penentu implementasi. RS vertikal relatif unggul dari sisi dukungan fasilitas dan akuntabilitas, sedangkan banyak RSUD bergantung pada kemampuan fiskal pemda dan kerap terkendala variatif caseload untuk memenuhi kebutuhan pelatihan klinik.
Sebagai penutup, Dwi Asih menegaskan bahwa tantangan utama pendidikan spesialis saat ini meliputi fragmentasi regulasi, tata kelola yang timpang, dan ketidakpastian pembiayaan. Namun terdapat peluang besar melalui momentum reformasi, kepemimpinan kolektif, dan kolaborasi multipihak yang lebih terstruktur. Dalam konteks layanan jantung intervensi, Prof. Laksono juga menyoroti pentingnya penerapan skema pembiayaan inovatif seperti i-DRG dan global budget agar efisiensi dapat dicapai tanpa mengorbankan akses layanan.
Riset Implementasi terkait Kebijakan Residen di UU No. 17 Tahun 2023 tentang Kesehatan
 Sesi selanjutnya adalah pemaparan “Riset Proposal Implementasi terkait Kebijakan Residen di UU No. 17 Tahun 2023 tentang Kesehatan” yang disampaikan oleh Prof. dr. Laksono Trisnantoro, MSc., PhD. Pada sesi ini, Prof Laksono memaparkan kerangka riset implementasi yang akan berlangsung selama satu bulan, dengan tujuan menilai pelaksanaan awal kebijakan pendidikan residen pasca terbitnya UU No. 17 Tahun 2023 dan PP No. 28 Tahun 2024, memberikan rekomendasi perbaikan, mendokumentasikan proses transformasi pendidikan residen, serta memvalidasi checklist kesiapan RSPPU. Prof. Laksono juga membandingkan sistem residensi di berbagai negara dan menyoroti bahwa hanya Indonesia yang masih mengklasifikasikan residen sebagai pelajar, bukan pekerja. Beliau menekankan pentingnya perubahan paradigma agar residen diperlakukan sebagai pegawai profesional dengan kontrak kerja yang jelas antara kedua pihak. Narasumber selanjutnya, dr. Arvianto Rahmat Nugroho menjelaskan pengembangan riset implementasi kebijakan pendidikan residen. Ia dan tim menggunakan pendekatan Explanatory Mixed Method melalui survei checklist, FGD, dan wawancara kualitatif, dengan tujuan menghasilkan instrumen evaluatif yang dapat digunakan untuk scale-up implementasi di rumah sakit pendidikan dan fakultas kedokteran baru. Instrumen checklist tersebut disusun berdasarkan UU Kesehatan No. 17 Tahun 2023, PP No. 28 Tahun 2024, dan pasal-pasal turunan terkait.
Sesi selanjutnya adalah pemaparan “Riset Proposal Implementasi terkait Kebijakan Residen di UU No. 17 Tahun 2023 tentang Kesehatan” yang disampaikan oleh Prof. dr. Laksono Trisnantoro, MSc., PhD. Pada sesi ini, Prof Laksono memaparkan kerangka riset implementasi yang akan berlangsung selama satu bulan, dengan tujuan menilai pelaksanaan awal kebijakan pendidikan residen pasca terbitnya UU No. 17 Tahun 2023 dan PP No. 28 Tahun 2024, memberikan rekomendasi perbaikan, mendokumentasikan proses transformasi pendidikan residen, serta memvalidasi checklist kesiapan RSPPU. Prof. Laksono juga membandingkan sistem residensi di berbagai negara dan menyoroti bahwa hanya Indonesia yang masih mengklasifikasikan residen sebagai pelajar, bukan pekerja. Beliau menekankan pentingnya perubahan paradigma agar residen diperlakukan sebagai pegawai profesional dengan kontrak kerja yang jelas antara kedua pihak. Narasumber selanjutnya, dr. Arvianto Rahmat Nugroho menjelaskan pengembangan riset implementasi kebijakan pendidikan residen. Ia dan tim menggunakan pendekatan Explanatory Mixed Method melalui survei checklist, FGD, dan wawancara kualitatif, dengan tujuan menghasilkan instrumen evaluatif yang dapat digunakan untuk scale-up implementasi di rumah sakit pendidikan dan fakultas kedokteran baru. Instrumen checklist tersebut disusun berdasarkan UU Kesehatan No. 17 Tahun 2023, PP No. 28 Tahun 2024, dan pasal-pasal turunan terkait.
Sesi diskusi
Dalam sesi diskusi, muncul pertanyaan mengenai sumber pendanaan dan besaran insentif bagi residen di tengah kebijakan efisiensi. Prof. Laksono menjelaskan bahwa di beberapa negara, insentif residen bersumber dari sistem UHC atau pemerintah daerah, dan menegaskan bahwa residen harus diperlakukan sebagai pegawai dengan kontrak dan jam kerja resmi. dr. Haryo menambahkan bahwa insentif idealnya tidak bergantung pada satu sumber dana, melainkan dapat berasal dari BPJS, APBD, maupun jasa pelayanan. Perwakilan dari RS Ortopedi Soeroyo menekankan pentingnya kontrak kerja bagi residen dan mengusulkan standar gaji awal setara UMR Jakarta dengan kenaikan berdasarkan keahlian dan masa pendidikan, disertai perhatian pada fasilitas belajar, batas waktu kerja, pendampingan psikologis, dan dukungan teknologi pengajaran.
Wrap Up dan Penutupan Topik B
 Kegiatan ditutup dengan sesi wrap up oleh Prof. Laksono Trisnantoro, MSc., PhD., yang merangkum benang merah dari seluruh rangkaian diskusi pada Topik B Forum Nasional XV JKKI. Dalam refleksinya, Prof. Laksono menegaskan bahwa isu perubahan pendidikan dokter residen merupakan agenda besar yang berpotensi mengubah sistem pendidikan spesialis di Indonesia secara menyeluruh. Transformasi ini, ujarnya, akan mengarah pada pendekatan berbasis kompetensi (competency-based education). Ia mengingatkan bahwa perubahan besar ini memerlukan koordinasi lintas sektor dan dukungan kebijakan pemerintah yang serius, mengingat skala transformasi yang diatur melalui Undang-Undang Kesehatan 2023.
Kegiatan ditutup dengan sesi wrap up oleh Prof. Laksono Trisnantoro, MSc., PhD., yang merangkum benang merah dari seluruh rangkaian diskusi pada Topik B Forum Nasional XV JKKI. Dalam refleksinya, Prof. Laksono menegaskan bahwa isu perubahan pendidikan dokter residen merupakan agenda besar yang berpotensi mengubah sistem pendidikan spesialis di Indonesia secara menyeluruh. Transformasi ini, ujarnya, akan mengarah pada pendekatan berbasis kompetensi (competency-based education). Ia mengingatkan bahwa perubahan besar ini memerlukan koordinasi lintas sektor dan dukungan kebijakan pemerintah yang serius, mengingat skala transformasi yang diatur melalui Undang-Undang Kesehatan 2023.
Maka dari itu, Ia juga menekankan pentingnya riset implementasi yang akan dikembangkan lebih lanjut, termasuk penyusunan checklist untuk menilai kesiapan rumah sakit pendidikan dalam mengadopsi perubahan kebijakan. Menutup sesi, beliau mendorong dan terbuka untuk kolaborasi lebih luas antara berbagai program studi dan universitas dalam memperkuat penelitian serta penyempurnaan proposal riset implementasi pendidikan residen ke depan.
“Jangan berhenti di sini. Mari kita lanjutkan bersama, memperbaiki dan memperkuat pendidikan residen agar sejalan dengan arah reformasi sistem kesehatan nasional”

Reporter:
Nida Fauziah Sudrajat (HPM UGM)

 Hari Senin dimulai dengan sesi yang dipimpin oleh para pembicara muda menyoroti kesetaraan, perubahan demografis, dan tata kelola kesehatan. Para advokat muda ini menggarisbawahi visi bersama: bahwa transisi demografis harus dipenuhi dengan sistem yang memberdayakan kaum muda sebagai mitra aktif dalam desain kebijakan, bukan hanya penerima manfaat layanan. Para peserta berulang kali menekankan bahwa kepemimpinan kaum muda sangat penting untuk mendorong solusi yang adil untuk kesehatan digital, ketahanan iklim, dan perawatan berbasis komunitas. “Jika kita menginginkan sistem kesehatan yang bekerja untuk semua generasi, kita harus mendesainnya bersama dengan suara generasi berikutnya di meja,” kata seorang pembicara dalam sesi ini, yang mencerminkan narasi keterlibatan yang lebih luas.
Hari Senin dimulai dengan sesi yang dipimpin oleh para pembicara muda menyoroti kesetaraan, perubahan demografis, dan tata kelola kesehatan. Para advokat muda ini menggarisbawahi visi bersama: bahwa transisi demografis harus dipenuhi dengan sistem yang memberdayakan kaum muda sebagai mitra aktif dalam desain kebijakan, bukan hanya penerima manfaat layanan. Para peserta berulang kali menekankan bahwa kepemimpinan kaum muda sangat penting untuk mendorong solusi yang adil untuk kesehatan digital, ketahanan iklim, dan perawatan berbasis komunitas. “Jika kita menginginkan sistem kesehatan yang bekerja untuk semua generasi, kita harus mendesainnya bersama dengan suara generasi berikutnya di meja,” kata seorang pembicara dalam sesi ini, yang mencerminkan narasi keterlibatan yang lebih luas. Diselenggarakan oleh Bank Dunia, pertemuan sampingan tematik ini mengadakan dialog kebijakan komparatif tentang pemberian layanan yang adil dan pembiayaan berkelanjutan di bawah transisi demografis. Pembicara dari India, Nigeria, dan Indonesia mempresentasikan studi kasus yang menunjukkan bagaimana bonus demografis hanya dapat direalisasikan ketika sistem kesehatan dipersiapkan untuk lonjakan jumlash kelompok remaja dan meningkatnya kebutuhan perawatan terkait populasi yang menua.
Diselenggarakan oleh Bank Dunia, pertemuan sampingan tematik ini mengadakan dialog kebijakan komparatif tentang pemberian layanan yang adil dan pembiayaan berkelanjutan di bawah transisi demografis. Pembicara dari India, Nigeria, dan Indonesia mempresentasikan studi kasus yang menunjukkan bagaimana bonus demografis hanya dapat direalisasikan ketika sistem kesehatan dipersiapkan untuk lonjakan jumlash kelompok remaja dan meningkatnya kebutuhan perawatan terkait populasi yang menua. Perubahan iklim melemahkan sistem kesehatan selama meningkatnya ketegangan geopolitik. Meningkatnya suhu global dan peristiwa cuaca ekstrem seperti gelombang panas, banjir, dan badai meningkatkan insiden penyakit yang ditularkan melalui vektor (misalnya, malaria, demam berdarah) dan mengancam ketahanan pangan dan air. Dampak-dampak ini memotong perbatasan nasional dan secara tidak proporsional mempengaruhi masyarakat yang terpinggirkan. Fasilitas kesehatan juga rentan terhadap perubahan iklim, karena selama peristiwa cuaca, mereka cepat kelebihan beban tetapi sering harus ditutup karena dampak iklim. Persaingan atas sumber daya yang langka (misalnya, air, lahan subur) dan langkah-langkah keamanan kesehatan (misalnya, distribusi vaksin selama pandemi COVID-19) mengintensifkan ketegangan geopolitik, menghambat respons terkoordinasi.
Perubahan iklim melemahkan sistem kesehatan selama meningkatnya ketegangan geopolitik. Meningkatnya suhu global dan peristiwa cuaca ekstrem seperti gelombang panas, banjir, dan badai meningkatkan insiden penyakit yang ditularkan melalui vektor (misalnya, malaria, demam berdarah) dan mengancam ketahanan pangan dan air. Dampak-dampak ini memotong perbatasan nasional dan secara tidak proporsional mempengaruhi masyarakat yang terpinggirkan. Fasilitas kesehatan juga rentan terhadap perubahan iklim, karena selama peristiwa cuaca, mereka cepat kelebihan beban tetapi sering harus ditutup karena dampak iklim. Persaingan atas sumber daya yang langka (misalnya, air, lahan subur) dan langkah-langkah keamanan kesehatan (misalnya, distribusi vaksin selama pandemi COVID-19) mengintensifkan ketegangan geopolitik, menghambat respons terkoordinasi. Topik digital health mendapatkan perhatian dari kebanyakan peserta. Beberapa sesi seperti Teknologi Digital untuk Perawatan Lansia di Asia dan Teknologi Digital untuk Inklusi Populasi Mil Terakhir (sebuah pembelajaran dari India) menunjukkan bagaimana teknologi dimanfaatkan untuk menjembatani kesenjangan dalam akses dan kesetaraan. Di seluruh sesi, pembicara mencatat bahwa solusi digital harus dipasangkan dengan tata kelola dan pelatihan inklusif sehingga orang dewasa yang lebih tua, penduduk pedesaan, dan kelompok yang kurang terlayani tidak lebih terpinggirkan oleh inovasi. Platform tele-health jarak jauh dapat memperluas jangkauan secara dramatis, tetapi hanya jika digabungkan dengan pelatihan petugas kesehatan masyarakat dan investasi infrastruktur.
Topik digital health mendapatkan perhatian dari kebanyakan peserta. Beberapa sesi seperti Teknologi Digital untuk Perawatan Lansia di Asia dan Teknologi Digital untuk Inklusi Populasi Mil Terakhir (sebuah pembelajaran dari India) menunjukkan bagaimana teknologi dimanfaatkan untuk menjembatani kesenjangan dalam akses dan kesetaraan. Di seluruh sesi, pembicara mencatat bahwa solusi digital harus dipasangkan dengan tata kelola dan pelatihan inklusif sehingga orang dewasa yang lebih tua, penduduk pedesaan, dan kelompok yang kurang terlayani tidak lebih terpinggirkan oleh inovasi. Platform tele-health jarak jauh dapat memperluas jangkauan secara dramatis, tetapi hanya jika digabungkan dengan pelatihan petugas kesehatan masyarakat dan investasi infrastruktur.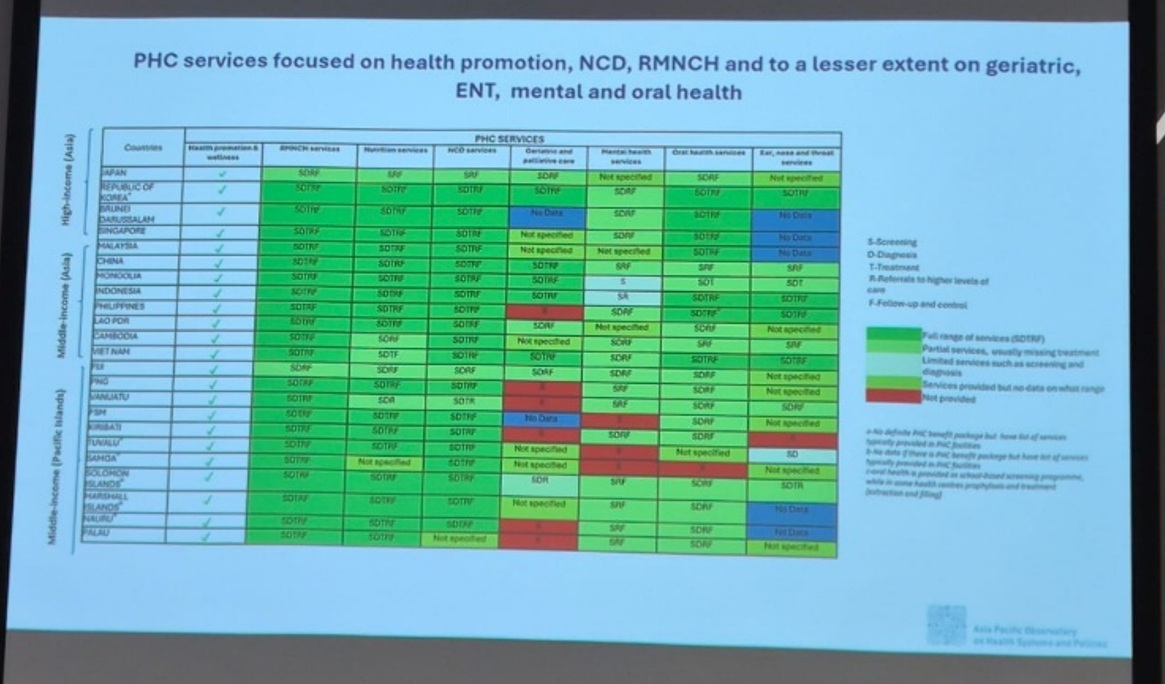
 The Lancet Global Health Commission on People-Centered Care for Universal Health Coverage yang secara resmi diluncurkan pada Oktober 2024, menyatukan 34 anggota komisi dan 15 penasihat dari beragam latarbelakang institusi, dan bertujuan untuk bersama-sama menghasilkan definisi, pengukuran, dan strategi implementasi yang sangat memusatkan pengalaman hidup individu dan masyarakat dalam desain dan pembuatan kebijakan sistem kesehatan.
The Lancet Global Health Commission on People-Centered Care for Universal Health Coverage yang secara resmi diluncurkan pada Oktober 2024, menyatukan 34 anggota komisi dan 15 penasihat dari beragam latarbelakang institusi, dan bertujuan untuk bersama-sama menghasilkan definisi, pengukuran, dan strategi implementasi yang sangat memusatkan pengalaman hidup individu dan masyarakat dalam desain dan pembuatan kebijakan sistem kesehatan. Populasi yang menua di negara-negara berpenghasilan menengah dan tinggi menciptakan kekurangan tenaga kerja dan tekanan ekonomi karena pekerja yang lebih muda mendukung populasi yang lebih tua di tengah meningkatnya biaya perawatan kesehatan dan kewajiban pensiun. Sistem perawatan kesehatan harus beradaptasi dengan meningkatnya penyakit tidak menular dan kebutuhan perawatan jangka panjang, sementara strategi komprehensif yang menangani perumahan, perencanaan kota, dan kesejahteraan masyarakat sangat penting untuk mendukung individu yang menua. Negara-negara seperti Jepang dan Singapura menawarkan model yang berharga melalui program perawatan lansia dan pelatihan ulang yang dibantu teknologi untuk pekerja yang lebih tua.
Populasi yang menua di negara-negara berpenghasilan menengah dan tinggi menciptakan kekurangan tenaga kerja dan tekanan ekonomi karena pekerja yang lebih muda mendukung populasi yang lebih tua di tengah meningkatnya biaya perawatan kesehatan dan kewajiban pensiun. Sistem perawatan kesehatan harus beradaptasi dengan meningkatnya penyakit tidak menular dan kebutuhan perawatan jangka panjang, sementara strategi komprehensif yang menangani perumahan, perencanaan kota, dan kesejahteraan masyarakat sangat penting untuk mendukung individu yang menua. Negara-negara seperti Jepang dan Singapura menawarkan model yang berharga melalui program perawatan lansia dan pelatihan ulang yang dibantu teknologi untuk pekerja yang lebih tua. Ini sangat penting untuk individu lanjut usia yang mungkin memiliki mobilitas terbatas atau kesulitan bepergian ke rumah sakit.
Ini sangat penting untuk individu lanjut usia yang mungkin memiliki mobilitas terbatas atau kesulitan bepergian ke rumah sakit. Integrasi digital ini meningkatkan navigasi layanan kesehatan, kesinambungan perawatan, dan pemantauan kondisi kronis, yang sangat lazim terjadi pada populasi yang lebih tua.
Integrasi digital ini meningkatkan navigasi layanan kesehatan, kesinambungan perawatan, dan pemantauan kondisi kronis, yang sangat lazim terjadi pada populasi yang lebih tua.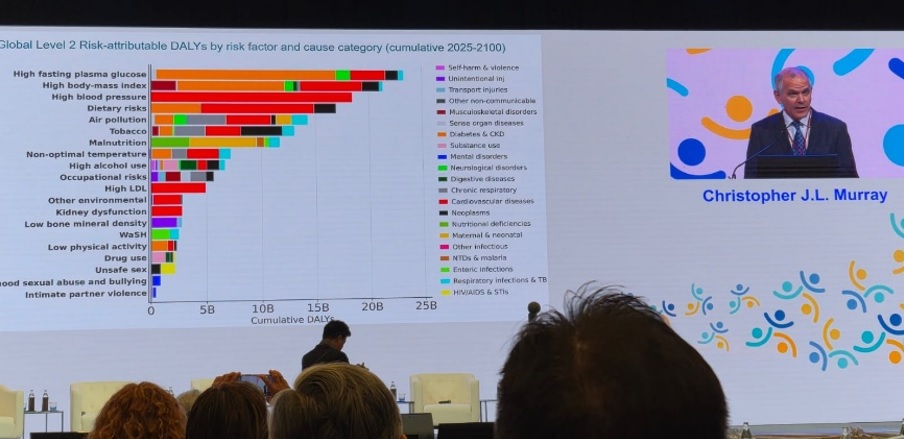 Keynote speaker Chris Murray (Director IHME) menunjukkan modelling dengan data demografi dunia yang menunjukkan bagaimana mayoritas negara-negara di dunia akan mengalami penurunan tingkat penduduk dalam decade-dekade mendatang, namun pertumbuhan ekonomi yg buruk akan memperdalam jurang antara kelompok yang kaya dengan yang rentan. Selain itu, mayoritas penyakit-penyakit tidak menular akan mendominasi, dan bagian terbesarnya adalah penambahan despressive disorder, dan teridentifikasi pula sekitar 500 faktor risiko. Dari 500 faktor risiko tersebut, analisis dilakukan hingga terideintifikasi 17 ancaman utama dan apa ancaman tertingginya. Dari ancaman-ancaman utama terhadap Kesehatan tersebut, terdapat 5 ancaman di posisi teratas yang dapat diubah secara perilaku dan pendekatan system, yaitu obesitas (metabolic driver), Pendidikan rendah (social economy determinant), ketidaksetaraan ekonomi (social determinant), tembakau dan unhealthy aging.
Keynote speaker Chris Murray (Director IHME) menunjukkan modelling dengan data demografi dunia yang menunjukkan bagaimana mayoritas negara-negara di dunia akan mengalami penurunan tingkat penduduk dalam decade-dekade mendatang, namun pertumbuhan ekonomi yg buruk akan memperdalam jurang antara kelompok yang kaya dengan yang rentan. Selain itu, mayoritas penyakit-penyakit tidak menular akan mendominasi, dan bagian terbesarnya adalah penambahan despressive disorder, dan teridentifikasi pula sekitar 500 faktor risiko. Dari 500 faktor risiko tersebut, analisis dilakukan hingga terideintifikasi 17 ancaman utama dan apa ancaman tertingginya. Dari ancaman-ancaman utama terhadap Kesehatan tersebut, terdapat 5 ancaman di posisi teratas yang dapat diubah secara perilaku dan pendekatan system, yaitu obesitas (metabolic driver), Pendidikan rendah (social economy determinant), ketidaksetaraan ekonomi (social determinant), tembakau dan unhealthy aging. Analisis ini kemudian dibahas oleh panelis terdiri dari Dennis Carrol (AS), Gabriel Leung (Hong Kong), Keizo Takemi (Jepang), Magda Robla (Guinea-Bissou), Melebono Previous Matsoso (Afrika Selatan) untuk melihat bagaimana dampaknya terhadap system Kesehatan. Pesan kunci dari diskusi ini adalah belum ada system Kesehatan yang saat ini siap dengan pooling system yang dapat menanggung beban piramida terbalik yang akan kita hadapi dalam waktu dekat. Sehingga pertanyaan besarnya adalah: siapa yang akan membayar system Kesehatan di masa depan.
Analisis ini kemudian dibahas oleh panelis terdiri dari Dennis Carrol (AS), Gabriel Leung (Hong Kong), Keizo Takemi (Jepang), Magda Robla (Guinea-Bissou), Melebono Previous Matsoso (Afrika Selatan) untuk melihat bagaimana dampaknya terhadap system Kesehatan. Pesan kunci dari diskusi ini adalah belum ada system Kesehatan yang saat ini siap dengan pooling system yang dapat menanggung beban piramida terbalik yang akan kita hadapi dalam waktu dekat. Sehingga pertanyaan besarnya adalah: siapa yang akan membayar system Kesehatan di masa depan. UNFPA menggarisbawahi konsiderasi ekuitas harus dimasukkan dari awal, bukan sebagai “after-thought”. Sebagai contoh, hak setiap orang untuk mendapatkan dokumentasi kependudukan, karena tanpa dokumen ini mereka akan ‘insivisible’ di dalam system perlindungan sosial dan rentan terhadap berbagai ancaman Kesehatan dan sosial. ADB menyoroti pentingnya penghargaan terhadap pendekatan nasional dan juga kebijaksanaan lokal. Sebagai contoh, di kebayakan negara system perlindungan sosial saat ini masih mengesampingkan layanan Kesehatan tradisional, padahal evidence menunjukkan bahwa Masyarakat membutuhkan dan menginginkan layanan yang bersifat holistic terhadap Kesehatan mereka.
UNFPA menggarisbawahi konsiderasi ekuitas harus dimasukkan dari awal, bukan sebagai “after-thought”. Sebagai contoh, hak setiap orang untuk mendapatkan dokumentasi kependudukan, karena tanpa dokumen ini mereka akan ‘insivisible’ di dalam system perlindungan sosial dan rentan terhadap berbagai ancaman Kesehatan dan sosial. ADB menyoroti pentingnya penghargaan terhadap pendekatan nasional dan juga kebijaksanaan lokal. Sebagai contoh, di kebayakan negara system perlindungan sosial saat ini masih mengesampingkan layanan Kesehatan tradisional, padahal evidence menunjukkan bahwa Masyarakat membutuhkan dan menginginkan layanan yang bersifat holistic terhadap Kesehatan mereka.  Seiring dengan pergeseran demografi global—melalui populasi yang menua, urbanisasi, migrasi, dan perubahan struktur keluarga—kelompok rentan dan berisiko sering kali tetap dikecualikan dari manfaat pembangunan dan kemajuan sosial. Sesi ini mengeksplorasi bagaimana desain kebijakan inklusif dan intervensi inovatif dapat memastikan kesetaraan bagi kelompok rentan dan berisiko, seperti orang tua, penyandang disabilitas, migran, populasi adat, dan minoritas gender. Dengan contoh dari beragam konteks global, sesi ini menawarkan wawasan yang dapat ditindaklanjuti untuk membangun masyarakat yang kohesif secara sosial dan inklusif di tengah transisi demografis. Prof. Ilona Kickbusch (Global Health Centre, Graduate Institute Geneva, Switzerland) menyampaikan konteks mengapa inklusi lebih penting sekarang di tengah pergeseran demografi. Berikutnya disampaikan dua studi kasus tentang kebijakan yang inklusif.
Seiring dengan pergeseran demografi global—melalui populasi yang menua, urbanisasi, migrasi, dan perubahan struktur keluarga—kelompok rentan dan berisiko sering kali tetap dikecualikan dari manfaat pembangunan dan kemajuan sosial. Sesi ini mengeksplorasi bagaimana desain kebijakan inklusif dan intervensi inovatif dapat memastikan kesetaraan bagi kelompok rentan dan berisiko, seperti orang tua, penyandang disabilitas, migran, populasi adat, dan minoritas gender. Dengan contoh dari beragam konteks global, sesi ini menawarkan wawasan yang dapat ditindaklanjuti untuk membangun masyarakat yang kohesif secara sosial dan inklusif di tengah transisi demografis. Prof. Ilona Kickbusch (Global Health Centre, Graduate Institute Geneva, Switzerland) menyampaikan konteks mengapa inklusi lebih penting sekarang di tengah pergeseran demografi. Berikutnya disampaikan dua studi kasus tentang kebijakan yang inklusif.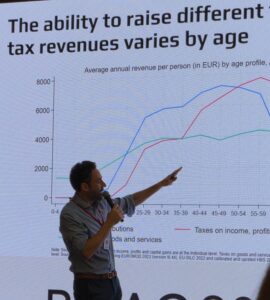 Andrew Reilly (OECD) membahas inovasi desain dalam sistem pensiun publik dan ekuitas antargenerasi. Perspektif OECD yag disampaikan adalah tentang bagaimana mempertahankan sistem pensiun di negara-negara berpenghasilan tinggi dan menengah, serta memperkenalkan alat untuk menilai kecukupan pensiun, cakupan, dan ketahanan fiskal
Andrew Reilly (OECD) membahas inovasi desain dalam sistem pensiun publik dan ekuitas antargenerasi. Perspektif OECD yag disampaikan adalah tentang bagaimana mempertahankan sistem pensiun di negara-negara berpenghasilan tinggi dan menengah, serta memperkenalkan alat untuk menilai kecukupan pensiun, cakupan, dan ketahanan fiskal Ghina menyarakankan mekanisme yang dapat digunakan Indonesia untuk memastikan bahwa filantropi terintegrasi dengan baik ke dalam prioritas kesehatan nasional. Ini meliputi: (1) Pemetaan sumber daya dan peran untuk mendokumentasikan aktor kunci di seluruh ekosistem pendanaan seperti, siapa yang memegang sumber daya keuangan, siapa yang membutuhkan pendanaan, aktor mana yang telah menerapkan program serupa, siapa penerima manfaat, siapa yang berfungsi sebagai mitra pelaksana, di mana pendanaan paling dibutuhkan. Pendekatan ini membantu memastikan pendanaan yang ditargetkan dengan baik, mendorong intervensi yang lebih komprehensif, mengurangi fragmentasi program dan jangka pendek, dan dapat digunakan untuk mengidentifikasi kesenjangan untuk program masa depan atau terkait; (2) Alat pemantauan dan evaluasi yang terpadu, terintegrasi, dan dapat diakses diperlukan untuk menangkap dan mendokumentasikan dampak pendanaan filantropi. Alat-alat tersebut dapat berfungsi sebagai instrumen pembelajaran untuk mendukung skalabilitas dan keberlanjutan program, membantu menarik pendanaan di masa depan, dan memberikan bukti kepada banyak pemangku kepentingan tentang hasil kesehatan yang didukung oleh filantropi; (3) Hasil bersama, terutama yang selaras dengan prioritas nasional dan regional, harus berfungsi sebagai referensi utama bagi organisasi filantropi saat merancang program mereka. (4) Forum multipihak yang transparan dan bebas konflik diperlukan untuk secara teratur membahas mobilisasi sumber daya domestik untuk keuangan kesehatan yang selaras dengan prioritas nasional. Forum semacam itu juga akan membantu mencegah fragmentasi dan mendukung tujuan yang lebih luas untuk memperkuat kolaborasi lintas sektoral. Bersama-sama, upaya ini harus didukung dengan revisi undang-undang pengumpulan uang dan barang, dan insentif pajak yang komprehensif untuk filantropi lokal.
Ghina menyarakankan mekanisme yang dapat digunakan Indonesia untuk memastikan bahwa filantropi terintegrasi dengan baik ke dalam prioritas kesehatan nasional. Ini meliputi: (1) Pemetaan sumber daya dan peran untuk mendokumentasikan aktor kunci di seluruh ekosistem pendanaan seperti, siapa yang memegang sumber daya keuangan, siapa yang membutuhkan pendanaan, aktor mana yang telah menerapkan program serupa, siapa penerima manfaat, siapa yang berfungsi sebagai mitra pelaksana, di mana pendanaan paling dibutuhkan. Pendekatan ini membantu memastikan pendanaan yang ditargetkan dengan baik, mendorong intervensi yang lebih komprehensif, mengurangi fragmentasi program dan jangka pendek, dan dapat digunakan untuk mengidentifikasi kesenjangan untuk program masa depan atau terkait; (2) Alat pemantauan dan evaluasi yang terpadu, terintegrasi, dan dapat diakses diperlukan untuk menangkap dan mendokumentasikan dampak pendanaan filantropi. Alat-alat tersebut dapat berfungsi sebagai instrumen pembelajaran untuk mendukung skalabilitas dan keberlanjutan program, membantu menarik pendanaan di masa depan, dan memberikan bukti kepada banyak pemangku kepentingan tentang hasil kesehatan yang didukung oleh filantropi; (3) Hasil bersama, terutama yang selaras dengan prioritas nasional dan regional, harus berfungsi sebagai referensi utama bagi organisasi filantropi saat merancang program mereka. (4) Forum multipihak yang transparan dan bebas konflik diperlukan untuk secara teratur membahas mobilisasi sumber daya domestik untuk keuangan kesehatan yang selaras dengan prioritas nasional. Forum semacam itu juga akan membantu mencegah fragmentasi dan mendukung tujuan yang lebih luas untuk memperkuat kolaborasi lintas sektoral. Bersama-sama, upaya ini harus didukung dengan revisi undang-undang pengumpulan uang dan barang, dan insentif pajak yang komprehensif untuk filantropi lokal.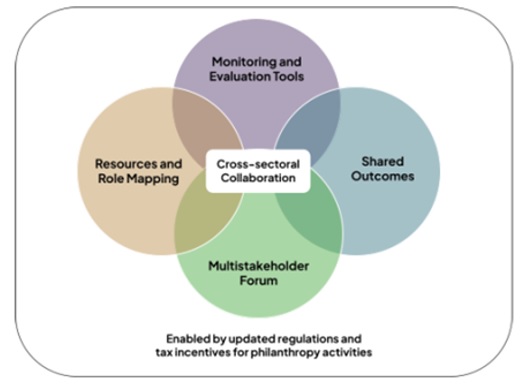
 Pelaksanaan PMAC juga seperti biasa diisi oleh berbagai kegiatan lain, misalnya penyampaian berbagai E-poster dan memberikan kesempatan pada hadirin yang tertarik untuk berdiskusi langsung dengan penyusun poster. Berikut ini adalah beberapa poster yang terdapat pada PMAC 2026.
Pelaksanaan PMAC juga seperti biasa diisi oleh berbagai kegiatan lain, misalnya penyampaian berbagai E-poster dan memberikan kesempatan pada hadirin yang tertarik untuk berdiskusi langsung dengan penyusun poster. Berikut ini adalah beberapa poster yang terdapat pada PMAC 2026. 


 Forum Nasional XV Jaringan Kebijakan Kesehatan Indonesia (JKKI) 2025 hari kedua dibuka dengan penuh semangat di
Forum Nasional XV Jaringan Kebijakan Kesehatan Indonesia (JKKI) 2025 hari kedua dibuka dengan penuh semangat di  Sesi pertama dimoderatori oleh
Sesi pertama dimoderatori oleh  Prof. dr. Laksono Trisnantoro, M.Sc., PhD
Prof. dr. Laksono Trisnantoro, M.Sc., PhD Prof Tri kemudian menambahkan bahwa kolaborasi dengan berbagai sektor merupakan hal penting karena kesehatan adalah masalah yang kompleks. Mengidentifikasi defisiensi spesialis sebagai masalah utama dalam Sistem Kesehatan Akademik (SKA), Kemenristekdikti membentuk satuan tugas dengan tiga strategi
Prof Tri kemudian menambahkan bahwa kolaborasi dengan berbagai sektor merupakan hal penting karena kesehatan adalah masalah yang kompleks. Mengidentifikasi defisiensi spesialis sebagai masalah utama dalam Sistem Kesehatan Akademik (SKA), Kemenristekdikti membentuk satuan tugas dengan tiga strategi  Sebelum memasuki inti di sesi ketiga, Prof Laksono memberikan pengantar mengenai sebuah penelitian tentang Beban Kerja Ideal di lingkup Rumah Sakit Tentara dan bagaimana kebutuhan residen diperlukan di sebuah Rumah Sakit Tentara. Penelitian ini dilakukan oleh
Sebelum memasuki inti di sesi ketiga, Prof Laksono memberikan pengantar mengenai sebuah penelitian tentang Beban Kerja Ideal di lingkup Rumah Sakit Tentara dan bagaimana kebutuhan residen diperlukan di sebuah Rumah Sakit Tentara. Penelitian ini dilakukan oleh  Disampaikan oleh
Disampaikan oleh  Sesi dibuka dengan paparan dari
Sesi dibuka dengan paparan dari  Sesi ini menghadirkan Dwi Asih Kartika Ningrum, SKM., M.HPM., yang membahas hasil penelitiannya yang berjudul “Penelitian Kebijakan terkait Kolegium Jantung dalam penyediaan spesialis pasca UU No. 17 Tahun 2023 tentang Kesehatan”.
Sesi ini menghadirkan Dwi Asih Kartika Ningrum, SKM., M.HPM., yang membahas hasil penelitiannya yang berjudul “Penelitian Kebijakan terkait Kolegium Jantung dalam penyediaan spesialis pasca UU No. 17 Tahun 2023 tentang Kesehatan”. Sesi selanjutnya adalah pemaparan “Riset Proposal Implementasi terkait Kebijakan Residen di UU No. 17 Tahun 2023 tentang Kesehatan” yang disampaikan oleh
Sesi selanjutnya adalah pemaparan “Riset Proposal Implementasi terkait Kebijakan Residen di UU No. 17 Tahun 2023 tentang Kesehatan” yang disampaikan oleh  Kegiatan ditutup dengan sesi wrap up oleh
Kegiatan ditutup dengan sesi wrap up oleh 







 M: Wah ini merupakan pengalaman yang membutuhkan kerja keras, anda harus mengawasi tempat-tempat yang jauh banyak pegawai. Bagaimana anda bekerja sehari-hari dalam seminggu?
M: Wah ini merupakan pengalaman yang membutuhkan kerja keras, anda harus mengawasi tempat-tempat yang jauh banyak pegawai. Bagaimana anda bekerja sehari-hari dalam seminggu?