Gagasan ke depan: Pengembangan pengiriman tenaga medik ke daerah sulit.
 Sesi 4 membahas mengenai Gagasan Ke Depan: Pengembangan pengiriman tenaga kesehatan ke daerah sulit. dr. Rukmono Siswishanto, M. Kes, SpOG (K) mewakili RS Sardjito, dan dr. Andreasta Meliala, DPH, MKes, MARS yang aktif terlibat di PPSDM Kemenkes RS.
Sesi 4 membahas mengenai Gagasan Ke Depan: Pengembangan pengiriman tenaga kesehatan ke daerah sulit. dr. Rukmono Siswishanto, M. Kes, SpOG (K) mewakili RS Sardjito, dan dr. Andreasta Meliala, DPH, MKes, MARS yang aktif terlibat di PPSDM Kemenkes RS.
Pengembangan residen ke daerah sulit ini menjadi poin penting karena tenaga kesehatan masih sangat terbatas di sejumlah Daerah Terpencil, Perbatasan dan Kepualuan (DTPK). Perlu assessment, apa saja yang diibutuhkan di lokasi, misalnya sharing penganggaran. Melalui SH NTT ini, kami mendorong agar RS mampu menjadi lokomotif perbaikan klinis dan modern, ungkap dr. Rukmono. Hal yang menjadi catatan, pertama, program perbaikan mutu dan pemenuhan nakes ini masih ada yang kurang tepat. Misalnya, tugas belajar atau tubel kurang sustainable, karena tidak menjamin ketersediaan tenaga pasca program. Penilaian Mutu sebaiknya dilakukan oleh yang diberi pelayanan. Poin yang ingin disampaikan SH, ialah pemberdayaan melalui people and education. Para residen yang dikirim, umumnya diterjunkan dalam tim. Mengapa tim? Karena mereka lebih terorganisir dan lebih terarah jika bekerja secara tim.
 dr. Andreasta Meliala, DPH, MKes, MARS menyampaikan di Indonesia ada dua pembagian daerah, yaitu daerah masalah kesehatan dan non kesehatan serta daerah diminati dan kurang diminati. Problem yang dihadapi Indonesia ialah masih banyak daerah konflik, tidak diminati, terpencil, yang belum terjangkau akses pelayanan kesehatan. Maka, perlu kolaborasi antara health system dan health outcome untuk menyelesaikan hal ini.
dr. Andreasta Meliala, DPH, MKes, MARS menyampaikan di Indonesia ada dua pembagian daerah, yaitu daerah masalah kesehatan dan non kesehatan serta daerah diminati dan kurang diminati. Problem yang dihadapi Indonesia ialah masih banyak daerah konflik, tidak diminati, terpencil, yang belum terjangkau akses pelayanan kesehatan. Maka, perlu kolaborasi antara health system dan health outcome untuk menyelesaikan hal ini.
DTPK dan Daerah Kurang Diminati (DKM) atau sering disebut dengan “daerah airmata” menjadi tantangan pemerintah dan masyarakat untuk pemerataan layanan kesehatan. Pemda harus dominan untuk daerah fiskal tinggi seperti Kaltim dan Kepri, masalah pokok mereka ialah tidak ada SDM-nya karena visi kesehatannya tidak ada. Pemerintah Pusat harus mendorong daerah, apa saja yang harus dibangun? BPJS dan Kementrian Daerah Tertinggal harus bertemu dan duduk bersama menemukan solusinya, karena regulasi yang ada belum menyatukan lintas sektor.
Isu Penting: Sustainability
Bagaimana operasionalnya? Sistem perekrutan melalui PNS hanya bisa diterapkan di daerah normal. CPNS di DTPK, hasilnya nol karena banyak nakes yang tidak mau ditempatkan di DTPK. Permasalahan kekurangan nakes di DTPK dapat diatasi dengan beragam pendekatan, antara lain: flying doctors (pengalaman Australia), mobile grounting (praktek di Afrika Tengah), dan pelayanan antar pulau atau RS terapung (namun logistik masih menjadi masalah).
Maka, solusi yang ditawarkan ialah kontrak/privatisasi, bisa berdasarkan team, umum atau institusi (seperti program SH NTT). Kemudian, catatannya, apakah PTT yang ditempatkan mempunyai hak dan kewajiban seperti pegawai normal? Sayangnya, insurance di PPSDM tidak dibahas karena hal ini tidak diatur Permenkes.
Linda ( perwakilan dari Kemenkes) memaparkan, mobile doctors ini sudah dilaksanakan di tahun 2008 melalui program P2KTP (mobile klinik via pesawat dan speedboat). Tim yang terlibat dalam mobile ini antara lain, dokter, bidan, dan ahli gizi. Support dana banyak dari Bansos. Lalu, Bansos harus dikelola Kementrian Sosial, jadi terputus. Kemudian, program ini dilanjutkan di daerah Kepri, Aceh, Papua, Maluku dan NTT melalui dana dekonsentrasi. PTT membagi ilmu dengan dokter umum di daerah dan Pemda mendukung finansial untuk operasional mereka. Sustainability service, yang berarti pusat harus mendorong finansialnya. Maka, pengorganisasian yang harus diatur kembali.
Diskusi:
Pertanyaan pertama, Rudi (pegawai Puskesmas/Jatim) menanyakan di era JKN, BPJS telah melakukan tindakan promotif dan preventif namun masih sebatas obat. Hal lain tidak ter-cover BPJS. Lebih banyak ke UKP atau tergantung pimpinannya. Jadi, Puskesmas bisa maju bagaimana bisa terus berkembang?
Pertanyaan kedua, dari audiens yang berasal dari Kutai Timur, sustainability program mobile ini tidak ada, karena terkait dana. Mobile clinic sudah lebih dulu dilakukan Kutai Timur.
dr. Rukmono: jika ada kontrak, maka pembagian tugasnya jelas. Tenaga Puskesmas mirip di RS, namun dalam skala kecil. Namun sayangnya, saat ini, Puskesmas terpisah dengan RS.
dr. Andre, Jakarta sudah melakukan pemisahan, karena terjadi kelebihan nakes. Satu catatan terpenting yaitu inovasi daerah sering dilakukan, namun dokumen dan sharing experience sering terlewat untuk dilakukan. Jika keduanya teraasip dengan baik, maka inovasi tersebut akan mudah diikuti daerah lain.
Permasalahan daerah tertinggal atau yang berpotensi maju, jika tidak hati-hati maka akan semakin tertinggal, maka harus siap. Apa poin penting dalam hal ini? DTPK penting sekali, hal mendasar yang diperbaiki ialah masalah manajemen, termasuk kontrak yang jelas dan tidak dikorupsi. Lalu, PTT kontrak perorangan tidak bermanfaat untuk daerah terpencil. PTT yang diterjukan dalam tim akan bermanfaat di lapangan. Jadi, dana Kemkes bisa pindah ke program tim ini tidak? Atau melalui kontrak?, ungkap Prof. Laksono. Biaya investasi kesehatan (BIK) dapat berupa SDM, pelatihan dan lain-lain. Lalu, Siapa kontraktornya?








 Akhirnya, setelah melalui proses panjang, UU No. 23 Tahun 2014 tentang Pemerintahan Daerah disahkan di saat injury time tanggal 2 Oktober 2014 menjelang berakhirnya masa tugas DPR periode 2009-2014. UU ini merupakan revisi dari UU No. 32 Tahun 2004. Yang menarik, sebagai “induk”, UU ini kalah cepat pengesahannya dengan “anaknya” yaitu UU No. 6 Tahun 2014 tentang Desa dan UU No. 22 Tahun 2014 tentang Pemilihan Gubernur, Bupati, dan Walikota. Terkait dengan sektor kesehatan, status kelembagaan rumah sakit di daerah menjadi tidak jelas. Dalam Pasal 209 ayat (1) dan (2) tentang Perangkat Daerah, dan Pasal 219 tentang Badan, tidak jelas bagaimana status kelembagaan rumah sakit tersebut. Hal ini bisa menimbulkan permasalahan tersendiri.Selanjutnya, yang masih ditunggu adalah revisi PP No. 38 Tahun 2007 dan PP No. 41 Tahun 2007 yang merupakan “turunan” penting dari UU No. 23 Tahun 2014 ini. Seharusnya, kedua PP tersebut bisa terbit dalam masa kepemrintahan SBY sebelum 20 Oktober 2014 mengingat pembahasan draft-nya dilakukan secara paralel dengan revisi UU tersebut.
Akhirnya, setelah melalui proses panjang, UU No. 23 Tahun 2014 tentang Pemerintahan Daerah disahkan di saat injury time tanggal 2 Oktober 2014 menjelang berakhirnya masa tugas DPR periode 2009-2014. UU ini merupakan revisi dari UU No. 32 Tahun 2004. Yang menarik, sebagai “induk”, UU ini kalah cepat pengesahannya dengan “anaknya” yaitu UU No. 6 Tahun 2014 tentang Desa dan UU No. 22 Tahun 2014 tentang Pemilihan Gubernur, Bupati, dan Walikota. Terkait dengan sektor kesehatan, status kelembagaan rumah sakit di daerah menjadi tidak jelas. Dalam Pasal 209 ayat (1) dan (2) tentang Perangkat Daerah, dan Pasal 219 tentang Badan, tidak jelas bagaimana status kelembagaan rumah sakit tersebut. Hal ini bisa menimbulkan permasalahan tersendiri.Selanjutnya, yang masih ditunggu adalah revisi PP No. 38 Tahun 2007 dan PP No. 41 Tahun 2007 yang merupakan “turunan” penting dari UU No. 23 Tahun 2014 ini. Seharusnya, kedua PP tersebut bisa terbit dalam masa kepemrintahan SBY sebelum 20 Oktober 2014 mengingat pembahasan draft-nya dilakukan secara paralel dengan revisi UU tersebut.



 Pekerjaan sebagai tenaga ahli yang memberikan masukan-masukan bagi WHO tentunya tidak hanya terbatas memberikan. Selama pertemuan, sebagai tenaga ahli, dapat belajar dari berbagai negara dan juga dari pakar-pakar lainnya. Oleh karena itu, kesempatan selama dua hari di Geneva tidak hanya dalam konteks memberi masukan namun juga mengambil makna atau refleksi sebagai hasil observasi dan pembelajaran. Dalam hal ini, refleksi dilakukan dalam konteks Indonesia yang juga sedang mengembangkan kapasitas dalam penelitian kebijakan dan sistem kesehatan.
Pekerjaan sebagai tenaga ahli yang memberikan masukan-masukan bagi WHO tentunya tidak hanya terbatas memberikan. Selama pertemuan, sebagai tenaga ahli, dapat belajar dari berbagai negara dan juga dari pakar-pakar lainnya. Oleh karena itu, kesempatan selama dua hari di Geneva tidak hanya dalam konteks memberi masukan namun juga mengambil makna atau refleksi sebagai hasil observasi dan pembelajaran. Dalam hal ini, refleksi dilakukan dalam konteks Indonesia yang juga sedang mengembangkan kapasitas dalam penelitian kebijakan dan sistem kesehatan.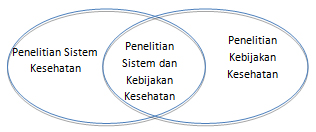

 Pusat Kebijakan dan Manajemen Kesehatan (PKMK) Fakultas Kedokteran UGM bekerjasama dengan Keluarga Alumni Gadjah Mada (Kagama) Komisariat Fakultas Kedokteran UGM, pada hari Sabtu, 13 Desember 2014 menyelenggarakan Seminar Nasional Pembangunan Kesehatan di Daerah Tertinggal dalam Era Jaminan Kesehatan Nasional. Seminar yang bertempat di Ruang Senat Fakultas Kedokteran UGM tersebut mengangkat tema “Bagaimana Mengurangi Kesenjangan Geografis yang Semakin Besar?”. Membuka acara seminar, Dekan Fakultas Kedokteran UGM Prof. Dr. dr. Teguh Aryandono, SpB (K)Onk memberikan apresiasi kepada tim PKMK FK UGM dengan salah satu program Sister Hospital-nya di beberapa daerah khususnya daerah tertinggal, terbukti mengangkat derajat kesehatan masyarakat di daerah tersebut. Sehingga harapannya program dan dukungan ini dapat diteruskan.
Pusat Kebijakan dan Manajemen Kesehatan (PKMK) Fakultas Kedokteran UGM bekerjasama dengan Keluarga Alumni Gadjah Mada (Kagama) Komisariat Fakultas Kedokteran UGM, pada hari Sabtu, 13 Desember 2014 menyelenggarakan Seminar Nasional Pembangunan Kesehatan di Daerah Tertinggal dalam Era Jaminan Kesehatan Nasional. Seminar yang bertempat di Ruang Senat Fakultas Kedokteran UGM tersebut mengangkat tema “Bagaimana Mengurangi Kesenjangan Geografis yang Semakin Besar?”. Membuka acara seminar, Dekan Fakultas Kedokteran UGM Prof. Dr. dr. Teguh Aryandono, SpB (K)Onk memberikan apresiasi kepada tim PKMK FK UGM dengan salah satu program Sister Hospital-nya di beberapa daerah khususnya daerah tertinggal, terbukti mengangkat derajat kesehatan masyarakat di daerah tersebut. Sehingga harapannya program dan dukungan ini dapat diteruskan. Mengawali sesi pertama kegiatan seminar, Staf ahli Kementrian Kesehatan RI Bidang Peningkatan Kelembagaan dan Desentralisasi, dr. Bambang Sardjono, MPH menjelaskan bahwa sesuai 9 agenda prioritas (nawa cita) Pemerintahan Jokowi-JK salah satunya ialah pembangunan Indonesia dimulai dari pinggiran dengan memperkuat daerah-daerah dan desa-desa dalam NKRI. Namun fakta memprihatinkan yang terjadi di lapangan, masyarakat di perbatasan justru lebih senang mencari akses pelayanan kesehatan di negara tetangga karena dirasa lebih mudah. Bambang Sardjono juga membenarkan bahwa masalah kesenjangan masih merupakan persoalan utama yang terjadi antar daerah di Indonesia, termasuk dalam pelayanan kesehatan. Sehingga pendekatan yang perlu dibuat adalah, khusus untuk masyarakat di daerah tertinggal khususnya di pedalaman tidak hanya sekedar dibuatkan kartu sehat saja namun perlu ada sistem khusus yang diberlakukan untuk mereka.
Mengawali sesi pertama kegiatan seminar, Staf ahli Kementrian Kesehatan RI Bidang Peningkatan Kelembagaan dan Desentralisasi, dr. Bambang Sardjono, MPH menjelaskan bahwa sesuai 9 agenda prioritas (nawa cita) Pemerintahan Jokowi-JK salah satunya ialah pembangunan Indonesia dimulai dari pinggiran dengan memperkuat daerah-daerah dan desa-desa dalam NKRI. Namun fakta memprihatinkan yang terjadi di lapangan, masyarakat di perbatasan justru lebih senang mencari akses pelayanan kesehatan di negara tetangga karena dirasa lebih mudah. Bambang Sardjono juga membenarkan bahwa masalah kesenjangan masih merupakan persoalan utama yang terjadi antar daerah di Indonesia, termasuk dalam pelayanan kesehatan. Sehingga pendekatan yang perlu dibuat adalah, khusus untuk masyarakat di daerah tertinggal khususnya di pedalaman tidak hanya sekedar dibuatkan kartu sehat saja namun perlu ada sistem khusus yang diberlakukan untuk mereka. Menanggapi penjelasan dari Kementrian Kesehatan, dr. Budiono Santoso, PhD, SpF (K) dari Kagama mengemukakan agar pemerintah jangan hanya menggunakan parameter statistik dalam mengukur keberhasilan suatu program, karena banyak laporan yang tidak sesuai dengan fakta di lapangan. Budiono Santoso mencontohkan, seperti ketersediaan oksitosin di puskesmas di Indonesia, berdasarkan laporan statistiknya angkanya cukup merata antara daerah yang satu dengan daerah yang lain, namun faktanya ada over stock di beberapa daerah, demikian pula ada under stock di beberapa daerah lain. Selain itu, dengan Rancangan Teknokratik yang masih sangat birokratis dan terpusat, menyulitkan bottom up planning dari daerah sebagai garis depan penerap kebijakan sehingga diperlukan desentralisasi perencanaan kebijakan, serta koordinasi vertikal dan horizontal antar lembaga. Budiono berpendapat, bila tidak kunjung diperbaiki, akan selalu ada kesenjangan antara outcome program dengan praktek di lapangan.
Menanggapi penjelasan dari Kementrian Kesehatan, dr. Budiono Santoso, PhD, SpF (K) dari Kagama mengemukakan agar pemerintah jangan hanya menggunakan parameter statistik dalam mengukur keberhasilan suatu program, karena banyak laporan yang tidak sesuai dengan fakta di lapangan. Budiono Santoso mencontohkan, seperti ketersediaan oksitosin di puskesmas di Indonesia, berdasarkan laporan statistiknya angkanya cukup merata antara daerah yang satu dengan daerah yang lain, namun faktanya ada over stock di beberapa daerah, demikian pula ada under stock di beberapa daerah lain. Selain itu, dengan Rancangan Teknokratik yang masih sangat birokratis dan terpusat, menyulitkan bottom up planning dari daerah sebagai garis depan penerap kebijakan sehingga diperlukan desentralisasi perencanaan kebijakan, serta koordinasi vertikal dan horizontal antar lembaga. Budiono berpendapat, bila tidak kunjung diperbaiki, akan selalu ada kesenjangan antara outcome program dengan praktek di lapangan. Masih berkaitan dengan Pembangunan Kesehatan di Daerah Tertinggal, dr. Hanibal Hamidi, M.Kes dari Kementrian Desa, Pembangunan Daerah Tertinggal dan Transmigrasi mengakui bahwa memang ada gap yang besar antara daerah maju dengan daerah tertinggal di Indonesia, termasuk gap dalam bidang pelayanan kesehatan.
Masih berkaitan dengan Pembangunan Kesehatan di Daerah Tertinggal, dr. Hanibal Hamidi, M.Kes dari Kementrian Desa, Pembangunan Daerah Tertinggal dan Transmigrasi mengakui bahwa memang ada gap yang besar antara daerah maju dengan daerah tertinggal di Indonesia, termasuk gap dalam bidang pelayanan kesehatan. Sementara itu menurut Prof. dr. Laksono Trisnantoro, MSc, PhD dari Pusat Kebijakan dan Manajemen Kesehatan (PKMK) Fakultas Kedokteran UGM; pada tahun 2014 PKMK FK UGM bekerjasama dengan 10 Fakultas Kedokteran di Indonesia melakukan monitoring tahap awal pelaksanaan JKN. Monitoring ini merupakan tahap awal penelitian yang akan berlangsung hingga tahun 2019 mendatang, guna melihat efektifitas pelaksanaan JKN kaitannya dengan pencapaian Universal Health Coverage (UHC) 2019.
Sementara itu menurut Prof. dr. Laksono Trisnantoro, MSc, PhD dari Pusat Kebijakan dan Manajemen Kesehatan (PKMK) Fakultas Kedokteran UGM; pada tahun 2014 PKMK FK UGM bekerjasama dengan 10 Fakultas Kedokteran di Indonesia melakukan monitoring tahap awal pelaksanaan JKN. Monitoring ini merupakan tahap awal penelitian yang akan berlangsung hingga tahun 2019 mendatang, guna melihat efektifitas pelaksanaan JKN kaitannya dengan pencapaian Universal Health Coverage (UHC) 2019. Menanggapi materi seputar tema seminar, dr. Bondan Agus Suryanto, SE, MA, AAK dari Kagama Kedokteran lebih menyoroti tentang dilematis pemerintah terhadap risiko fiskal dari alokasi dana sektor kesehatan dengan kebutuhan utama pembangunan sektor kesehatan. Dimana berbagi permasalahan pembangunan kesehatan tidak dapat dilepaskan dari masalah politik dan ekonomi negara.
Menanggapi materi seputar tema seminar, dr. Bondan Agus Suryanto, SE, MA, AAK dari Kagama Kedokteran lebih menyoroti tentang dilematis pemerintah terhadap risiko fiskal dari alokasi dana sektor kesehatan dengan kebutuhan utama pembangunan sektor kesehatan. Dimana berbagi permasalahan pembangunan kesehatan tidak dapat dilepaskan dari masalah politik dan ekonomi negara. Pemaparan pertama disampaikan Diah Saminarsih, sebagai co-founder Pencerah Nusantara (PN), Diah menyampaikan bahwa awalnya PN merupakan gerakan sosial. Gerakan ini melibatkan pemerintah, masyarakat serta mass media. Jadi, sifatnya kolaboratif yaitu multi aktor dan lintas sektor. Beberapa hal yang diberikan PN pada masyarakat ialah penguatan layanan primer, infrastruktur dasar, info gaya hidup sehat dan sebagainya. PN bergerak di Sikakap (Mentawai), Pakis Jaya (Karawang), Lindu Obotua (Sulteng), Kelai (Kalbar), dan Tosari (Probolinggo).
Pemaparan pertama disampaikan Diah Saminarsih, sebagai co-founder Pencerah Nusantara (PN), Diah menyampaikan bahwa awalnya PN merupakan gerakan sosial. Gerakan ini melibatkan pemerintah, masyarakat serta mass media. Jadi, sifatnya kolaboratif yaitu multi aktor dan lintas sektor. Beberapa hal yang diberikan PN pada masyarakat ialah penguatan layanan primer, infrastruktur dasar, info gaya hidup sehat dan sebagainya. PN bergerak di Sikakap (Mentawai), Pakis Jaya (Karawang), Lindu Obotua (Sulteng), Kelai (Kalbar), dan Tosari (Probolinggo). dr. Arian langsung memaparkan pengalaman RS Panti Rapih selama mendampingi RS Ende (Pertengahan 2010-Maret 2015). RS Panti Rapih terlibat karena ada kontrak dengan SH NTT, kontrak ini yang mendorong RS Panti Rapih untuk pendampingan PONEK 24 jam RS Ende dan capacity building. Berkaca dari pengalaman tersebut, ada banyak catatan positif yang direkap Arian.
dr. Arian langsung memaparkan pengalaman RS Panti Rapih selama mendampingi RS Ende (Pertengahan 2010-Maret 2015). RS Panti Rapih terlibat karena ada kontrak dengan SH NTT, kontrak ini yang mendorong RS Panti Rapih untuk pendampingan PONEK 24 jam RS Ende dan capacity building. Berkaca dari pengalaman tersebut, ada banyak catatan positif yang direkap Arian. Sejauh ini, PN menjalankan skema pembiayaan yaitu budget payment system atau dibayarkan sebelum pelayanan kesehatan dilakukan. Dana ini berasal dari swasta atau sponsor dan hibah. Dari sisi pemerintah, terkait dana kompensasi, telah diatur melalui peraturan direktur BPJS. Jika tidak ada faskes- maka pembayaran via kompensasi atau bisa juga kirim tenaga. Hal ini disampaikan Ari, perwakilan dari BPJS.
Sejauh ini, PN menjalankan skema pembiayaan yaitu budget payment system atau dibayarkan sebelum pelayanan kesehatan dilakukan. Dana ini berasal dari swasta atau sponsor dan hibah. Dari sisi pemerintah, terkait dana kompensasi, telah diatur melalui peraturan direktur BPJS. Jika tidak ada faskes- maka pembayaran via kompensasi atau bisa juga kirim tenaga. Hal ini disampaikan Ari, perwakilan dari BPJS. Sesi 4 membahas mengenai Gagasan Ke Depan: Pengembangan pengiriman tenaga kesehatan ke daerah sulit. dr. Rukmono Siswishanto, M. Kes, SpOG (K) mewakili RS Sardjito, dan dr. Andreasta Meliala, DPH, MKes, MARS yang aktif terlibat di PPSDM Kemenkes RS.
Sesi 4 membahas mengenai Gagasan Ke Depan: Pengembangan pengiriman tenaga kesehatan ke daerah sulit. dr. Rukmono Siswishanto, M. Kes, SpOG (K) mewakili RS Sardjito, dan dr. Andreasta Meliala, DPH, MKes, MARS yang aktif terlibat di PPSDM Kemenkes RS. dr. Andreasta Meliala, DPH, MKes, MARS menyampaikan di Indonesia ada dua pembagian daerah, yaitu daerah masalah kesehatan dan non kesehatan serta daerah diminati dan kurang diminati. Problem yang dihadapi Indonesia ialah masih banyak daerah konflik, tidak diminati, terpencil, yang belum terjangkau akses pelayanan kesehatan. Maka, perlu kolaborasi antara health system dan health outcome untuk menyelesaikan hal ini.
dr. Andreasta Meliala, DPH, MKes, MARS menyampaikan di Indonesia ada dua pembagian daerah, yaitu daerah masalah kesehatan dan non kesehatan serta daerah diminati dan kurang diminati. Problem yang dihadapi Indonesia ialah masih banyak daerah konflik, tidak diminati, terpencil, yang belum terjangkau akses pelayanan kesehatan. Maka, perlu kolaborasi antara health system dan health outcome untuk menyelesaikan hal ini.
 Kebutuhan tenaga kesehatan yang terlatih ternyata tidak hanya dialami oleh Indonesia. Hal ini juga dialami beberapa negara di dunia. Kekurangan tenaga kesehatan juga menyebabkan ketidakadilan dalam mengakses pelayanan kesehatan. Sebagai contoh di Sub Sahara Africa, ketidakadilan pelayanan kesehatan disebabkan; 1) lebih dari 50% kasus kelahiran tidak ditangani tenaga kesehatan terlatih, 2) lebih dari 10 penduduk hidup dengan HIV yang tidak dapat mengakses ART, 3) dan perkiraaan kurang dari 25% yang mengakses KB. Sehingga hal ini menimbulkan tantangan tersendiri bagi tenaga kesehatan, dimana; 1) secara global masih kekurangan 7,2 juta dokter, perawat, dan bidan, 2) ketidak merataan distribusi tenaga kesehatan baik daerah pedesaan maupun perkotaan, 3) keahlian campuran antara jenis dan spesialisasi yang tidak dimiliki tenaga kesehatan yang dibutuhkan.
Kebutuhan tenaga kesehatan yang terlatih ternyata tidak hanya dialami oleh Indonesia. Hal ini juga dialami beberapa negara di dunia. Kekurangan tenaga kesehatan juga menyebabkan ketidakadilan dalam mengakses pelayanan kesehatan. Sebagai contoh di Sub Sahara Africa, ketidakadilan pelayanan kesehatan disebabkan; 1) lebih dari 50% kasus kelahiran tidak ditangani tenaga kesehatan terlatih, 2) lebih dari 10 penduduk hidup dengan HIV yang tidak dapat mengakses ART, 3) dan perkiraaan kurang dari 25% yang mengakses KB. Sehingga hal ini menimbulkan tantangan tersendiri bagi tenaga kesehatan, dimana; 1) secara global masih kekurangan 7,2 juta dokter, perawat, dan bidan, 2) ketidak merataan distribusi tenaga kesehatan baik daerah pedesaan maupun perkotaan, 3) keahlian campuran antara jenis dan spesialisasi yang tidak dimiliki tenaga kesehatan yang dibutuhkan.
 Para pembicara berasal dari Population Council, USAID, WHO dan Ghana Health Service. Sementara, para peserta berasal dari berbagai institusi penelitian maupun pembuat kebijakan, dari Eropa, Amerika, Asia dan Afrika. Ian Askew dari Population Council sebagai pembicara pertama memaparkan tentang berbagai metode review yang dapat digunakan untuk mensintesa hasil-hasil penelitian, yaitu systematic review, realist review dan rigorous review. Ada beberapa referensi yang digunakan oleh pembicara untuk mendefinisikan systematic review, antara lain dari Cochrane, Institute of Medicine US National Academic of Sciences dan UK National Institute for Health and Clinical Excellence. Jika systematic review harus dimulai dengan pertanyaan yang jelas, menelusuri literatur hingga memperkirakan adanya risiko, maka rigorous review dimulai dari diskusi umum dan tidak selalu disertai dengan literatur. Realist review merupakan upaya untuk mengidentifikasi kausal utama yang kompleks dan menjelaskan bagaimana review ini bekerja dalam konteks spesifik untuk menghasilkan outcome tertentu.
Para pembicara berasal dari Population Council, USAID, WHO dan Ghana Health Service. Sementara, para peserta berasal dari berbagai institusi penelitian maupun pembuat kebijakan, dari Eropa, Amerika, Asia dan Afrika. Ian Askew dari Population Council sebagai pembicara pertama memaparkan tentang berbagai metode review yang dapat digunakan untuk mensintesa hasil-hasil penelitian, yaitu systematic review, realist review dan rigorous review. Ada beberapa referensi yang digunakan oleh pembicara untuk mendefinisikan systematic review, antara lain dari Cochrane, Institute of Medicine US National Academic of Sciences dan UK National Institute for Health and Clinical Excellence. Jika systematic review harus dimulai dengan pertanyaan yang jelas, menelusuri literatur hingga memperkirakan adanya risiko, maka rigorous review dimulai dari diskusi umum dan tidak selalu disertai dengan literatur. Realist review merupakan upaya untuk mengidentifikasi kausal utama yang kompleks dan menjelaskan bagaimana review ini bekerja dalam konteks spesifik untuk menghasilkan outcome tertentu. Salah satu contoh yang diangkat oleh Shawn Malarcher (USAID) sebagai pembicara selanjutnya adalah program HIP. Bedanya program HIP dengan program-program lain diantaranya adalah bukti-bukti direview, disintesa dan dikemas khusus untuk program manager, bukti-bukti yang digunakan rigorous namun realistis, serta dampak terhadap penggunaan kontrasepsi lebih luas, dapat direplikasi, jangka panjang hingga biayanya dapat ditekan.
Salah satu contoh yang diangkat oleh Shawn Malarcher (USAID) sebagai pembicara selanjutnya adalah program HIP. Bedanya program HIP dengan program-program lain diantaranya adalah bukti-bukti direview, disintesa dan dikemas khusus untuk program manager, bukti-bukti yang digunakan rigorous namun realistis, serta dampak terhadap penggunaan kontrasepsi lebih luas, dapat direplikasi, jangka panjang hingga biayanya dapat ditekan. Jenis-jenis bukti yang bisa digunakan tidak selalu harus dalam bentuk publikasi atau literatur, melainkan bisa juga dalam bentuk pengetahuan, informasi, ide dan ketertarikan, politik bahkan ekonomi. Hal tersebut dipaparkan oleh Karen Hardee (Population Council). Ia mengangkat contoh pemberian penyuluhan dan terapi bagi para penderita HIV di India. Dokter bekerja dalam suatu sistem yang berbeda dengan para peneliti dan pelaksana progam HIV. Ini ynag menyebabkan banyak hal kurang selaras dalam menjalankan program HIV tersebut. Oleh karenanya, program manager HIV harus paham dengan lingkungan dimana program tersebut akan diimplementasikan agar lebih optimal.
Jenis-jenis bukti yang bisa digunakan tidak selalu harus dalam bentuk publikasi atau literatur, melainkan bisa juga dalam bentuk pengetahuan, informasi, ide dan ketertarikan, politik bahkan ekonomi. Hal tersebut dipaparkan oleh Karen Hardee (Population Council). Ia mengangkat contoh pemberian penyuluhan dan terapi bagi para penderita HIV di India. Dokter bekerja dalam suatu sistem yang berbeda dengan para peneliti dan pelaksana progam HIV. Ini ynag menyebabkan banyak hal kurang selaras dalam menjalankan program HIV tersebut. Oleh karenanya, program manager HIV harus paham dengan lingkungan dimana program tersebut akan diimplementasikan agar lebih optimal. Sesi ini diselenggarakan oleh UCSF dengan WHO. Sesi satelit ini dipimpin oleh Nancy Padian dari University of California San Fransisco, USA. Sesi ini dimulai dengan overview tentang apa yang telah dilakukan Alliance Health Services (AHS)- WHO dan bagaimana integrasi “implementation research” dalam HIV/AIDS program. Tantangan utama kesehatan masyarakat secara global adalah bagaimana mengambil “research evidences” untuk intervensi dan mengimplementasikannya dalam situasi nyata (bukan penelitian). Dalam presentasinya yang mengawali satellite meeting pada 29 September, Nhan Tran menyebutkan bahwa biasanya setelah mendapatkan research evidence dan kemudian akan diterapkan dalam suatu implementasi yang berskala luas, maka implementasi tersebut kacau. Skenario yang sempurna untuk implementasi program sudah dirancang tetapi hal tersebut hampir tidak pernah terjadi, karena desain dan proses yang terjadi berbeda dengan yang diharapkan.
Sesi ini diselenggarakan oleh UCSF dengan WHO. Sesi satelit ini dipimpin oleh Nancy Padian dari University of California San Fransisco, USA. Sesi ini dimulai dengan overview tentang apa yang telah dilakukan Alliance Health Services (AHS)- WHO dan bagaimana integrasi “implementation research” dalam HIV/AIDS program. Tantangan utama kesehatan masyarakat secara global adalah bagaimana mengambil “research evidences” untuk intervensi dan mengimplementasikannya dalam situasi nyata (bukan penelitian). Dalam presentasinya yang mengawali satellite meeting pada 29 September, Nhan Tran menyebutkan bahwa biasanya setelah mendapatkan research evidence dan kemudian akan diterapkan dalam suatu implementasi yang berskala luas, maka implementasi tersebut kacau. Skenario yang sempurna untuk implementasi program sudah dirancang tetapi hal tersebut hampir tidak pernah terjadi, karena desain dan proses yang terjadi berbeda dengan yang diharapkan.