21 Juli 2025
Advancing Economic Evaluation for Health Policy and Implementation
PKMK-Nusa Dua. Di sesi yang berjudul ‘Advancing Economic Evaluation for Health POlicy and Implementation’ ini dipaparkan berbagai studi mengenai bagaimana pendekatan economic evaluation dapat diperkuat untuk mendukung perumusan dan implementasi kebijakan kesehatan yang lebih efektif, kontekstual namun tetap terkini, dan berkeadilan.
Narasumber yang pertama, Charlie Nederpelt dari Radboud University, menyampaikan tentang pentingnya mempertimbangkan dampak lingkungan, khususnya dimensi planetary health dalam studi Health Technology Assessment (HTA). Pihaknya memaparkan pendekatan berbasis Lifecycle Impact Assessments (LCIA) untuk menghitung dampak lingkungan dari seluruh siklus layanan kesehatan mulai dari produksi, transportasi, penggunaan, hingga pembuangan limbah. Model ini mengestimasi jejak lingkungan berdasarkan input pelayanan kesehatan seperti konsultasi, rawat inap, obat, dan diagnostik, serta overhead fasilitas seperti pencahayaan, ventilasi, hingga penggunaan IT. Dampak diukur terhadap sejumlah planetary boundaries seperti perubahan iklim, gangguan siklus nitrogen dan fosfor, serta konsumsi air tawar.

Dilanjutkan oleh Peter Murphy dari University of York yang mempresentasikan kerangka evaluasi ekonomi untuk kebijakan task shifting. Studi ini menekankan perlunya menilai empat aspek utama: dampak terhadap kesehatan populasi dan kesetaraan, kapasitas sistem, beban kerja tenaga kesehatan, serta dampaknya terhadap pasien.
Dari empat aspek utama tersebut, Murphy membagi lagi parameter-parameter tersebut menjadi jangka pendek (misalnya perubahan beban kerja, kualitas layanan), menengah (seperti kepuasan kerja, angka komplikasi, waktu tunggu), hingga jangka panjang (akses layanan, produktivitas individu, dan hasil kesehatan pasien).

Marcia Weaver dari University of Washington melanjutkan dengan membahas pentingnya league table dalam membantu pengambil kebijakan menentukan prioritas intervensi. Tujuan utama dari cost effectiveness analysis adalah menyusun league table yang dapat menjadi rujukan pemilihan strategi, tetapi masih terbatas diimplementasikannya karena beragamnya studi yang dilakukan. Dengan pendekatan meta-regression, Incremental Cost-Effectiveness Ratio (ICER) dapat diurutkan untuk memberi gambaran strategi mana yang paling efisien secara biaya dan dampaknya terhadap kesehatan masyarakat.
 Dari Filipina, Lynn Daryl Feliciano Villamater dari Department of Health menyampaikan tentang perlunya meninjau ulang penggunaan cost-effectiveness threshold (CET) yang selama ini merujuk pada 1–3x GDP per kapita. Menurutnya, pendekatan tersebut cenderung tidak akurat dan bisa meremehkan peluang peningkatan kesehatan. Ia merekomendasikan penggunaan opportunity cost-based CET agar lebih kontekstual dan realistis, khususnya dalam evaluasi program vaksinasi. Dengan pendekatan ini, keputusan kebijakan akan lebih selaras dengan kondisi lokal dan prinsip keadilan.
Dari Filipina, Lynn Daryl Feliciano Villamater dari Department of Health menyampaikan tentang perlunya meninjau ulang penggunaan cost-effectiveness threshold (CET) yang selama ini merujuk pada 1–3x GDP per kapita. Menurutnya, pendekatan tersebut cenderung tidak akurat dan bisa meremehkan peluang peningkatan kesehatan. Ia merekomendasikan penggunaan opportunity cost-based CET agar lebih kontekstual dan realistis, khususnya dalam evaluasi program vaksinasi. Dengan pendekatan ini, keputusan kebijakan akan lebih selaras dengan kondisi lokal dan prinsip keadilan.
Poin terakhir, Aleksandra Torbica, presiden European Health Economics Association menggarisbawahi pentingnya menjembatani antara evaluasi ekonomi dan implementation research (IR). Menurutnya, IR saat ini masih kurang memperhitungkan aspek biaya dan metodologi yang kokoh. Evaluasi ekonomi perlu lebih “membumi”, dengan menyesuaikan hasilnya terhadap konteks implementasi nyata di lapangan.
Reporter:
Likke Prawidya, PhD
Costs, Outcomes and Cost Effectiveness Methods
Origins, Development and Future of Health Economic Evaluation: Perspectives from Health Economics and Decision Science
 Philip Clarke menyatakan bahwa evaluasi ekonomi kesehatan berakar dari analisis biaya-efektivitas (CEA) yang dikembangkan oleh Departemen Pertahanan AS pasca-Perang Dunia II. Tujuannya untuk pengadaan senjata. Alain Enthoven mengadaptasi metode ini ke dalam sektor kesehatan pada awal 1960-an di era Menteri Pertahanan Robert McNamara. Presiden Lyndon Johnson tahun 1966 mewajibkan seluruh lembaga pemerintah menerapkan Systems Analysis yang membuka jalan bagi adopsi CEA dalam kebijakan kesehatan. Herbert Klarman, ekonom kesehatan Polandia-Amerika merupakan salah satu pionir yang mengimplementasikan CEA untuk evaluasi terapi penyakit ginjal kronis tahun 1968. Hal ini merupakan salah satu langkah perubahan pendekatan dari pendekatan tradisional.
Philip Clarke menyatakan bahwa evaluasi ekonomi kesehatan berakar dari analisis biaya-efektivitas (CEA) yang dikembangkan oleh Departemen Pertahanan AS pasca-Perang Dunia II. Tujuannya untuk pengadaan senjata. Alain Enthoven mengadaptasi metode ini ke dalam sektor kesehatan pada awal 1960-an di era Menteri Pertahanan Robert McNamara. Presiden Lyndon Johnson tahun 1966 mewajibkan seluruh lembaga pemerintah menerapkan Systems Analysis yang membuka jalan bagi adopsi CEA dalam kebijakan kesehatan. Herbert Klarman, ekonom kesehatan Polandia-Amerika merupakan salah satu pionir yang mengimplementasikan CEA untuk evaluasi terapi penyakit ginjal kronis tahun 1968. Hal ini merupakan salah satu langkah perubahan pendekatan dari pendekatan tradisional.
Perkembangan metodologi diekselerasi oleh Panel Biaya-Efektivitas dalam Kedokteran dan Kesehatan AS (1993–1996) yang diketuai Louise Russell dan Milton Weinstein. Rekomendasinya mencakup: (1) standarisasi komponen rasio biaya-efektivitas, (2) pengukuran penggunaan sumber daya, (3) valuasi konsekuensi kesehatan, (4) estimasi efektivitas intervensi, (5) preferensi waktu dan diskonto, serta (6) penanganan ketidakpastian. Michael Drummond melengkapi kerangka ini dengan panduan evaluasi ekonomi berbasis bukti di Inggris, menekankan konsistensi pengukuran quality-adjusted life years (QALYs).
Tahun 2016, panel kedua mulai memperluas cakupan dengan merekomendasikan dua kasus sebagai referensi yaitu dalam perspektif sektor kesehatan dan perspektif sosial. Inovasi kuncinya adalah inventaris dampak (impact inventory) yang mengkuantifikasi konsekuensi non-klinis (seperti kehilangan produktivitas atau beban perawat/ pengasuh). Russell menyatakan bahwa evolusi merefleksikan pergeseran paradigma dari optimisasi anggaran kesehatan menujui kesejahteraan sosial holistik yang optimal dengan tantangan masa depan dalam integrasi determinan sosial dan inovasi pembiayaan yang berkelanjutan.
OpenMarkov, an Open-Source Software Tool for Cost-Effectiveness Analysis
Francisco Javier Díez memulai dengan pertanyaan kepada audiens yang pernah menganalisis CEA dengan berbagai tools seperti Excel, R, TreeAge, MATLAB, OpenMarkov dan lainnya. Diez memaparkan dalam presentasinya bahwa OpenMarkov merupakan alat open-source berbasis Java yang memanfaatkan model grafis probabilistik (PGM) untuk analisis keputusan untuk kesehatan, terutama untuk cost-effectiveness analysis (CEA). OpenMarkov menawarkan berbagai macam model inovatif seperti Bayesian networks, influence diagrams (ID), dan Markov influence diagrams (MID). Model tersebut berguna untuk mengatasi keterbatasan metode konvensional seperti pohon keputusan. Model inovasi ini mempunyai keunggulan pada efisiensi representasi masalah yang kompleks. Contoh masalah ini yaitu dinamika penyakit kronis.
Proyek kolaboratif UNED-Spanyol menggunakan model ini untuk pelaksanaannya. OpenMarkov sendiri telah digunakan hampir 30 negara, termasuk Ghana dan India. Gambaran ini menunjukkan potensi pemanfaatan pada konteks sumber daya terbatas. Kelebihan utama OpenMarkov adalah kemudahan modifikasi dan transparansi algoritmik. Misalnya, ID dapat secara otomatis menghasilkan pohon keputusan ekuivalen dengan kompleksitas eksponensial, sesuatu yang tak terjangkau alat komersial seperti TreeAge. Fitur ini sangat relevan untuk evaluasi intervensi kesehatan di negara berpenghasilan rendah-menengah (LMIC), di mana fleksibilitas model esensial untuk mengakomodasi variasi epidemiologis dan kapasitas sistem kesehatan. Namun, sebagai prototipe, OpenMarkov masih memerlukan penyempurnaan debugging dan dokumentasi.
Metode OpenMarkov dapat memberdayakan peneliti di LMIC sehingga dapat menghilangkan hambatan finansial (lisensi software yang mahal) dan hambatan teknis (kode berbayar/ tertutup). Metode ini dapat mendukung representasi sebab-akibat (causal links) dan ketidakpastian. Alat ini da[at memfasilitasi keputusan sektor kesehatan yang berkeadilan dan berbasis bukti, khususnya untuk penyakit kronis seperti TB atau malaria di mana pertimbangan biaya-efektivitas krusial menekan untuk meninggalkan perhitungan yang rumit.
Selecting Reliable and Efficient Methods for Value of Information Estimation: Insights from a Simulation Study
 Qian Xin melakukan studi evaluasi keandalan lima metode estimasi Expected Value of Partial Perfect Information (EVPPI) yaitu NMC, BART, MLMC, MARS, dan GP. Evaluasi melalui simulasi 12.000 model ekonomi kesehatan. Hasil menunjukkan bahwa BART (Bayesian Additive Regression Trees) paling akurat untuk model sederhana dengan parameter independen seperti biaya obat. Metode lain yaitu MLMC (Multilevel Monte Carlo) unggul pada pengukuran/ parameter terkorelasi seperti utilitas pasien kronis. Metode Gaussian Processes (GP) lebih konsisten pada underperform, terutama pada analisis data dengan kompleksitas tinggi. Analisis dengan efisiensi komputasi tertinggi diraih oleh BART dan MARS.
Qian Xin melakukan studi evaluasi keandalan lima metode estimasi Expected Value of Partial Perfect Information (EVPPI) yaitu NMC, BART, MLMC, MARS, dan GP. Evaluasi melalui simulasi 12.000 model ekonomi kesehatan. Hasil menunjukkan bahwa BART (Bayesian Additive Regression Trees) paling akurat untuk model sederhana dengan parameter independen seperti biaya obat. Metode lain yaitu MLMC (Multilevel Monte Carlo) unggul pada pengukuran/ parameter terkorelasi seperti utilitas pasien kronis. Metode Gaussian Processes (GP) lebih konsisten pada underperform, terutama pada analisis data dengan kompleksitas tinggi. Analisis dengan efisiensi komputasi tertinggi diraih oleh BART dan MARS.
Hasil studi Xin menyoroti pada pentingnya kecocokan metode dengan konteks masalah. Sebagai contoh MLMC merekomendasikan untuk analisis kebijakan vaksinasi yang melibatkan beberap pengambil keputusan. Dinamika epidemiologis yang kompleks mendorong penggunaan metode yang lebih efektif. Penggunaan metode BART sebenarnya cukup untuk melakukan evaluasi skrining yang sederhana. Peneliti dapat menyediakan semua kode simulasi secara terbuka dengan mempromosikan transparansi dan reproduktibilitas dari hasil analisis metode yang dipilih. Sehingga pemilihan BART atau MARS menjadi poin penting apakah pilihan tersebut menghasilkan model yang lebih efektif.
Menurut Xin, pemilihan metode yang tepat dapat mencegah pemborosan sumber daya dan memastikan bahwa keputusan kesehatan seperti alokasi dana terbatas dapat optimal. Hal ini juga perlu berdasar pada ketidakpastian yangsudah terjadi. Kondisi ini juga relevan untuk sistem kesehatan di negara-negara LMIC, di mana kesalahan estimasi bisa mengorbankan akses layanan esensial kelompok rentan kesehatan.
Going Beyond Direct Health Gains. How to Incorporate a Societal Perspective in Asia-Pacific Decision-Making? A Consensus-Building Process
 Mathias Hofer mengidentifikasi kesenjangan implementasi perspektif sosial dalam HTA di 10 negara Asia Pasifik. Hofer menyebutkan bahwa 65% lembaga HTA mengakui elemen nilai non-kesehatan (seperti productivity loss atau beban perawatan), hanya 20% yang dimanfaatkan untuk analisis utama (HTA). Hofer menyebutkan bahwa kerangka BRAVER (Broader Societal Value) mengkategorikan elemen terabaikan ini menjadi lima dimensi yaitu pasien, pengasuh/ perawat, sistem kesehatan, pemerintah, dan masyarakat. Survei yang dilakukan para ahli menunjukkan bahwa ekuitas dan produktivitas sebagai prioritas tertinggi, namun tingkat adopsinya masih rendah (skor 4/9).
Mathias Hofer mengidentifikasi kesenjangan implementasi perspektif sosial dalam HTA di 10 negara Asia Pasifik. Hofer menyebutkan bahwa 65% lembaga HTA mengakui elemen nilai non-kesehatan (seperti productivity loss atau beban perawatan), hanya 20% yang dimanfaatkan untuk analisis utama (HTA). Hofer menyebutkan bahwa kerangka BRAVER (Broader Societal Value) mengkategorikan elemen terabaikan ini menjadi lima dimensi yaitu pasien, pengasuh/ perawat, sistem kesehatan, pemerintah, dan masyarakat. Survei yang dilakukan para ahli menunjukkan bahwa ekuitas dan produktivitas sebagai prioritas tertinggi, namun tingkat adopsinya masih rendah (skor 4/9).
Hambatan utama yang timbul yaitu kurangnya metode standar pengukuran dampak non-kesehatan, kapasitas teknis terbatas, dan risiko double-counting. Menurut Hofer, untuk mengatasinya perlu rekomendasi kebijakan yang menekankan pada pelibatan pasien/pengasuh dalam desain HTA, penguatan kerangka regulasi, dan proyek percontohan/ piloting secara bertahap.
Integrasi perspektif sosial menurut Hofer dapat menjamin bahwa kebijakan kesehatan tidak hanya memaksimalkan outcome klinis, tetapi juga keadilan distributif dan kesejahteraan yang holistik. Contohnya yaitu mempertimbangkan beban finansial keluarga miskin akibat biaya transportasi atau kehilangan pendapatan saat merawat anggota sakit. Konsep yang perlu kembali ditekankan adalah seberapa besar desain HTA mempengaruhi pembiayaan bagi masyarakat miskin.
Rapid Development of Cost-Effectiveness Analyses to Scale Global Health Interventions
 Andrew Wang menyampaikan bahwa untuk menghadapi pengurangan dana kesehatan di tingkat global, Evidence Action mengembangkan kerangka rapid CEA. Kerangka ini berupa enam langkah upaya untuk memprioritaskan program berimpact tinggi. Kerangka ini menggabungkan penilaian bukti, estimasi dampak (DALY), biaya marjinal, dan ketidakpastian, dengan fleksibilitas untuk konteks lokal. Contoh suksesnya adalah adanya program skrining sifilis ibu di Liberia, yang berhasil meningkatkan cakupan tes dari 25% menjadi 80% tahun 2020-2024 dengan biaya US$1,50/ibu.
Andrew Wang menyampaikan bahwa untuk menghadapi pengurangan dana kesehatan di tingkat global, Evidence Action mengembangkan kerangka rapid CEA. Kerangka ini berupa enam langkah upaya untuk memprioritaskan program berimpact tinggi. Kerangka ini menggabungkan penilaian bukti, estimasi dampak (DALY), biaya marjinal, dan ketidakpastian, dengan fleksibilitas untuk konteks lokal. Contoh suksesnya adalah adanya program skrining sifilis ibu di Liberia, yang berhasil meningkatkan cakupan tes dari 25% menjadi 80% tahun 2020-2024 dengan biaya US$1,50/ibu.
Wang menyatakan bahwa pendekatan ini dapat mengakomodasi ketidakpastian data melalui analisis sensitivitas yang bertingkat. Sebagai contoh, program suplementasi zat besi di India dengan cakupan 70 juta anak, CEA digunakan untuk mengidentifikasi titik efisiensi biaya dengan biaya US$0,65/anak, meskipun variabilitas dampak kognitif sulit diukur. Hasil ini menggambarkan bahwa rapid CEA dibutuhkan untuk mengukur kepastian progam yang sedang berjalan, dan tidak diragukan untuk memastikan bahwa program dapt diidentifikasi biayanya.
akhirnya , model kerangka ini membutuhkan keberlanjutan pasca pendanaan dan transisi ke pemerintah lokal. Pemerintah perlu memprioritaskan intervensi berbiaya rendah dengan dampak tinggi. Pendekatan ini memastikan bahwa setiap dolar dapat menyelamatkan nyawa yang maksimal, khususnya di populasi termarjinalkan.
Reporter:
M Faozi Kurniawan (PKMK UGM)
Diabetes Care
Cost-utility of IDegLira Versus Alternative Basal Insulin Intensification Therapies in Patients With Type 2 Diabetes Mellitus in a Chinese Setting
 Junling Weng menyatakan bahwa dengan peningkatan beban penyakit Diabetes Melitus Tipe 2 (DMT2) di Tiongkok menuntut adanya pilihan terapi intensifikasi yang lebih superior setelah kegagalan kontrol dengan insulin basal. Kondisi terapi kombinasi dengan dosis tetap antara insulin degludec dan liraglutide (IDegLira) hadir sebagai salah satu alternatif baru yang menjanjikan perbaikan kontrol glikemik. Namun demikian, nilai ekonomis yang diperoleh masih memerlukan pembuktian ilmiah lebih lanjut jika dibandingkan dengan regimen intensifikasi lain, seperti terapi basal-bolus atau kombinasi terpisah insulin basal dengan agonis GLP-1 dalam konteks sistem kesehatan Tiongkok.
Junling Weng menyatakan bahwa dengan peningkatan beban penyakit Diabetes Melitus Tipe 2 (DMT2) di Tiongkok menuntut adanya pilihan terapi intensifikasi yang lebih superior setelah kegagalan kontrol dengan insulin basal. Kondisi terapi kombinasi dengan dosis tetap antara insulin degludec dan liraglutide (IDegLira) hadir sebagai salah satu alternatif baru yang menjanjikan perbaikan kontrol glikemik. Namun demikian, nilai ekonomis yang diperoleh masih memerlukan pembuktian ilmiah lebih lanjut jika dibandingkan dengan regimen intensifikasi lain, seperti terapi basal-bolus atau kombinasi terpisah insulin basal dengan agonis GLP-1 dalam konteks sistem kesehatan Tiongkok.
Weng menyatakan untuk menjawab pertanyaan tersebut, sebuah analisis evaluasi ekonomi dilakukan dengan menggunakan Model Kohort dari Swedish Institute for Health Economics (IHE). Tiongkok melakukan simulasi dengan mengambil perspektif sistem kesehatan di Tiongkok dengan horison waktu 30 tahun. Proyeksi ini bertujuan untuk memproyeksikan luaran biaya dan jumlah tahun hidup berkualitas (QALYs). Data efikasi klinis dimanfaatkan untuk perbandingan antar-terapi bersumber dari rangkaian uji klinis DUAL, yang secara spesifik membandingkan IDegLira dengan terapi lainnya pada populasi pasien DMT2 yang tidak terkontrol dengan terapi sebelumnya.
Penelitian ini sebenarnya bertujuan untuk menyediakan bukti dasar mengenai posisi IDegLira dalam alur tatalaksana DMT2 di Tiongkok. Pertimbangan yang diambil adalah antara biaya yang dikeluarkan dengan manfaat kualitas hidup yang dihasilkan. Hasil analisis ini dapat menjadi landasan bagi para pembuat kebijakan dalam memutuskan alokasi sumber daya kesehatan yang efisien dan merumuskan pedoman terapi diabetes yang berbasis bukti dan bernilai ekonomis tinggi untuk populasi di Tiongkok
Cost-Utility Analysis and Drug Pricing of Icodec Versus Degludec for Type 2 Diabetes Patients With Basal Insulin-Treated in China
 Shansahan Hu menyatakan kepatuhan pasien terhadap injeksi insulin basal harian merupakan salah satu tantangan terbesar dalam manajemen Diabetes Melitus Tipe 2 di China. Pasien yang sering kali berujung pada inersia klinis dan melakukan kontrol glikemik dengan hasil yang tidak optimal. Insulin icodec merupakan sebuah analog insulin basal baru dengan durasi kerja sangat panjang yang memungkinkan injeksi sekali dalam seminggu. Insulin ini muncul sebagai terobosan yang berpotensi menyederhanakan regimen terapi dan meningkatkan kepatuhan. Meskipun demikian, penggunaan ini telah disetujui untuk digunakan di Tiongkok. Insulin ini memiliki harga pasar yang belum ditetapkan dan menjadi pertanyaan krusial bagi pengguna/ pasien.
Shansahan Hu menyatakan kepatuhan pasien terhadap injeksi insulin basal harian merupakan salah satu tantangan terbesar dalam manajemen Diabetes Melitus Tipe 2 di China. Pasien yang sering kali berujung pada inersia klinis dan melakukan kontrol glikemik dengan hasil yang tidak optimal. Insulin icodec merupakan sebuah analog insulin basal baru dengan durasi kerja sangat panjang yang memungkinkan injeksi sekali dalam seminggu. Insulin ini muncul sebagai terobosan yang berpotensi menyederhanakan regimen terapi dan meningkatkan kepatuhan. Meskipun demikian, penggunaan ini telah disetujui untuk digunakan di Tiongkok. Insulin ini memiliki harga pasar yang belum ditetapkan dan menjadi pertanyaan krusial bagi pengguna/ pasien.
Studi ini dirancang untuk dua tujuan utama yaitu pertama, melakukan evaluasi padfa dampak kesehatan dan efektivitas biaya dari insulin icodec mingguan dibandingkan dengan insulin degludec harian. Kedua, untuk mengidentifikasi rentang harga insulin icodec yang paling cost-effective. Studi ini menggunakan analisis dari United Kingdom Prospective Diabetes Study (UKPDS) Outcomes Model. Model ini digunakan untuk mensimulasikan luaran jangka panjang, dengan data klinis dari uji coba ONWARDS 2 sebagai input utama. Perspektif yang digunakan adalah dari penyedia layanan kesehatan di Tiongkok.
Hu menggambarkan dengan membandingkan proyeksi biaya dan tahun hidup berkualitas (QALYs), penelitian ini memberikan bukti ekonomi yang esensial. Hasilnya tidak hanya menginformasikan apakah icodec merupakan investasi kesehatan yang lebih baik dibandingkan degludec, tetapi juga menawarkan sebuah koridor harga yang rasional bagi pemerintah dan pembuat kebijakan. Hal ini menjadi dasar negosiasi untuk memastikan bahwa inovasi terapi dapat diakses oleh pasien tanpa membebani sistem kesehatan secara berlebihan atau beban pada pemerintah.
Economic Evaluation of the Joint Asia Diabetes Evaluation Public-Private Partnership Program in Hong Kong: A Patient-Level Simulation Analysis
Eric S.H. Lau menyatakan bahwa sistem kesehatan di Hong Kong mengalami ketidakseimbangan antara sektor publik yang memiliki beban tinggi dan sektor swasta yang lebih rendah, terutama dalam penanganan penyakit kronis seperti diabetes. Hal ini sebagai respons, model kemitraan antara pemerintah-swasta (KPS) dieksplorasi sebagai solusi, salah satunya melalui program Joint Asia Diabetes Evaluation (JADE). Program ini merupakan platform berbasis teknologi yang menyediakan penilaian risiko terstruktur dan terpersonalisasi, yang kemudian diimplementasikan dalam tiga tatanan berbeda: perawatan publik standar (Non-JADE), perawatan publik dengan intervensi JADE (JADE), dan model kemitraan di mana pasien dirawat di komunitas (JADE-PPP).
Penelitian ini bertujuan untuk melakukan evaluasi ekonomi dengan membandingkan efektivitas biaya dari ketiga model perawatan tersebut. Studi ini menggunakan Chinese Diabetes Outcome Model yaitu sebuah model simulasi pada pasien yang dikembangkan dari data ekstensif Hong Kong Diabetes Register. Peneliti memproyeksikan biaya perawatan dan jumlah tahun hidup berkualitas (QALYs) pasien. Pendekatan ini memungkinkan analisis dimana ada keterbatasan data observasional dan waktu studi yang pendek.
Hasil studi menunjukkan gambaran yangjelas mengenai nilai investasi dari model perawatan terintegrasi berbasis teknologi dalam sebuah skema kemitraan. Studi ini menawarkan bukti krusial bagi para pengambil kebijakan di Hong Kong mengenai apakah model KPS seperti JADE-PPP merupakan strategi yang efisien dan berkelanjutan untuk mengurangi beban pada sistem kesehatan publik sekaligus meningkatkan kualitas perawatan bagi pasien diabetes dengan membandingkan luaran klinis dan biaya ekonomi yang dikeluarkan.
The Cost-Effectiveness of Continuous Glucose Monitoring (CGM) for Adults With Type 1 Diabetes in Ireland
 Gintare Valentelyte menyatakan meskipun prevalensi diabetes di Irlandia relatif stabil, penyakit ini terus menjadi beban substansial bagi sistem layanan kesehatan, terutama untuk pasien Diabetes Tipe 1 (DMT1). Teknologi Pemantauan Glukosa Berkelanjutan atau Continuous Glucose Monitoring (CGM) dengan mobile aplikasi telah terbukti secara internasional mampu meningkatkan kontrol glikemik dan mengurangi komplikasi. Namun adopsi di Irlandia masih terhambat oleh kurangnya bukti secara ekonomi ditingkat lokal. Meskipun, pedoman nasional baru telah merekomendasikan CGM, evaluasi formal mengenai nilainya dalam konteks Irlandia tetap diperlukan.
Gintare Valentelyte menyatakan meskipun prevalensi diabetes di Irlandia relatif stabil, penyakit ini terus menjadi beban substansial bagi sistem layanan kesehatan, terutama untuk pasien Diabetes Tipe 1 (DMT1). Teknologi Pemantauan Glukosa Berkelanjutan atau Continuous Glucose Monitoring (CGM) dengan mobile aplikasi telah terbukti secara internasional mampu meningkatkan kontrol glikemik dan mengurangi komplikasi. Namun adopsi di Irlandia masih terhambat oleh kurangnya bukti secara ekonomi ditingkat lokal. Meskipun, pedoman nasional baru telah merekomendasikan CGM, evaluasi formal mengenai nilainya dalam konteks Irlandia tetap diperlukan.
Studi ini secara spesifik bertujuan untuk mengisi kekosongan bukti tersebut dengan mengestimasi efektivitas biaya CGM seumur hidup dibandingkan dengan metode standar pemantauan mandiri terhadap glukosa darah (SMBG) untuk orang dewasa dengan DMT1. Tim peneliti mengadaptasi sebuah model mikrosimulasi canggih yang dikembangkan oleh US CDC untuk konteks Irlandia, dengan memasukkan data dari kohort pasien lokal, struktur biaya nasional, dan perspektif sistem kesehatan publik Irlandia
Hasil analisis menunjukkan bahwa penggunaan CGM tidak hanya lebih unggul secara klinis, namun juga menghasilkan tambahan tahun hidup berkualitas (QALYs) karena kontrol HbA1c yang lebih baik. Namun, juga secara mengejutkan bahwa CGM bersifat hemat biaya dalam jangka panjang. Hasil ini memberikan justifikasi secara ekonomi dengan kuat untuk mendukung implementasi penuh pedoman nasional untuk pelaksanaan CGM dan memastikan bahwa pasien di Irlandia dapat mengakses teknologi yang terbukti efektif dan efisien secara finansial.
Reporter:
M Faozi Kurniawan (PKMK UGM)
22 Juli 2025
Economic Evaluation of Communicable Disease Interventions
Sesi bertajuk Economic Evaluation of Communicable Disease Interventions digelar pada Selasa, 22 Juli 2025 pukul 08:30-10:00, bertempat di Denpasar A (2), Bali International Convention Centre. Naomi van der Linden bertindak sebagai moderator sesi ini.
Sesi ini menghadirkan berbagai studi evaluasi ekonomi untuk intervensi penyakit menular dari berbagai negara, mulai dari HIV, Hepatitis B, malaria, hingga syphilis dan influenza.
Kasim Allel (University of Oxford) mengangkat pentingnya asuransi kesehatan bagi perempuan dan remaja putri yang terlibat dalam transactional sex di Kamerun. Studi ini menunjukkan bahwa peningkatan cakupan asuransi dapat secara signifikan menurunkan infeksi HIV dengan ICER sebesar £1,952 per DALY yang dihindari pada cakupan penuh (100%).
Abdi Gari mengevaluasi efektivitas pemberian profilaksis Tenofovir (TDF) pada ibu hamil positif Hepatitis B di Ethiopia. Strategi memberikan TDF kepada semua ibu positif HBsAg paling cost-effective, dengan ICER $220,3 per DALY yang dihindari, menegaskan perlunya pemberian profilaksis secara luas.

Firdaus Hafidz (Liverpool School of Tropical Medicine & Universitas Gadjah Mada) mempresentasikan efektivitas biaya Intermittent Preventive Treatment dengan Dihydroartemisinin-Piperaquine (IPTp-DP) di Papua. Studi ini menunjukkan IPTp-DP sebagai strategi yang sangat cost-effective dengan ICER $340,29 per DALY yang dihindari, namun menyoroti perlunya mekanisme pembiayaan yang kuat dan berkelanjutan untuk mendukung implementasi nasional.
Michelle Tew (University of Melbourne) menambahkan dimensi lingkungan dalam evaluasi ekonomi FDG-PET/CT pada pasien hematologi dengan demam neutropenia. Meskipun perbedaan biaya karbon tidak besar, studi ini menyarankan agar dampak lingkungan menjadi pertimbangan dalam pengambilan keputusan kesehatan.
Jason J. Ong (Monash University) menilai algoritma diagnostik syphilis menggunakan rapid diagnostic tests (RDT). Studi ini menemukan algoritma berbasis T-RDT paling hemat biaya, namun dalam populasi dengan prevalensi tinggi (>1%), algoritma dual T/NT-RDT lebih efektif dalam mengurangi kasus terlewat.
Hui Yee Yeo (University of Auckland) menyampaikan tinjauan sistematis mengenai efektivitas biaya dari intervensi non-farmasi (NPIs) untuk influenza dan COVID-19. Mayoritas NPIs terbukti cost-effective, terutama bila dikombinasikan dengan vaksinasi atau antiviral, meskipun hasil studi menunjukkan perlunya perbaikan kualitas metodologi evaluasi ekonomi.
Diskusi sesi menyoroti isu penting seperti pemilihan threshold biaya-efektivitas di negara berkembang, terutama Afrika, yang sebagian besar masih mengandalkan WHO-CHOICE dengan nilai tinggi. Juga dibahas bagaimana implementasi layanan kesehatan sangat dipengaruhi oleh skema asuransi yang tidak merata, seperti pada layanan pencegahan malaria di Papua, Indonesia. Masalah sensitivitas harga obat dalam berbagai intervensi juga menjadi perhatian karena sering kali tidak terjangkau akibat keterbatasan pendanaan. Selain itu, sesi ini mengangkat pentingnya mempertimbangkan aspek lingkungan (carbon footprint) dalam evaluasi kesehatan, serta perlunya kehati-hatian terhadap bukti ekonomi yang didanai industri karena risiko bias.
Bagi Indonesia, pelajaran utama dari sesi ini adalah pentingnya integrasi evaluasi ekonomi yang cermat dengan aspek pembiayaan kesehatan, sensitivitas harga obat, dan keadilan dalam akses layanan kesehatan, serta mulai mempertimbangkan dampak lingkungan dari intervensi kesehatan.
Reportase oleh:
Hafidz Firdaus, Universitas Gadjah Mada
Economic Evaluations of Infectious Diseases
Sesi bertajuk Economic Evaluations of Infectious Diseases dalam acara International Health Economics Association (iHEA) berlangsung pada Selasa, 22 Juli 2025, pukul 10:30-12:00 di Jakarta B (2), Bali International Convention Centre. Sesi ini dimoderatori oleh Darshini Govindasamy.
Sesi ini membahas hasil evaluasi ekonomi berbagai penyakit infeksi, termasuk vaksinasi tifoid, HIV, dengue, influenza, malaria, tuberkulosis laten, anthrax, dan resistensi antimikroba. Berikut rangkuman poin utama dari beberapa presentasi terpilih:
Haijun Zhang (Peking University) memaparkan return on investment (ROI) vaksinasi tifoid di 26 negara berpenghasilan rendah-menengah yang didukung oleh Gavi. Analisis menunjukkan ROI sebesar 6,25 untuk imunisasi rutin dan 2,33 untuk kampanye imunisasi tambahan. Temuan ini menegaskan efisiensi investasi vaksin tifoid dalam mencegah beban penyakit secara ekonomis di negara-negara tersebut.
Bo Zhang (Sun Yat-Sen University) mengevaluasi cost-effectiveness cabotegravir injeksi jangka panjang (CAB-LA) untuk pencegahan HIV pada laki-laki yang berhubungan seks dengan laki-laki di Tiongkok. Meski CAB-LA menawarkan manfaat kepatuhan dibandingkan oral PrEP, strategi ini tidak cost-effective karena tingginya harga vaksin saat ini. CAB-LA baru menjadi cost-effective setelah harga turun sekitar 90% dari harga saat ini.
Sophy Ting-Fang Shih (University of New South Wales) mengemukakan bahwa pengujian viral load HIV berbasis klinik untuk ibu dan anak di Papua Nugini adalah intervensi yang cost-effective. Studi ini menekankan pentingnya meningkatkan cakupan profilaksis bayi dan diagnosis dini berbasis POC untuk mengurangi transmisi HIV vertikal, meskipun perlu dukungan finansial tambahan untuk implementasi penuh.
Amirah Azzeri (Universiti Sains Islam Malaysia) mempresentasikan analisis komprehensif biaya pengelolaan dengue di Malaysia, menemukan bahwa biaya rata-rata kasus dengue di unit gawat darurat adalah RM 212,37 dan hospitalisasi RM 1.936,41. Studi ini merekomendasikan optimalisasi strategi pengelolaan dengue untuk mengurangi beban ekonomi dan morbiditas.
 Jarir At Thobari (Universitas Gadjah Mada) menyampaikan bahwa vaksinasi dengue dengan TAK-003 di Indonesia menunjukkan dampak ekonomi yang sangat positif. Dalam periode 20 tahun, vaksinasi ini diperkirakan dapat mencegah jutaan kasus infeksi dan rawat inap, menghasilkan penghematan biaya signifikan baik dari perspektif pembayar maupun masyarakat. Terdapat diskusi mengenai threshold biaya-efektivitas yang digunakan, karena beberapa pihak menilai angkanya terlalu tinggi, meskipun hasil awal dari studi yang dilakukan di Indonesia menunjukkan ICER berada dalam kisaran 1,2 hingga 1,6 kali GDP per kapita.
Jarir At Thobari (Universitas Gadjah Mada) menyampaikan bahwa vaksinasi dengue dengan TAK-003 di Indonesia menunjukkan dampak ekonomi yang sangat positif. Dalam periode 20 tahun, vaksinasi ini diperkirakan dapat mencegah jutaan kasus infeksi dan rawat inap, menghasilkan penghematan biaya signifikan baik dari perspektif pembayar maupun masyarakat. Terdapat diskusi mengenai threshold biaya-efektivitas yang digunakan, karena beberapa pihak menilai angkanya terlalu tinggi, meskipun hasil awal dari studi yang dilakukan di Indonesia menunjukkan ICER berada dalam kisaran 1,2 hingga 1,6 kali GDP per kapita.
Model juga telah mengakomodasi efek langsung, dan efek tidak langsung dimana sekitar 70% anak-anak dan 90% dewasa telah memiliki antibodi sebelumnya. Hal ini menimbulkan pertanyaan penting mengenai potensi vaksinasi untuk menghentikan transmisi secara luas sehingga memberikan dampak lebih kuat. Pendekatan implementasi yang digunakan dalam studi ini adalah imunisasi rutin untuk anak usia 9-12 tahun.
David Bath (London School of Hygiene & Tropical Medicine) mengembangkan alat prioritisasi untuk kemoprevensi malaria musiman (SMC) di Guinea. Alat ini membantu menentukan siklus optimal SMC berdasarkan musim dan cakupan transmisi malaria, guna memaksimalkan dampak kesehatan dengan sumber daya terbatas.
Diskusi sesi ini secara umum menyoroti pentingnya penggunaan metodologi pengukuran yang tepat, cakupan imunisasi yang memadai, dan kepatuhan masyarakat terhadap intervensi untuk memastikan efektivitas biaya dalam mengatasi berbagai penyakit infeksi. Para peserta menyepakati perlunya dukungan kebijakan kuat dan alokasi sumber daya yang strategis untuk mencapai hasil terbaik dalam penanganan penyakit infeksi di berbagai konteks negara.
Dari sesi ini, Indonesia dapat mengambil beberapa pelajaran penting terkait evaluasi ekonomi dalam pengendalian penyakit infeksi. Pertama, pentingnya pendekatan berbasis bukti untuk menentukan kebijakan vaksinasi seperti dalam studi vaksinasi dengue dan tifoid, yang menunjukkan penghematan substansial secara ekonomi apabila diterapkan secara optimal. Kedua, kebijakan kesehatan yang sensitif terhadap harga obat dan vaksin sangat menentukan efektivitas biaya, sebagaimana terlihat pada kasus CAB-LA di Tiongkok.
Indonesia harus terus mengevaluasi harga obat dan vaksin serta memperkuat negosiasi harga untuk memastikan keterjangkauan program kesehatan. Ketiga, perlu adanya penguatan layanan berbasis komunitas, khususnya dalam diagnosis dini dan profilaksis penyakit seperti HIV dan malaria, guna meningkatkan cakupan sekaligus menekan biaya kesehatan. Terakhir, Indonesia juga bisa mengadopsi alat pengambilan keputusan berbasis data, seperti dalam strategi malaria di Guinea, untuk mengoptimalkan alokasi sumber daya yang terbatas dalam mencapai target kesehatan masyarakat secara efektif dan efisien.
Reportase oleh:
Hafidz Firdaus, Universitas Gadjah Mada
Combining Trials and Real-World Data to Inform Decision Models: Exemplars from LungIMPACT, PRIME, SIGNIFIED, and MROC Diagnostic Studies

Sesi bertajuk Combining Trials and Real-World Data (RWD) to Appropriately Inform Decision Models berlangsung pada Selasa, 22 Juli 2025, pukul 15:30-17:00, di Karangasem (2), Bali International Convention Centre, dimoderatori oleh Rachael Hunter (University College London) dengan Manuel Gomes (University College London) sebagai discussant.
Sesi ini menampilkan beberapa studi yang menggabungkan data uji klinis dengan real-world data (RWD) untuk menginformasikan model keputusan ekonomi dalam konteks diagnostik dan skrining, khususnya pada kondisi yang sulit diteliti secara konvensional.
Jessica Weng (University College London) mempresentasikan evaluasi ekonomi yang membandingkan MRI biparametric (bpMRI) dengan multiparametric (mpMRI) untuk diagnosis kanker prostat. Analisis awal menunjukkan bahwa bpMRI memiliki biaya lebih rendah (£1,241) dibandingkan mpMRI (£1,392) per pasien, namun belum ada indikasi superioritas signifikan antara keduanya. Studi ini menyoroti pentingnya model jangka panjang dalam mengevaluasi cost-effectiveness dengan mempertimbangkan kualitas hidup (QoL) pasien.
Jiunn Wang (University College London) membahas penggunaan MRI multiparametric (mpMRI) dan CT untuk skrining kanker ovarium. Kombinasi mpMRI dan CT meningkatkan keputusan klinis yang tepat (83,08%) dibandingkan CT saja (73,75%). Walaupun biaya intervensi mpMRI lebih tinggi, total biaya layanan kesehatan ternyata lebih rendah dibanding CT saja, dengan potensi penghematan yang signifikan bagi NHS.
Siyabonga Ndwandwe (University College London) menyampaikan studi LungIMPACT, menggunakan kecerdasan buatan (AI) untuk triase rontgen dada dalam diagnosis kanker paru. Implementasi AI secara signifikan mengurangi waktu menuju diagnosis kanker paru dibandingkan dengan standar perawatan biasa. Studi ini secara unik menggunakan data agregat eksternal sebagai kontrol, karena keterbatasan dalam pengumpulan data prospektif.
Caroline S Clarke (University College London) mengevaluasi efektivitas biaya skrining kanker dengan whole-body MRI untuk pasien sindrom Li Fraumeni (LFS). Studi ini menggunakan data historis sebagai kontrol, menemukan bahwa whole-body MRI mampu mengidentifikasi kanker lebih dini dibandingkan standar perawatan yang ada, yang menunjukkan manfaat potensial jangka panjang meskipun studi RCT tidak memungkinkan dalam populasi kecil seperti LFS.
Diskusi dalam sesi ini mencakup beberapa aspek metodologis penting:
- Horizon waktu: Pentingnya pemilihan horizon waktu yang tepat, seperti dalam studi PRIME yang hanya 9 bulan, mencerminkan prognosis pasien yang cenderung meninggal dalam waktu singkat.
- Penggunaan guidelines RWD: Konsensus tentang perlunya pedoman penggunaan RWD yang transparan dan replikabel. Ini termasuk target trial emulation dan ICH E9(R1) Estimands Framework untuk desain yang kuat, serta harmonisasi pelaporan melalui ISPOR Good Practices dan NICE RWE Framework untuk transparansi dan kredibilitas yang lebih baik.
Hikmah untuk Indonesia: Indonesia dapat mengambil pelajaran penting dari sesi ini dalam konteks implementasi kebijakan kesehatan, khususnya dalam penggunaan real-world data (RWD) secara efektif untuk mendukung pengambilan keputusan klinis dan ekonomi. Penting bagi Indonesia untuk mengadopsi pedoman penggunaan RWD yang jelas dan transparan, yang akan memperkuat kredibilitas analisis ekonomi kesehatan dan memfasilitasi integrasi data dari berbagai sumber untuk pengambilan keputusan berbasis bukti. Selain itu, aplikasi teknologi seperti AI untuk mempercepat diagnosis penyakit kritis (contohnya kanker paru) berpotensi besar untuk diterapkan dalam sistem kesehatan Indonesia, mengurangi waktu diagnosis dan meningkatkan efisiensi layanan kesehatan secara keseluruhan.
Reportase :
Firdaus Hafidz, Universitas Gadjah Mada



 Laurence Baker menyatakan dalam pembukannya bahwa studi ini mengeksplorasi dampak integrasi vertikal antara praktik dokter umum (primary care) dan spesialis terhadap efisiensi sistem kesehatan di AS. Studi ini menggunakan data klaim dari data Medicare tahun 2006–2020 dari 181.075 peserta yang dilibatkan, penelitian ini memanfaatkan desain movers yaitu membandingkan perubahan pola penggunaan layanan dan biaya pada peserta yang berpindah wilayah residensi (Hospital Referral Region) sekaligus bertransisi antara praktik pelayanan dasar (primary care/PC) tunggal dan multidisiplin. Peneliti menggunakan metode Difference-in-Differences (DiD) dan event study untuk mengisolasi efek integrasi, dengan mengontrol karakteristik peserta (misal: usia, komorbiditas) dan tren temporal.
Laurence Baker menyatakan dalam pembukannya bahwa studi ini mengeksplorasi dampak integrasi vertikal antara praktik dokter umum (primary care) dan spesialis terhadap efisiensi sistem kesehatan di AS. Studi ini menggunakan data klaim dari data Medicare tahun 2006–2020 dari 181.075 peserta yang dilibatkan, penelitian ini memanfaatkan desain movers yaitu membandingkan perubahan pola penggunaan layanan dan biaya pada peserta yang berpindah wilayah residensi (Hospital Referral Region) sekaligus bertransisi antara praktik pelayanan dasar (primary care/PC) tunggal dan multidisiplin. Peneliti menggunakan metode Difference-in-Differences (DiD) dan event study untuk mengisolasi efek integrasi, dengan mengontrol karakteristik peserta (misal: usia, komorbiditas) dan tren temporal. Yashaswini Singh menjelaskan bahwa efek akuisisi praktik layanan primer (PC) oleh private equity (PE) terhadap pola utilisasi dan belanja Medicare di AS.Data klaim Medicare Part B tahun 2016–2022 digunakan dan peneliti juga melakukan identifikasi kepemilikan PE melalui PitchBook serta sumber data sekunder lainnya. Penelitian ini menganalisis kurang lebih 2.304 praktik PC yang diakuisisi PE. Desain studi yang digunakan adalan Difference-in-Differences (DiD) diterapkan dengan membandingkan praktik yang diakuisisi PE terhadap kelompok kontrol yang dipadankan (propensity score matching) berdasarkan volume layanan, lokasi, dan karakteristik pasien pra-akuisisi. Model regresi dengan fixed effects dokter dan kuartal digunakan untuk mengisolasi dampak akuisisi.
Yashaswini Singh menjelaskan bahwa efek akuisisi praktik layanan primer (PC) oleh private equity (PE) terhadap pola utilisasi dan belanja Medicare di AS.Data klaim Medicare Part B tahun 2016–2022 digunakan dan peneliti juga melakukan identifikasi kepemilikan PE melalui PitchBook serta sumber data sekunder lainnya. Penelitian ini menganalisis kurang lebih 2.304 praktik PC yang diakuisisi PE. Desain studi yang digunakan adalan Difference-in-Differences (DiD) diterapkan dengan membandingkan praktik yang diakuisisi PE terhadap kelompok kontrol yang dipadankan (propensity score matching) berdasarkan volume layanan, lokasi, dan karakteristik pasien pra-akuisisi. Model regresi dengan fixed effects dokter dan kuartal digunakan untuk mengisolasi dampak akuisisi. Divya Srivastava menjelaskan bahwa studi ini menganalisis integrasi layanan kesehatan primer virtual (VPC) di lima negara berpenghasilan menengah-bawah (termasuk Indonesia) selama pandemi COVID-19. Studi ini menggunakan Delphi consensus exerciset dengan pakar kebijakan kesehatan. Beberapa hal teridentifikasi bahwa pertumbuhan VPC yang dipicu pandemi terjadi secara spontan di sektor swasta tanpa kerangka regulasi memadai. Tantangan utama mencakup: (1) absennya standar akreditasi penyedia, (2) kerentanan privasi data pasien, dan (3) kesenjangan digital yang memperparah ketidaksetaraan akses—di Indonesia, 72% pengguna VPC berasal dari kuintil pendapatan tertinggi.
Divya Srivastava menjelaskan bahwa studi ini menganalisis integrasi layanan kesehatan primer virtual (VPC) di lima negara berpenghasilan menengah-bawah (termasuk Indonesia) selama pandemi COVID-19. Studi ini menggunakan Delphi consensus exerciset dengan pakar kebijakan kesehatan. Beberapa hal teridentifikasi bahwa pertumbuhan VPC yang dipicu pandemi terjadi secara spontan di sektor swasta tanpa kerangka regulasi memadai. Tantangan utama mencakup: (1) absennya standar akreditasi penyedia, (2) kerentanan privasi data pasien, dan (3) kesenjangan digital yang memperparah ketidaksetaraan akses—di Indonesia, 72% pengguna VPC berasal dari kuintil pendapatan tertinggi. Rooswanti Soeharno menjelaskan studi evaluasi terhadap piloting program dari UNICEF. Studi ini menjelaskan bahwa ada dampak model Badan Layanan Umum Daerah (BLUD) pada Puskesmas di Provinsi Nusa Tenggara Barat (NTB), sebagai respons terhadap tantangan desentralisasi kesehatan Indonesia. Studi ini menggunakan pendekatan mixed-methods, dengan menganalisis data kinerja 55 Puskesmas BLUD di Lombok Barat dan Lombok Timur tahun 2021–2023. Analisis datanya yaitu dengan membandingkan indikator pra-pasca intervensi UNICEF dan setelah terjadi intervensi. Intervensi mencakup yaitu (1) penguatan kapasitas tata kelola keuangan fiskal otonom, (2) pelatihan manajemen berbasis kinerja, dan (3) integrasi sistem informasi kesehatan (Satusehat). Kerangka evaluasi mengadopsi instrumen WHO-UNICEF PHCPI yang dimodifikasi.
Rooswanti Soeharno menjelaskan studi evaluasi terhadap piloting program dari UNICEF. Studi ini menjelaskan bahwa ada dampak model Badan Layanan Umum Daerah (BLUD) pada Puskesmas di Provinsi Nusa Tenggara Barat (NTB), sebagai respons terhadap tantangan desentralisasi kesehatan Indonesia. Studi ini menggunakan pendekatan mixed-methods, dengan menganalisis data kinerja 55 Puskesmas BLUD di Lombok Barat dan Lombok Timur tahun 2021–2023. Analisis datanya yaitu dengan membandingkan indikator pra-pasca intervensi UNICEF dan setelah terjadi intervensi. Intervensi mencakup yaitu (1) penguatan kapasitas tata kelola keuangan fiskal otonom, (2) pelatihan manajemen berbasis kinerja, dan (3) integrasi sistem informasi kesehatan (Satusehat). Kerangka evaluasi mengadopsi instrumen WHO-UNICEF PHCPI yang dimodifikasi. Laura Anselmi dalam studinya, peneliti mengembangkan model pembayaran kapitas berbasis morbiditas untuk layanan medis primer di Inggris. Hal ini bertujuan untuk menanggapi kelemahan formula Carr-Hill yang berlaku yang hanya mempertimbangkan usia, gender, dan deprivasi area. Data yang digunakan adalah data pseudonymised 12,6 juta pasien dari Clinical Practice Research Datalink Aurum (CPRD Aurum). Studi ini menganalisis beban kerja riil praktik umum melalui biaya konsultasi (dokter, perawat, asisten) dan frekuensi kunjungan tahun 2018–2019. Pendekatan dengan model regresi multivariat digunakan untuk menghitung workload weights dengan memasukkan tiga lapis variabel. Tiga lapis ini yaitu karakteristik demografis (usia, etnisitas, deprivasi indeks Index of Multiple Deprivation/IMD), dan diagnosa morbiditas (20 kondisi kronis Quality and Outcomes Framework/QOF, 152 kode ICD-10 rawat inap, 209 kondisi Caliber), serta practice fixed-effects untuk mengontrol variasi praktik.
Laura Anselmi dalam studinya, peneliti mengembangkan model pembayaran kapitas berbasis morbiditas untuk layanan medis primer di Inggris. Hal ini bertujuan untuk menanggapi kelemahan formula Carr-Hill yang berlaku yang hanya mempertimbangkan usia, gender, dan deprivasi area. Data yang digunakan adalah data pseudonymised 12,6 juta pasien dari Clinical Practice Research Datalink Aurum (CPRD Aurum). Studi ini menganalisis beban kerja riil praktik umum melalui biaya konsultasi (dokter, perawat, asisten) dan frekuensi kunjungan tahun 2018–2019. Pendekatan dengan model regresi multivariat digunakan untuk menghitung workload weights dengan memasukkan tiga lapis variabel. Tiga lapis ini yaitu karakteristik demografis (usia, etnisitas, deprivasi indeks Index of Multiple Deprivation/IMD), dan diagnosa morbiditas (20 kondisi kronis Quality and Outcomes Framework/QOF, 152 kode ICD-10 rawat inap, 209 kondisi Caliber), serta practice fixed-effects untuk mengontrol variasi praktik. Sesi ini merupakan sesi yang menghadirkan beberapa penelitian terkait biaya yang terkait untuk penyakit-penyakit tidak menular. Tim peneliti dari CHEPS UI yang dipimpin oleh Prof Budi Hidayat mempresentasikan hasil analisis data JKN tahun 2016-2019. Biaya berasal dari data JKN 2019, disesuaikan dengan inflasi terhadap angka 2024, dan dikonversi ke USD untuk kejelasan.
Sesi ini merupakan sesi yang menghadirkan beberapa penelitian terkait biaya yang terkait untuk penyakit-penyakit tidak menular. Tim peneliti dari CHEPS UI yang dipimpin oleh Prof Budi Hidayat mempresentasikan hasil analisis data JKN tahun 2016-2019. Biaya berasal dari data JKN 2019, disesuaikan dengan inflasi terhadap angka 2024, dan dikonversi ke USD untuk kejelasan.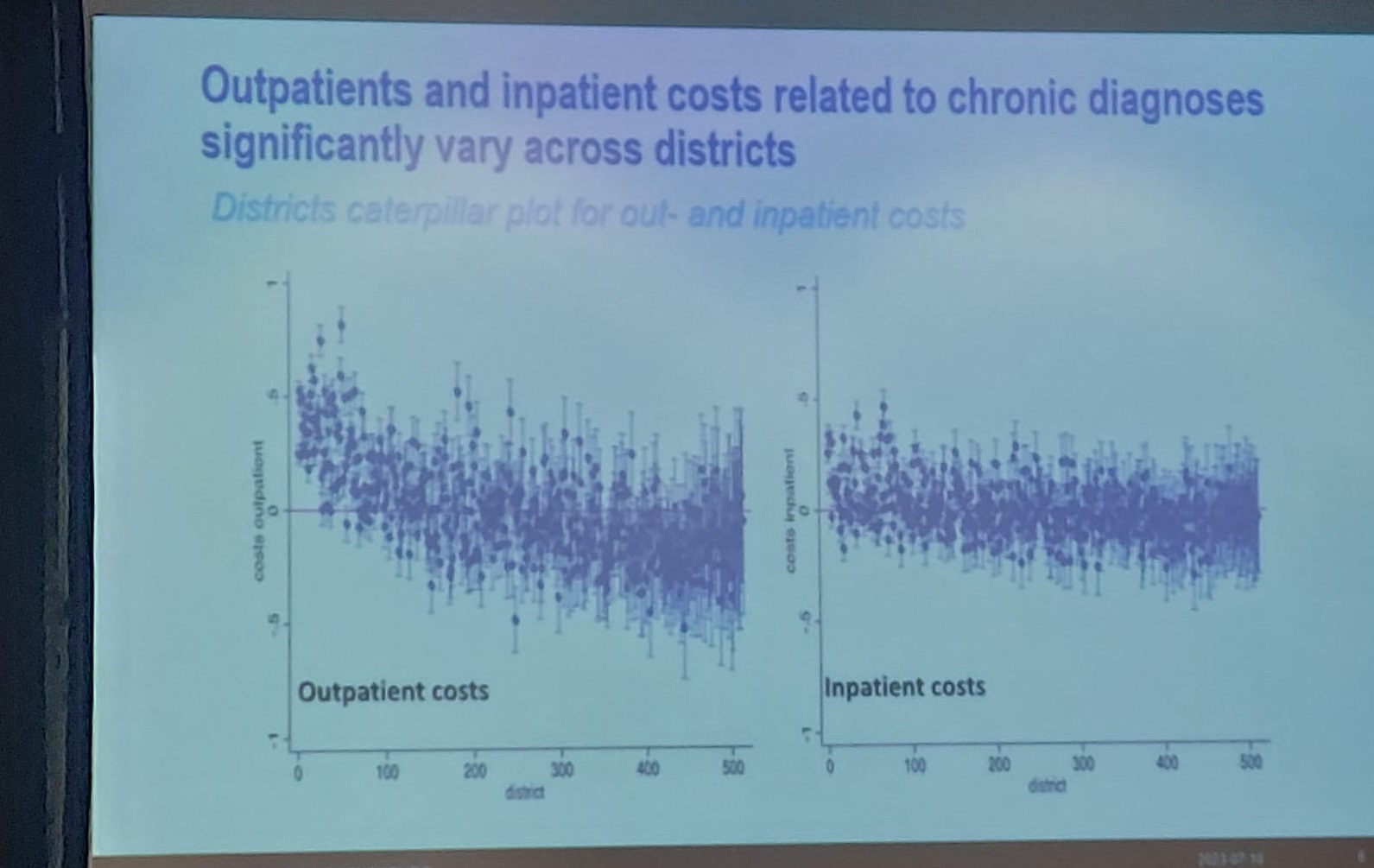
 Dalam pembahasannya, Direktur PTM, dr. Siti Nadia Tarmizi, M.Epid menyoroti bahwa ini merupakan bukti-bukti penting yang meyakinkan, beliau setuju bahwa bukti-bukti dari data Indonesia ini relevan untuk kepentingan kebijakan Indonesia. Namun untuk melakukan perubahan-perubahan tersebut dibutuhkan penghitungan pula untuk memilih intervensi mana yang bisa di’transfer’ ke PHC karena lebih efisien dan mana yg harus tetap di RS, tanpa mengorbankan kualitas layanan.
Dalam pembahasannya, Direktur PTM, dr. Siti Nadia Tarmizi, M.Epid menyoroti bahwa ini merupakan bukti-bukti penting yang meyakinkan, beliau setuju bahwa bukti-bukti dari data Indonesia ini relevan untuk kepentingan kebijakan Indonesia. Namun untuk melakukan perubahan-perubahan tersebut dibutuhkan penghitungan pula untuk memilih intervensi mana yang bisa di’transfer’ ke PHC karena lebih efisien dan mana yg harus tetap di RS, tanpa mengorbankan kualitas layanan.


 Dari Filipina, Lynn Daryl Feliciano Villamater dari Department of Health menyampaikan tentang perlunya meninjau ulang penggunaan cost-effectiveness threshold (CET) yang selama ini merujuk pada 1–3x GDP per kapita. Menurutnya, pendekatan tersebut cenderung tidak akurat dan bisa meremehkan peluang peningkatan kesehatan. Ia merekomendasikan penggunaan opportunity cost-based CET agar lebih kontekstual dan realistis, khususnya dalam evaluasi program vaksinasi. Dengan pendekatan ini, keputusan kebijakan akan lebih selaras dengan kondisi lokal dan prinsip keadilan.
Dari Filipina, Lynn Daryl Feliciano Villamater dari Department of Health menyampaikan tentang perlunya meninjau ulang penggunaan cost-effectiveness threshold (CET) yang selama ini merujuk pada 1–3x GDP per kapita. Menurutnya, pendekatan tersebut cenderung tidak akurat dan bisa meremehkan peluang peningkatan kesehatan. Ia merekomendasikan penggunaan opportunity cost-based CET agar lebih kontekstual dan realistis, khususnya dalam evaluasi program vaksinasi. Dengan pendekatan ini, keputusan kebijakan akan lebih selaras dengan kondisi lokal dan prinsip keadilan. Philip Clarke
Philip Clarke Qian Xin
Qian Xin  Mathias Hofer mengidentifikasi kesenjangan implementasi perspektif sosial dalam HTA di 10 negara Asia Pasifik. Hofer menyebutkan bahwa 65% lembaga HTA mengakui elemen nilai non-kesehatan (seperti productivity loss atau beban perawatan), hanya 20% yang dimanfaatkan untuk analisis utama (HTA). Hofer menyebutkan bahwa kerangka BRAVER (
Mathias Hofer mengidentifikasi kesenjangan implementasi perspektif sosial dalam HTA di 10 negara Asia Pasifik. Hofer menyebutkan bahwa 65% lembaga HTA mengakui elemen nilai non-kesehatan (seperti productivity loss atau beban perawatan), hanya 20% yang dimanfaatkan untuk analisis utama (HTA). Hofer menyebutkan bahwa kerangka BRAVER ( Andrew Wang menyampaikan bahwa untuk menghadapi pengurangan dana kesehatan di tingkat global, Evidence Action mengembangkan kerangka rapid CEA. Kerangka ini berupa enam langkah upaya untuk memprioritaskan program berimpact tinggi. Kerangka ini menggabungkan penilaian bukti, estimasi dampak (DALY), biaya marjinal, dan ketidakpastian, dengan fleksibilitas untuk konteks lokal. Contoh suksesnya adalah adanya program skrining sifilis ibu di Liberia, yang berhasil meningkatkan cakupan tes dari 25% menjadi 80% tahun 2020-2024 dengan biaya US$1,50/ibu.
Andrew Wang menyampaikan bahwa untuk menghadapi pengurangan dana kesehatan di tingkat global, Evidence Action mengembangkan kerangka rapid CEA. Kerangka ini berupa enam langkah upaya untuk memprioritaskan program berimpact tinggi. Kerangka ini menggabungkan penilaian bukti, estimasi dampak (DALY), biaya marjinal, dan ketidakpastian, dengan fleksibilitas untuk konteks lokal. Contoh suksesnya adalah adanya program skrining sifilis ibu di Liberia, yang berhasil meningkatkan cakupan tes dari 25% menjadi 80% tahun 2020-2024 dengan biaya US$1,50/ibu.  Junling Weng menyatakan bahwa dengan peningkatan beban penyakit Diabetes Melitus Tipe 2 (DMT2) di Tiongkok menuntut adanya pilihan terapi intensifikasi yang lebih superior setelah kegagalan kontrol dengan insulin basal. Kondisi terapi kombinasi dengan dosis tetap antara insulin degludec dan liraglutide (IDegLira) hadir sebagai salah satu alternatif baru yang menjanjikan perbaikan kontrol glikemik. Namun demikian, nilai ekonomis yang diperoleh masih memerlukan pembuktian ilmiah lebih lanjut jika dibandingkan dengan regimen intensifikasi lain, seperti terapi basal-bolus atau kombinasi terpisah insulin basal dengan agonis GLP-1 dalam konteks sistem kesehatan Tiongkok.
Junling Weng menyatakan bahwa dengan peningkatan beban penyakit Diabetes Melitus Tipe 2 (DMT2) di Tiongkok menuntut adanya pilihan terapi intensifikasi yang lebih superior setelah kegagalan kontrol dengan insulin basal. Kondisi terapi kombinasi dengan dosis tetap antara insulin degludec dan liraglutide (IDegLira) hadir sebagai salah satu alternatif baru yang menjanjikan perbaikan kontrol glikemik. Namun demikian, nilai ekonomis yang diperoleh masih memerlukan pembuktian ilmiah lebih lanjut jika dibandingkan dengan regimen intensifikasi lain, seperti terapi basal-bolus atau kombinasi terpisah insulin basal dengan agonis GLP-1 dalam konteks sistem kesehatan Tiongkok. Shansahan Hu menyatakan kepatuhan pasien terhadap injeksi insulin basal harian merupakan salah satu tantangan terbesar dalam manajemen Diabetes Melitus Tipe 2 di China. Pasien yang sering kali berujung pada inersia klinis dan melakukan kontrol glikemik dengan hasil yang tidak optimal. Insulin icodec merupakan sebuah analog insulin basal baru dengan durasi kerja sangat panjang yang memungkinkan injeksi sekali dalam seminggu. Insulin ini muncul sebagai terobosan yang berpotensi menyederhanakan regimen terapi dan meningkatkan kepatuhan. Meskipun demikian, penggunaan ini telah disetujui untuk digunakan di Tiongkok. Insulin ini memiliki harga pasar yang belum ditetapkan dan menjadi pertanyaan krusial bagi pengguna/ pasien.
Shansahan Hu menyatakan kepatuhan pasien terhadap injeksi insulin basal harian merupakan salah satu tantangan terbesar dalam manajemen Diabetes Melitus Tipe 2 di China. Pasien yang sering kali berujung pada inersia klinis dan melakukan kontrol glikemik dengan hasil yang tidak optimal. Insulin icodec merupakan sebuah analog insulin basal baru dengan durasi kerja sangat panjang yang memungkinkan injeksi sekali dalam seminggu. Insulin ini muncul sebagai terobosan yang berpotensi menyederhanakan regimen terapi dan meningkatkan kepatuhan. Meskipun demikian, penggunaan ini telah disetujui untuk digunakan di Tiongkok. Insulin ini memiliki harga pasar yang belum ditetapkan dan menjadi pertanyaan krusial bagi pengguna/ pasien. Gintare Valentelyte
Gintare Valentelyte 
 Jarir At Thobari (Universitas Gadjah Mada) menyampaikan bahwa vaksinasi dengue dengan TAK-003 di Indonesia menunjukkan dampak ekonomi yang sangat positif. Dalam periode 20 tahun, vaksinasi ini diperkirakan dapat mencegah jutaan kasus infeksi dan rawat inap, menghasilkan penghematan biaya signifikan baik dari perspektif pembayar maupun masyarakat. Terdapat diskusi mengenai threshold biaya-efektivitas yang digunakan, karena beberapa pihak menilai angkanya terlalu tinggi, meskipun hasil awal dari studi yang dilakukan di Indonesia menunjukkan ICER berada dalam kisaran 1,2 hingga 1,6 kali GDP per kapita.
Jarir At Thobari (Universitas Gadjah Mada) menyampaikan bahwa vaksinasi dengue dengan TAK-003 di Indonesia menunjukkan dampak ekonomi yang sangat positif. Dalam periode 20 tahun, vaksinasi ini diperkirakan dapat mencegah jutaan kasus infeksi dan rawat inap, menghasilkan penghematan biaya signifikan baik dari perspektif pembayar maupun masyarakat. Terdapat diskusi mengenai threshold biaya-efektivitas yang digunakan, karena beberapa pihak menilai angkanya terlalu tinggi, meskipun hasil awal dari studi yang dilakukan di Indonesia menunjukkan ICER berada dalam kisaran 1,2 hingga 1,6 kali GDP per kapita.


 Shapira menjelaskan bahwa pendekatan ini lahir dari kebutuhan akan perubahan cara kita menangani isu perlindungan finansial. Selama ini, proses pemantauan dan pengumpulan data berlangsung terpisah dari arah penyusunan kebijakan, sehingga keduanya tidak saling terhubung. Tujuan dari kerangka ini adalah menjembatani keduanya menghubungkan hasil nyata di lapangan dengan kebijakan yang bisa mengubahnya.
Shapira menjelaskan bahwa pendekatan ini lahir dari kebutuhan akan perubahan cara kita menangani isu perlindungan finansial. Selama ini, proses pemantauan dan pengumpulan data berlangsung terpisah dari arah penyusunan kebijakan, sehingga keduanya tidak saling terhubung. Tujuan dari kerangka ini adalah menjembatani keduanya menghubungkan hasil nyata di lapangan dengan kebijakan yang bisa mengubahnya. Para presentan menekankan bahwa akar fragmentasi terletak pada banyaknya aliran dana yang masuk ke fasilitas PHC: anggaran pusat, provinsi atau county, dana pemerintah daerah, donasi lembaga internasional (World Bank, DANIDA, dan lain‑lain), skema asuransi publik, hingga pembayaran langsung pasien. Setiap sumber dana membawa seperangkat aturan administrasi, format laporan, serta prioritas program yang sering kali tidak selaras satu sama lain. Akibatnya, tenaga manajerial di Puskesmas, county health centers, atau barangay health units tersandera oleh persyaratan birokrasi, sehingga ruang untuk berinovasi—misalnya dalam rantai pasok, remunerasi tenaga kesehatan, atau perluasan layanan imunisasi—mengecil drastis.
Para presentan menekankan bahwa akar fragmentasi terletak pada banyaknya aliran dana yang masuk ke fasilitas PHC: anggaran pusat, provinsi atau county, dana pemerintah daerah, donasi lembaga internasional (World Bank, DANIDA, dan lain‑lain), skema asuransi publik, hingga pembayaran langsung pasien. Setiap sumber dana membawa seperangkat aturan administrasi, format laporan, serta prioritas program yang sering kali tidak selaras satu sama lain. Akibatnya, tenaga manajerial di Puskesmas, county health centers, atau barangay health units tersandera oleh persyaratan birokrasi, sehingga ruang untuk berinovasi—misalnya dalam rantai pasok, remunerasi tenaga kesehatan, atau perluasan layanan imunisasi—mengecil drastis. Di Kenya, Thinkwell mendokumentasikan bagaimana insentif yang saling tumpang‑tindih—dari global budget capitation, anggaran primary care network (PCN), hingga dana kabupaten—menciptakan sinyal kontradiktif bagi fasilitas. PCN sendiri dipuji karena mampu mengonsolidasikan pengelolaan keuangan dan pemantauan kinerja di sub‑wilayah, tetapi efektivitasnya terhambat oleh ketiadaan landasan hukum yang jelas. Sementara itu, studi di Pakistan menyoroti model outsourcing ala People’s Primary Healthcare Initiative (PPHI), yang memberi otonomi luas pada fasilitas sekaligus menuntut transparansi tinggi. Peneliti Pakistan menegaskan bahwa keberhasilan model ini bertumpu pada “trust from the Ministry of Finance and upgraded managerial capacity”—dua prasyarat yang kerap diabaikan dalam replikasi antar daerah.
Di Kenya, Thinkwell mendokumentasikan bagaimana insentif yang saling tumpang‑tindih—dari global budget capitation, anggaran primary care network (PCN), hingga dana kabupaten—menciptakan sinyal kontradiktif bagi fasilitas. PCN sendiri dipuji karena mampu mengonsolidasikan pengelolaan keuangan dan pemantauan kinerja di sub‑wilayah, tetapi efektivitasnya terhambat oleh ketiadaan landasan hukum yang jelas. Sementara itu, studi di Pakistan menyoroti model outsourcing ala People’s Primary Healthcare Initiative (PPHI), yang memberi otonomi luas pada fasilitas sekaligus menuntut transparansi tinggi. Peneliti Pakistan menegaskan bahwa keberhasilan model ini bertumpu pada “trust from the Ministry of Finance and upgraded managerial capacity”—dua prasyarat yang kerap diabaikan dalam replikasi antar daerah.
 Pembicara selanjutnya, Prof Yukata Horie (Dekan School of Health Sciences, Fujita Health) menceritakan mengenai bagaimana system perlindungan untuk LTC telah dilakukan sejak tahun 1961 di Jepang. Namun beliau mengingatkan negara-negara lain bahwa yang perlu dilakukan adalah penyiapan dan dukungan untuk memperpanjang angka harapan hidup sehat (HALE), bukan hanya harapan hidup, sehingga desain perlindungan LTC jangan terlalu terfokus pada benefit package dan healthcare (layanan Ketika lansia telah sakit atau rehabilitasi dan perawatan jangka panjang setelah keluar dari rumahsakit), namun pada peningkatan kualitas hidup lansia (menghindarkan frailty), pemberdayaan, dukungan sosial, sehingga system long term care harus mencakup layanan berbasis komunitas. Di Jepang (dan di Thailand) dimulai dengan adanya “care manager” di tingkat komunitas.
Pembicara selanjutnya, Prof Yukata Horie (Dekan School of Health Sciences, Fujita Health) menceritakan mengenai bagaimana system perlindungan untuk LTC telah dilakukan sejak tahun 1961 di Jepang. Namun beliau mengingatkan negara-negara lain bahwa yang perlu dilakukan adalah penyiapan dan dukungan untuk memperpanjang angka harapan hidup sehat (HALE), bukan hanya harapan hidup, sehingga desain perlindungan LTC jangan terlalu terfokus pada benefit package dan healthcare (layanan Ketika lansia telah sakit atau rehabilitasi dan perawatan jangka panjang setelah keluar dari rumahsakit), namun pada peningkatan kualitas hidup lansia (menghindarkan frailty), pemberdayaan, dukungan sosial, sehingga system long term care harus mencakup layanan berbasis komunitas. Di Jepang (dan di Thailand) dimulai dengan adanya “care manager” di tingkat komunitas.
 Pembicara kunci dalam pembukaan kongres adalah
Pembicara kunci dalam pembukaan kongres adalah 
 Rowena Jacobs membuka diskusi dengan menyampaikan lima alasan utama mengapa kesehatan mental perlu menjadi perhatian para ekonom, Pihaknya menekankan bahwa prevalensi gangguan mental seperti psikosis, kecemasan dan depresi terutama di kalangan anak-anak dan remaja, meningkat drastis dalam beberapa dekade terakhir. Namun lebih dari itu, dampaknya sangat terasa di dunia kerja, meningkatkan ketidakhadiran, rendahnya produktivitas, hingga ketidakaktifan ekonomi di usia produktif.
Rowena Jacobs membuka diskusi dengan menyampaikan lima alasan utama mengapa kesehatan mental perlu menjadi perhatian para ekonom, Pihaknya menekankan bahwa prevalensi gangguan mental seperti psikosis, kecemasan dan depresi terutama di kalangan anak-anak dan remaja, meningkat drastis dalam beberapa dekade terakhir. Namun lebih dari itu, dampaknya sangat terasa di dunia kerja, meningkatkan ketidakhadiran, rendahnya produktivitas, hingga ketidakaktifan ekonomi di usia produktif. David Johnston mengajak audiens untuk melihat kesehatan jiwa sebagai fenomena yang memiliki dinamika ekonomi tersendiri. Dengan mencontohkan kasus bencana alam di Australia, Ia menunjukkan bagaimana konteks sosial dan lingkungan dapat memicu lonjakan kasus gangguan mental. Dalam hal ini, peran ekonomi adalah merancang model yang mampu memetakkan jalur penyebab dan memperkirakan kebutuhan serta permintaan layanan kesehatan mental.
David Johnston mengajak audiens untuk melihat kesehatan jiwa sebagai fenomena yang memiliki dinamika ekonomi tersendiri. Dengan mencontohkan kasus bencana alam di Australia, Ia menunjukkan bagaimana konteks sosial dan lingkungan dapat memicu lonjakan kasus gangguan mental. Dalam hal ini, peran ekonomi adalah merancang model yang mampu memetakkan jalur penyebab dan memperkirakan kebutuhan serta permintaan layanan kesehatan mental. Mewakili perspektif Asia, Eduardo P Banzon menjelaskan bahwa meski isu kesehatan mental makin diakui, mayoritas negara di Asia belum memiliki data nasional yang akuat mengenai prvalensi maupun alokasi anggaran untuk kesehatan jiwa. “Kita tidak bisa memperbaiki sesuatu yang tidak kita ukur,” tegasnya. Eduardo P Banzon kemudian menyampaikan tiga poin kunci: pertama kebutuhan akand ata spesifik nasional; kedua, potensi telemedicine dan ruang aman digital sebagai alat intervensi; dan ketiga, perlunya perhatina khusus pada kesehatan mental remaja melalui program sekolah dan pendanaan dari skema global seperti Global Fund. Selanjutnya, pihaknya mendorong integrasi indikator kesehatan mental dalam SDG agar isu ini menjadi prioritas pembangunan global. Banzon juga mengajak berpikir lebih luas dan disruptif: intervensi terhadap kesehatan jiwa tidak harus datang dari sektor kesehatan saja, bisa melalui reformasi cara kerja, pendekatan sosial, atau teknologi.
Mewakili perspektif Asia, Eduardo P Banzon menjelaskan bahwa meski isu kesehatan mental makin diakui, mayoritas negara di Asia belum memiliki data nasional yang akuat mengenai prvalensi maupun alokasi anggaran untuk kesehatan jiwa. “Kita tidak bisa memperbaiki sesuatu yang tidak kita ukur,” tegasnya. Eduardo P Banzon kemudian menyampaikan tiga poin kunci: pertama kebutuhan akand ata spesifik nasional; kedua, potensi telemedicine dan ruang aman digital sebagai alat intervensi; dan ketiga, perlunya perhatina khusus pada kesehatan mental remaja melalui program sekolah dan pendanaan dari skema global seperti Global Fund. Selanjutnya, pihaknya mendorong integrasi indikator kesehatan mental dalam SDG agar isu ini menjadi prioritas pembangunan global. Banzon juga mengajak berpikir lebih luas dan disruptif: intervensi terhadap kesehatan jiwa tidak harus datang dari sektor kesehatan saja, bisa melalui reformasi cara kerja, pendekatan sosial, atau teknologi. Blaauw menyatakan studi ini menggambarkan penyedia layanan milik pemerintah maupun swasta. Studi ini mengambil studi untuk beberapa penyedia layanan kesehatan. Studi menemukan bahwa kualitas teknis penyedia layanan rendah di semua penyedia layanan di tingkat publik dan swasta yang hanya 40% kasus ditangani sesuai pedoman berbasis bukti. Dokter umum swasta sedikit lebih unggul (45.2% penanganan benar) dibandingkan klinik publik (38.1%) dan MLW swasta (37.4%).
Blaauw menyatakan studi ini menggambarkan penyedia layanan milik pemerintah maupun swasta. Studi ini mengambil studi untuk beberapa penyedia layanan kesehatan. Studi menemukan bahwa kualitas teknis penyedia layanan rendah di semua penyedia layanan di tingkat publik dan swasta yang hanya 40% kasus ditangani sesuai pedoman berbasis bukti. Dokter umum swasta sedikit lebih unggul (45.2% penanganan benar) dibandingkan klinik publik (38.1%) dan MLW swasta (37.4%). Stacee mengatakan bahwa reformasi kesehatan berbasis penyedia swasta—seperti skema Asuransi Kesehatan Nasional (JKN) di Afrika Selatan—mengasumsikan kompetisi pasar akan meningkatkan kualitas dan efisiensi. Namun demikian hal in tergantung pada respons permintaan terhadap kualitas di pasar layanan kesehatan kompleks. Hal ini terjadi karena kualitas pelayanan masih sulit untuk dinilai. Studi ini bertujuan untuk mengeksplorasi: (1) faktor penentu pilihan penyedia layanan kesehatan (kualitas dengan kedekatan/jenis penyedia), dan (2) dampak informasi kualitas terhadap pilihan pasien.
Stacee mengatakan bahwa reformasi kesehatan berbasis penyedia swasta—seperti skema Asuransi Kesehatan Nasional (JKN) di Afrika Selatan—mengasumsikan kompetisi pasar akan meningkatkan kualitas dan efisiensi. Namun demikian hal in tergantung pada respons permintaan terhadap kualitas di pasar layanan kesehatan kompleks. Hal ini terjadi karena kualitas pelayanan masih sulit untuk dinilai. Studi ini bertujuan untuk mengeksplorasi: (1) faktor penentu pilihan penyedia layanan kesehatan (kualitas dengan kedekatan/jenis penyedia), dan (2) dampak informasi kualitas terhadap pilihan pasien.  Mylene Lagarde menyatakan bahwa studi ini mengevaluasi dampak akses ke penyedia layanan kesehatan primer (PHC) swasta di Soweto terhadap pola pemanfaatan layanan kesehatan, dengan fokus pada peran jarak geografis. Metode yang diapaki adalah randomized controlled trial (RCT) terhadap 1.400 rumah tangga berpenghasilan rendah (memiliki anak di bawah 6 tahun tanpa asuransi swasta), dan membandingkan tiga kelompok yaitu kelompok kontrol (akses publik standar), kelompok dengan akses ke penyedia swasta terdekat (rata-rata 1.79 km), dan kelompok dengan akses ke penyedia swasta lebih jauh (rata-rata 6.69 km). Dalam studi dijelaskan bahawa kartu kesehatan memberikan akses gratis ke penyedia swasta selama tiga bulan. Gejala penyakit dan kunjungan dicatat dalam pictorial diary, kemudian dianalisis menggunakan pedoman WHO (c-IMCI) untuk mengidentifikasi kunjungan tepat, tidak perlu, atau tidak bermanfaat.
Mylene Lagarde menyatakan bahwa studi ini mengevaluasi dampak akses ke penyedia layanan kesehatan primer (PHC) swasta di Soweto terhadap pola pemanfaatan layanan kesehatan, dengan fokus pada peran jarak geografis. Metode yang diapaki adalah randomized controlled trial (RCT) terhadap 1.400 rumah tangga berpenghasilan rendah (memiliki anak di bawah 6 tahun tanpa asuransi swasta), dan membandingkan tiga kelompok yaitu kelompok kontrol (akses publik standar), kelompok dengan akses ke penyedia swasta terdekat (rata-rata 1.79 km), dan kelompok dengan akses ke penyedia swasta lebih jauh (rata-rata 6.69 km). Dalam studi dijelaskan bahawa kartu kesehatan memberikan akses gratis ke penyedia swasta selama tiga bulan. Gejala penyakit dan kunjungan dicatat dalam pictorial diary, kemudian dianalisis menggunakan pedoman WHO (c-IMCI) untuk mengidentifikasi kunjungan tepat, tidak perlu, atau tidak bermanfaat.  Laura Anselmi (University of Manchester) melakukan penelitian yang menganalisis data dari sampel Jaminan Kesehatan Nasional (BPJS), yang mewakili 1% individu yang diasuransikan (data tahun 2015-2020) , untuk menilai prevalensi penyakit mental, karakteristik pasien, dan pemanfaatan perawatan kesehatan. Temuan ini dibandingkan dengan data dari RISKESDAS untuk mengidentifikasi kesenjangan dari kondisi kesehatan mental yang dilaporkan sendiri dan didiagnosis.
Laura Anselmi (University of Manchester) melakukan penelitian yang menganalisis data dari sampel Jaminan Kesehatan Nasional (BPJS), yang mewakili 1% individu yang diasuransikan (data tahun 2015-2020) , untuk menilai prevalensi penyakit mental, karakteristik pasien, dan pemanfaatan perawatan kesehatan. Temuan ini dibandingkan dengan data dari RISKESDAS untuk mengidentifikasi kesenjangan dari kondisi kesehatan mental yang dilaporkan sendiri dan didiagnosis. Kesehatan mental memiliki dampak ekonomi negative terhadap seseorang karena memengaruhi kemampuannya untuk bekerja. Jon Gibson (Universitas Manchester) melakukan pendalaman dengan melakukan segregasi data lebih jauh untuk melihat dampak dari Kesehatan mental terhadap produktivitas. Penelitiannya menunjukkan bahwa kesehatan mental secara signifikan memengaruhi produktivitas. Depresi dan kecemasan meningkatkan kemungkinan ketidakhadiran dan presenteeisme, meskipun efeknya bervariasi menurut jenis pekerjaan. Namun, dampaknya (ketidakhadiran) sedikit lebih kecil di sektor formal, dibandingkan dengan kategori pekerjaan lainnya.
Kesehatan mental memiliki dampak ekonomi negative terhadap seseorang karena memengaruhi kemampuannya untuk bekerja. Jon Gibson (Universitas Manchester) melakukan pendalaman dengan melakukan segregasi data lebih jauh untuk melihat dampak dari Kesehatan mental terhadap produktivitas. Penelitiannya menunjukkan bahwa kesehatan mental secara signifikan memengaruhi produktivitas. Depresi dan kecemasan meningkatkan kemungkinan ketidakhadiran dan presenteeisme, meskipun efeknya bervariasi menurut jenis pekerjaan. Namun, dampaknya (ketidakhadiran) sedikit lebih kecil di sektor formal, dibandingkan dengan kategori pekerjaan lainnya. Asri Maharani (University of Manchester) mengeksplorasi aspek lain dari kesehatan mental. Studinya menyelidiki perilaku pencarian, pemanfaatan, dan pengeluaran out-of-pocket (OOP) untuk perawatan kesehatan mental (mental health disorder/MHD) di kelompok usia dewasa di Indonesia dengan melakukan survei terhadap 19.236 orang dewasa berusia 18+ tahun pada bulan Juli dan Oktober 2023.
Asri Maharani (University of Manchester) mengeksplorasi aspek lain dari kesehatan mental. Studinya menyelidiki perilaku pencarian, pemanfaatan, dan pengeluaran out-of-pocket (OOP) untuk perawatan kesehatan mental (mental health disorder/MHD) di kelompok usia dewasa di Indonesia dengan melakukan survei terhadap 19.236 orang dewasa berusia 18+ tahun pada bulan Juli dan Oktober 2023. Sri Idaiani (University of Manchester) mencoba mengeksplorasi distribusi diagnosis kesehatan mental di tingkat layanan klinis (RS D, C, B, A dan RS khusus jiwa) dan mengidentifikasi faktor-faktor yang mempengaruhi pola dan jalur pengobatan (care pathway) di Indonesia. Sri menganalisis 4.335 kunjungan rawat jalan dengan diagnosis kode ICD-10 F yang tercatat dalam database Badan Jaminan Kesehatan Nasional (BPJS-K) dari tahun 2019–2020. Data tersebut dikaitkan dengan informasi dari Riset Fasilitas Kesehatan (Rifaskes) 2019 tentang ketersediaan psikiater, psikolog klinis, dan rumah sakit jiwa.
Sri Idaiani (University of Manchester) mencoba mengeksplorasi distribusi diagnosis kesehatan mental di tingkat layanan klinis (RS D, C, B, A dan RS khusus jiwa) dan mengidentifikasi faktor-faktor yang mempengaruhi pola dan jalur pengobatan (care pathway) di Indonesia. Sri menganalisis 4.335 kunjungan rawat jalan dengan diagnosis kode ICD-10 F yang tercatat dalam database Badan Jaminan Kesehatan Nasional (BPJS-K) dari tahun 2019–2020. Data tersebut dikaitkan dengan informasi dari Riset Fasilitas Kesehatan (Rifaskes) 2019 tentang ketersediaan psikiater, psikolog klinis, dan rumah sakit jiwa.
