26 Januari 2026
Senin memulai perjalanan PMAC 2026 dengan banyak pertemuan sampingan yang mengeksplorasi bagaimana sistem kesehatan, kesetaraan, dan perubahan demografis bersinggungan dalam dunia nyata. Beberapa topik yang menarik, antara lain:
Youth Leadership & Equity — Prince Mahidol Award Youth Program Conference 2026
 Hari Senin dimulai dengan sesi yang dipimpin oleh para pembicara muda menyoroti kesetaraan, perubahan demografis, dan tata kelola kesehatan. Para advokat muda ini menggarisbawahi visi bersama: bahwa transisi demografis harus dipenuhi dengan sistem yang memberdayakan kaum muda sebagai mitra aktif dalam desain kebijakan, bukan hanya penerima manfaat layanan. Para peserta berulang kali menekankan bahwa kepemimpinan kaum muda sangat penting untuk mendorong solusi yang adil untuk kesehatan digital, ketahanan iklim, dan perawatan berbasis komunitas. “Jika kita menginginkan sistem kesehatan yang bekerja untuk semua generasi, kita harus mendesainnya bersama dengan suara generasi berikutnya di meja,” kata seorang pembicara dalam sesi ini, yang mencerminkan narasi keterlibatan yang lebih luas.
Hari Senin dimulai dengan sesi yang dipimpin oleh para pembicara muda menyoroti kesetaraan, perubahan demografis, dan tata kelola kesehatan. Para advokat muda ini menggarisbawahi visi bersama: bahwa transisi demografis harus dipenuhi dengan sistem yang memberdayakan kaum muda sebagai mitra aktif dalam desain kebijakan, bukan hanya penerima manfaat layanan. Para peserta berulang kali menekankan bahwa kepemimpinan kaum muda sangat penting untuk mendorong solusi yang adil untuk kesehatan digital, ketahanan iklim, dan perawatan berbasis komunitas. “Jika kita menginginkan sistem kesehatan yang bekerja untuk semua generasi, kita harus mendesainnya bersama dengan suara generasi berikutnya di meja,” kata seorang pembicara dalam sesi ini, yang mencerminkan narasi keterlibatan yang lebih luas.
Shaping Health Policy amid Demographic Shifts and Diverse Geographies
 Diselenggarakan oleh Bank Dunia, pertemuan sampingan tematik ini mengadakan dialog kebijakan komparatif tentang pemberian layanan yang adil dan pembiayaan berkelanjutan di bawah transisi demografis. Pembicara dari India, Nigeria, dan Indonesia mempresentasikan studi kasus yang menunjukkan bagaimana bonus demografis hanya dapat direalisasikan ketika sistem kesehatan dipersiapkan untuk lonjakan jumlash kelompok remaja dan meningkatnya kebutuhan perawatan terkait populasi yang menua.
Diselenggarakan oleh Bank Dunia, pertemuan sampingan tematik ini mengadakan dialog kebijakan komparatif tentang pemberian layanan yang adil dan pembiayaan berkelanjutan di bawah transisi demografis. Pembicara dari India, Nigeria, dan Indonesia mempresentasikan studi kasus yang menunjukkan bagaimana bonus demografis hanya dapat direalisasikan ketika sistem kesehatan dipersiapkan untuk lonjakan jumlash kelompok remaja dan meningkatnya kebutuhan perawatan terkait populasi yang menua.
Perwakilan pemerintah Indonesia menguraikan Proyek Transformasi Sistem Kesehatan Indonesia, sebuah reformasi ambisius yang memajukan akses universal di lebih dari 300.000 pusat kesehatan primer yang didukung oleh investasi terfokus dalam peningkatan kapasitas tenaga kerja, perhatian pada manajemen penyakit tidak menular, dan strategi pembiayaan yang tangguh. Strategi reformasi ini dirancang untuk menutup kesenjangan geografis dan mempersiapkan sistem kesehatan untuk Masyarakat Indonesia yang akan mengalamai penuaan populasi yang cepat.
Connected Futures: Equity, Climate, and Health — Health Diplomacy in a Complex Political Reality
Sesi ini menyelidiki bagaimana diplomasi kesehatan global harus berkembang di tengah krisis iklim dan tekanan demografis. Pembicara dan peserta menyoroti bahwa tantangan kesehatan tidak dapat dipisahkan dari penentu lingkungan dan politik, dan bahwa kerangka diplomatik regional diperlukan untuk menyelaraskan agenda kebijakan iklim, kesehatan, dan demografis. Pesan kuncinya adalah kerja sama multilateral, menekankan bahwa diplomasi yang berpusat pada kesetaraan dapat membuka tindakan terkoordinasi pada tantangan bersama seperti migrasi terkait iklim dan tata kelola kesehatan lintas batas.
Strengthening Global Health Governance: Integrated Approaches for Climate Health Initiatives in Geopolitical Dynamics
 Perubahan iklim melemahkan sistem kesehatan selama meningkatnya ketegangan geopolitik. Meningkatnya suhu global dan peristiwa cuaca ekstrem seperti gelombang panas, banjir, dan badai meningkatkan insiden penyakit yang ditularkan melalui vektor (misalnya, malaria, demam berdarah) dan mengancam ketahanan pangan dan air. Dampak-dampak ini memotong perbatasan nasional dan secara tidak proporsional mempengaruhi masyarakat yang terpinggirkan. Fasilitas kesehatan juga rentan terhadap perubahan iklim, karena selama peristiwa cuaca, mereka cepat kelebihan beban tetapi sering harus ditutup karena dampak iklim. Persaingan atas sumber daya yang langka (misalnya, air, lahan subur) dan langkah-langkah keamanan kesehatan (misalnya, distribusi vaksin selama pandemi COVID-19) mengintensifkan ketegangan geopolitik, menghambat respons terkoordinasi.
Perubahan iklim melemahkan sistem kesehatan selama meningkatnya ketegangan geopolitik. Meningkatnya suhu global dan peristiwa cuaca ekstrem seperti gelombang panas, banjir, dan badai meningkatkan insiden penyakit yang ditularkan melalui vektor (misalnya, malaria, demam berdarah) dan mengancam ketahanan pangan dan air. Dampak-dampak ini memotong perbatasan nasional dan secara tidak proporsional mempengaruhi masyarakat yang terpinggirkan. Fasilitas kesehatan juga rentan terhadap perubahan iklim, karena selama peristiwa cuaca, mereka cepat kelebihan beban tetapi sering harus ditutup karena dampak iklim. Persaingan atas sumber daya yang langka (misalnya, air, lahan subur) dan langkah-langkah keamanan kesehatan (misalnya, distribusi vaksin selama pandemi COVID-19) mengintensifkan ketegangan geopolitik, menghambat respons terkoordinasi.
Selain itu, struktur tata kelola kesehatan global tidak memadai untuk mengelola risiko perubahan iklim lintas batas. Tantangan utama termasuk sistem kesehatan yang terfragmentasi dengan sistem peringatan dini yang terisolasi, kesempatan yang terlewatkan untuk perencanaan dan kesiapsiagaan, dan kebijakan adaptasi yang tidak memadai karena banyak strategi kesehatan nasional tidak selaras dengan adaptasi iklim. Akibatnya, sistem kesehatan tetap rentan terhadap krisis iklim dan bencana terkait. Dengan menghubungkan solusi teknis dengan tata kelola yang efektif dan pergeseran demografis, kita dapat melindungi kesehatan, mempromosikan kesetaraan, dan menciptakan konteks geopolitik yang lebih stabil dan kolaboratif di masa depan.
Pertemuan membahas tata kelola strategis dan kerja sama untuk memperkuat ketahanan iklim sistem kesehatan di tengah ketidakpastian geopolitik. Pertemuan ini menyoroti bukti baru dan praktik terbaik tentang (1) tata kelola, kebijakan, dan perencanaan: Rencana Adaptasi Kesehatan Nasional, (2) solusi inovatif untuk mendeteksi risiko iklim dan meningkatkan sistem kesehatan cerdas iklim, dan (3) mempromosikan perlindungan risiko iklim kepada populasi yang terpinggirkan, termasuk pengungsi yang diakibatkan oleh iklim ekstrem.
Digital & Health Innovations for Inclusion
 Topik digital health mendapatkan perhatian dari kebanyakan peserta. Beberapa sesi seperti Teknologi Digital untuk Perawatan Lansia di Asia dan Teknologi Digital untuk Inklusi Populasi Mil Terakhir (sebuah pembelajaran dari India) menunjukkan bagaimana teknologi dimanfaatkan untuk menjembatani kesenjangan dalam akses dan kesetaraan. Di seluruh sesi, pembicara mencatat bahwa solusi digital harus dipasangkan dengan tata kelola dan pelatihan inklusif sehingga orang dewasa yang lebih tua, penduduk pedesaan, dan kelompok yang kurang terlayani tidak lebih terpinggirkan oleh inovasi. Platform tele-health jarak jauh dapat memperluas jangkauan secara dramatis, tetapi hanya jika digabungkan dengan pelatihan petugas kesehatan masyarakat dan investasi infrastruktur.
Topik digital health mendapatkan perhatian dari kebanyakan peserta. Beberapa sesi seperti Teknologi Digital untuk Perawatan Lansia di Asia dan Teknologi Digital untuk Inklusi Populasi Mil Terakhir (sebuah pembelajaran dari India) menunjukkan bagaimana teknologi dimanfaatkan untuk menjembatani kesenjangan dalam akses dan kesetaraan. Di seluruh sesi, pembicara mencatat bahwa solusi digital harus dipasangkan dengan tata kelola dan pelatihan inklusif sehingga orang dewasa yang lebih tua, penduduk pedesaan, dan kelompok yang kurang terlayani tidak lebih terpinggirkan oleh inovasi. Platform tele-health jarak jauh dapat memperluas jangkauan secara dramatis, tetapi hanya jika digabungkan dengan pelatihan petugas kesehatan masyarakat dan investasi infrastruktur.
Beberapa sesi lain pada hari ini mencakup isu-isu mulai dari perawatan jangka panjang (long term care), belanja layanan kesehatan strategis, kesetaraan kesehatan pedesaan (rural health equity), iklim ekstrem dan adaptasi berbasis data, dan mengatasi kesepian pada populasi yang lebih tua. Topik-topik ini mencerminkan sifat multidimensi dari kesehatan dan perubahan demografis. Secara kolektif, Hari 1 menyiapkan panggung untuk konferensi utama dengan memunculkan eksperimen kebijakan praktis, tantangan kesetaraan, dan bukti mendasar yang terkait langsung dengan transisi demografis global.
27 Januari 2026
Pertemuan hari Selasa dibangun di atas momentum hari Senin dengan fokus pada kesetaraan kesehatan perkotaan, masyarakat yang menua, kesehatan digital, penelitian sistem, dan model tata Kelola. Masing-masing tema dibingkai melalui lensa evolusi demografis.
Governance in the Concrete Jungle — Urban Health Systems
Salah satu sesi Hari 2 yang paling menonjol meneliti bagaimana urbanisasi yang cepat membentuk kembali sistem kesehatan di kota-kota di seluruh Asia — fenomena demografis dengan implikasi bagi kesetaraan dan akses. Panelis ahli menyoroti hambatan struktural yang dihadapi oleh penduduk perkotaan berpenghasilan rendah, termasuk beban keuangan, kesenjangan infrastruktur, dan fragmentasi tata kelola.
Pembicara berbagi perspektif dari India, Thailand, dan Cina, mengilustrasikan:
- Bagaimana sistem tata kelola harus beradaptasi dengan pola akses variabel di lingkungan perkotaan;
- Pentingnya perencanaan kota inklusif yang memprioritaskan kebutuhan kesehatan migran, orang miskin, dan pekerja informal;
- Pengungkit kebijakan yang dapat mensubsidi perawatan dan mengurangi ketidaksetaraan di lingkungan padat penduduk.
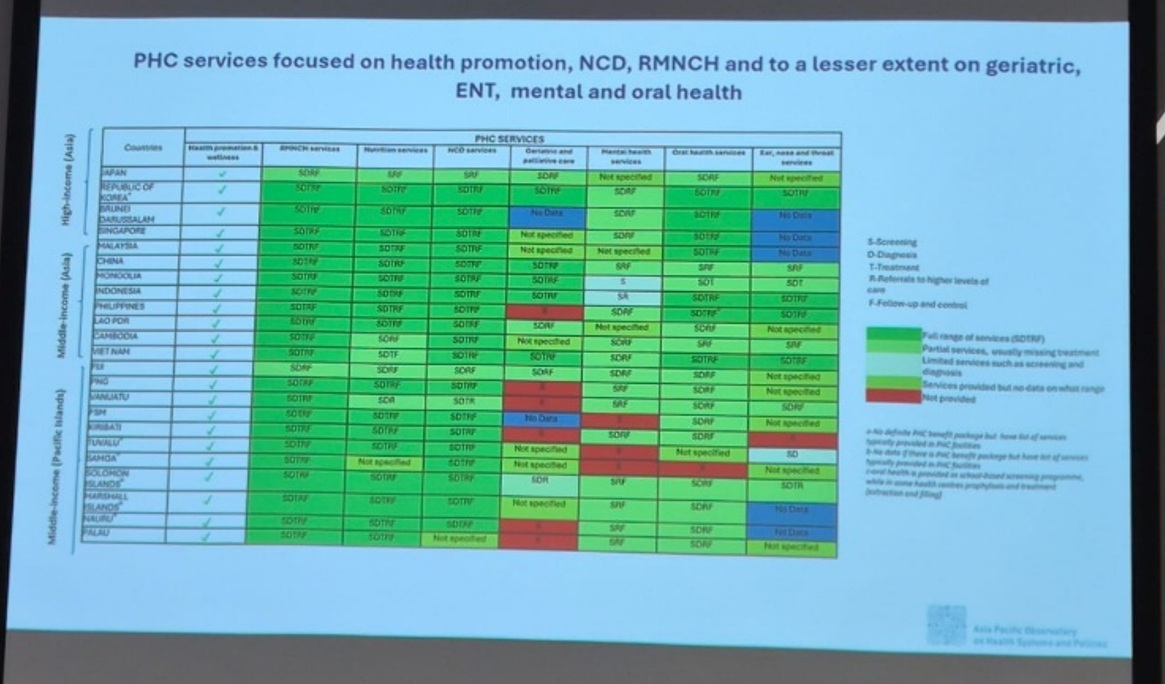
Building the Future of Health Research in Southeast Asia
Asia Tenggara sedang mengalami pergeseran demografis dan lingkungan yang cepat. Urbanisasi, masyarakat yang menua, dan perubahan iklim membentuk kembali sifat ancaman kesehatan masyarakat di kawasan ini, yang menghadapi beban tiga kali lipat dalam bentuk penyakit menular, penyakit tidak menular (PTM) dan dampak kesehatan dari perubahan iklim. Integrasi intra-regional dan pembangunan ekonomi lebih lanjut juga telah menghasilkan lanskap kesehatan yang lebih saling berhubungan, di mana populasi Asia Tenggara memiliki tantangan yang semakin mirip, seperti yang terkandung dalam Prioritas Kesehatan ASEAN, termasuk: Mempromosikan Gaya Hidup Sehat, Menanggapi Bahaya dan Ancaman yang Muncul, Memperkuat Sistem Kesehatan. Untuk menanggapi tantangan ini, penelitian, keahlian, dan wawasan sangat dibutuhkan untuk memajukan pemahaman kita tentang penyakit yang muncul dan mengusulkan model perawatan yang inovatif.
Namun, riset kesehatan sendiri perlu beradaptasi dengan realitas baru ini. Para peneliti dan lembaga kesehatan masyarakat tidak lagi mampu bekerja dalam silo dalam konteks nasional mereka sendiri. Sebaliknya, mereka perlu menjangkau melampaui batas untuk berkolaborasi dan berinovasi. Kemitraan baru antara akademisi dan pemerintah juga penting untuk memastikan penyerapan penelitian terhadap kebijakan yang memungkinkan pemberian layanan kesehatan berbasis bukti dan pengambilan keputusan.
Sesi ini belajar dari keberhasilan kemitraan penelitian yang ada dalam mengeksplorasi masa depan penelitian kesehatan di Asia Tenggara selama 5 hingga 10 tahun ke depan dan peran sentral yang akan dimainkan oleh peneliti regional dalam mengatasi tantangan unik Asia Tenggara. Selanjutnya diperkenalkan program Developing Research Excellence and Mentorship in Southeast Asia (SEA DREAM). SEA DREAM (https://www.sea-dream.org) adalah program pertama dari jenisnya yang akan mendanai konsorsium penelitian multi-negara yang dipimpin Asia Tenggara yang berfokus pada penelitian kesehatan yang berdampak, dan mengembangkan generasi pemimpin penelitian regional berikutnya.
Selaras dengan itu, pada hari ke-dua ini, terjadi pula beberapa launching penting yang mendukung ekosistem riset, yaitu beberapa Bulletin WHO baru, serta The Lancet Global Health Comission on People-centered Care for Universal Health Coverage.
 The Lancet Global Health Commission on People-Centered Care for Universal Health Coverage yang secara resmi diluncurkan pada Oktober 2024, menyatukan 34 anggota komisi dan 15 penasihat dari beragam latarbelakang institusi, dan bertujuan untuk bersama-sama menghasilkan definisi, pengukuran, dan strategi implementasi yang sangat memusatkan pengalaman hidup individu dan masyarakat dalam desain dan pembuatan kebijakan sistem kesehatan.
The Lancet Global Health Commission on People-Centered Care for Universal Health Coverage yang secara resmi diluncurkan pada Oktober 2024, menyatukan 34 anggota komisi dan 15 penasihat dari beragam latarbelakang institusi, dan bertujuan untuk bersama-sama menghasilkan definisi, pengukuran, dan strategi implementasi yang sangat memusatkan pengalaman hidup individu dan masyarakat dalam desain dan pembuatan kebijakan sistem kesehatan.
Sesi ini menampilkan studi kasus konkret tentang perawatan yang berpusat pada orang yang diambil dari LSM, sistem kesehatan masyarakat, dan penyedia inovatif di kawasan Asia Pasifik, menunjukkan bagaimana responsivitas dan inklusivitas terwujud dalam praktik di berbagai konteks dan populasi, termasuk populasi yang menua. Sesuai dengan fokus Komisi pada keterlibatan yang bermakna di setiap tahap pekerjaannya, peserta akan diundang tidak hanya untuk belajar dari contoh-contoh ini tetapi juga untuk menyumbangkan perspektif mereka sendiri—memastikan mereka menginformasikan agenda penelitian yang berkembang, pertimbangan kelompok kerja, dan rekomendasi yang akan diterbitkan Komisi pada tahun 2027.
Sintesis — Wawasan Dua Hari Pertama
Di Hari 1 dan 2, tiga wawasan yang muncul secara konsisten muncul:
Pertama, Kesetaraan Harus Disematkan Sejak Dini: Baik dalam perencanaan kota, inovasi digital, atau reformasi pembiayaan, pertimbangan kesetaraan disorot sebagai fondasi yang tidak dapat dinegosiasikan untuk sistem kesehatan yang beradaptasi dengan perubahan demografis.
Kedua, Kepemimpinan dan Keterlibatan Kelompok Muda dan Inovasi Sangat Penting: Suara pemuda/i dan pendekatan digital ditampilkan sebagai pengungkit utama untuk merancang bersama solusi kesehatan inklusif yang mencerminkan kebutuhan populasi di masa depan.
Ketiga, Tata Kelola Lintas Sektoral Sangat Penting: Sesi yang mencakup diplomasi, iklim, penuaan, dan kebijakan ekonomi semuanya menggarisbawahi bahwa pendekatan yang tertutup akan goyah — tata kelola kolaboratif lintas sektor sangat penting untuk resilience.
28 Januari 2026
Demografi global mengalami perubahan besar melalui populasi yang menua, menurunnya tingkat kesuburan, pola migrasi yang berkembang, tonjolan pemuda, dan urbanisasi yang cepat, yang bersinggungan dengan ketidaksetaraan yang melebar, kerentanan ekonomi, sistem kesehatan yang tegang, dan tekanan iklim. Negara-negara berpenghasilan tinggi menghadapi populasi yang menua dan menyusutnya tenaga kerja, sementara negara-negara berpenghasilan rendah dan menengah mengelola populasi pemuda yang terus berkembang yang membutuhkan infrastruktur dan lapangan kerja yang diperluas. Investasi strategis dalam sumber daya manusia—termasuk pendidikan, pelatihan kejuruan, dan pembelajaran seumur hidup—di samping infrastruktur yang mendukung integrasi antargenerasi dapat mengubah tantangan ini menjadi peluang untuk pertumbuhan ekonomi dan kemajuan sosial yang inklusif, seperti yang ditunjukkan oleh dividen demografis Asia Timur pada akhir abad ke-20.
 Populasi yang menua di negara-negara berpenghasilan menengah dan tinggi menciptakan kekurangan tenaga kerja dan tekanan ekonomi karena pekerja yang lebih muda mendukung populasi yang lebih tua di tengah meningkatnya biaya perawatan kesehatan dan kewajiban pensiun. Sistem perawatan kesehatan harus beradaptasi dengan meningkatnya penyakit tidak menular dan kebutuhan perawatan jangka panjang, sementara strategi komprehensif yang menangani perumahan, perencanaan kota, dan kesejahteraan masyarakat sangat penting untuk mendukung individu yang menua. Negara-negara seperti Jepang dan Singapura menawarkan model yang berharga melalui program perawatan lansia dan pelatihan ulang yang dibantu teknologi untuk pekerja yang lebih tua.
Populasi yang menua di negara-negara berpenghasilan menengah dan tinggi menciptakan kekurangan tenaga kerja dan tekanan ekonomi karena pekerja yang lebih muda mendukung populasi yang lebih tua di tengah meningkatnya biaya perawatan kesehatan dan kewajiban pensiun. Sistem perawatan kesehatan harus beradaptasi dengan meningkatnya penyakit tidak menular dan kebutuhan perawatan jangka panjang, sementara strategi komprehensif yang menangani perumahan, perencanaan kota, dan kesejahteraan masyarakat sangat penting untuk mendukung individu yang menua. Negara-negara seperti Jepang dan Singapura menawarkan model yang berharga melalui program perawatan lansia dan pelatihan ulang yang dibantu teknologi untuk pekerja yang lebih tua.
Kunjungan lapangan dalam Konferensi PMAC 2026 bertujuan untuk mengidentifikasi solusi yang dapat ditindaklanjuti melalui kebijakan kursus hidup yang memenuhi kebutuhan di semua demografi usia, menampilkan studi kasus berbasis bukti yang menginspirasi pembuat kebijakan untuk menerapkan strategi efektif untuk mengelola transisi demografis secara global. Pada hari ke-tiga ini, peserta tersebar ke beberapa Lokasi kunjungan lapangan. Salah satunya adalah untuk meninjau sebuah sandbox untuk layanan lansia di wilayah urban berbasis telemedicine, yang disebut Ratchaphiphat Sandbox Model.
Ratchaphiphat Sandbox Model
Model Ratchaphiphat Sandbox terletak di Rumah Sakit Ratchaphiphat di Distrik Bang Kae di Bangkok, Thailand. Program ini diluncurkan di sana sebagai bagian dari upaya oleh Administrasi Metropolitan Bangkok (BMA) untuk memperkuat layanan kesehatan berbasis masyarakat dan menguji coba pendekatan perawatan primer dan telemedicine yang inovatif di daerah perkotaan. Meskipun dimulai di Rumah Sakit Ratchaphiphat, layanan di bawah model ini — terutama unit telemedicine keliling dan komponen perawatan masyarakat — sedang dikerahkan di beberapa distrik Bangkok (termasuk Bang Khae, Nong Khaem, Thawi Watthana, Phasi Charoen dan Taling Chan) sebagai bagian dari fase percontohan dan strategi perluasan.
📍 Lokasi Utama: Rumah Sakit Ratchaphiphat, Distrik Bang Kae, Bangkok
📌 Area Cakupan Layanan (diperluas dalam percontohan): Bang Khae, Nong Khaem, Thawi Watthana, Phasi Charoen, Taling Chan dan komunitas lain di Bangkok sebagai bagian dari peluncuran model.
Beberapa fitur utama dari Ratchaphiphat sandbox model adalah:
- Sistem Kesehatan Primer Terpadu yang Berpusat pada Masyarakat
Model Sandbox dirancang untuk memperkuat layanan perawatan kesehatan primer di perkotaan Bangkok dengan mengintegrasikan beberapa entitas kesehatan masyarakat — termasuk rumah sakit, pusat kesehatan, kantor distrik, dan jaringan komunitas — ke dalam sistem perawatan kolaboratif. Tujuannya adalah untuk membuat layanan kesehatan lebih mudah diakses dan responsif di tingkat masyarakat, secara efektif berfungsi sebagai perpanjangan kapasitas rumah sakit ke lingkungan. - Telemedicine yang Ditingkatkan dan Unit Kesehatan Bergerak
Elemen sentral dari model ini adalah pemberian perawatan yang didukung teknologi:
-
- Ambulans yang Dilengkapi Telemedicine memungkinkan konsultasi medis dan dukungan darurat untuk menjangkau pasien secara langsung di komunitas melalui koneksi jarak jauh langsung dengan dokter.
- Unit Bergerak (“Commulance” dan Motor-based Teams) menghadirkan layanan kesehatan primer — pemeriksaan, diagnostik, konsultasi, dan bahkan pengiriman obat — ke area di mana ambulans tradisional atau klinik tetap lebih sulit diakses.
 Ini sangat penting untuk individu lanjut usia yang mungkin memiliki mobilitas terbatas atau kesulitan bepergian ke rumah sakit.
Ini sangat penting untuk individu lanjut usia yang mungkin memiliki mobilitas terbatas atau kesulitan bepergian ke rumah sakit.
- Perawatan Lansia Holistik dan Layanan Dukungan Berkelanjutan
Model ini secara eksplisit mencakup layanan yang mendukung orang yang lebih tua dan populasi rentan:
-
- Dukungan transportasi bagi lansia dan penyandang disabilitas untuk melakukan perjalanan ke klinik dan rumah sakit bila diperlukan.
- Perawatan dan tindak lanjut berbasis rumah melalui tautan digital — mengintegrasikan konsultasi telemedicine dengan penjangkauan komunitas tindak lanjut, yang membantu orang yang lebih tua mempertahankan kesinambungan perawatan tanpa sering mengunjungi rumah sakit.
Layanan ini membantu meningkatkan kelangsungan perawatan dan mengurangi kunjungan rumah sakit yang tidak perlu dengan mendekatkan perawatan pencegahan, akut, dan rehabilitatif di mana mereka tinggal.
- Penggunaan Kesehatan Digital dan Integrasi Data
Teknologi memainkan peran strategis, dalam hal:
-
- Platform telemedicine digunakan untuk menghubungkan pasien dengan profesional kesehatan secara real time.
- Rencana untuk menghubungkan sistem digital — seperti catatan rumah sakit dan data Peta Kesehatan Bangkok — bertujuan untuk memungkinkan pasien menemukan layanan terdekat dengan mudah dan menerima perawatan yang lebih terintegrasi.
 Integrasi digital ini meningkatkan navigasi layanan kesehatan, kesinambungan perawatan, dan pemantauan kondisi kronis, yang sangat lazim terjadi pada populasi yang lebih tua.
Integrasi digital ini meningkatkan navigasi layanan kesehatan, kesinambungan perawatan, dan pemantauan kondisi kronis, yang sangat lazim terjadi pada populasi yang lebih tua.
- Mengurangi Hambatan Perawatan dan Memperkuat Kesetaraan Kesehatan
Dengan mendesentralisasi perawatan primer:
-
- Model ini mengurangi kebutuhan untuk bepergian ke rumah sakit yang jauh, mengatasi hambatan umum bagi orang dewasa yang lebih tua dan orang-orang dengan tantangan mobilitas.
- Kolaborasi dengan mitra swasta dan jaringan masyarakat memperluas jangkauan layanan tanpa hanya bergantung pada anggaran pemerintah.
Hal ini berkontribusi pada akses yang lebih adil ke perawatan kesehatan di dalam komunitas perkotaan, terutama untuk orang dewasa yang kurang terlayani dan sangat membutuhkan.
- Peningkatan Kapasitas dan Potensi Ekspansi
Para pemimpin kota Bangkok memandang Model Sandbox sebagai bukti konsep untuk penskalaan:
-
- Ada rencana untuk memperluas layanan – termasuk lebih banyak unit bergerak, jangkauan telemedicine yang ditingkatkan, dan koneksi pusat kesehatan masyarakat yang lebih kuat – di distrik tambahan.
- Data percontohan menunjukkan meningkatnya serapan telemedicine dan perawatan berbasis rumah di distrik target, menginformasikan strategi ekspansi di masa depan.
Pendekatan berulang ini mendukung perbaikan berkelanjutan pada sistem kesehatan perkotaan, yang disesuaikan dengan kebutuhan demografis seperti populasi yang menua.
29 Januari 2026
Plenary Navigating Global Demographic Transition in a Time of Geopolotical Upheaval
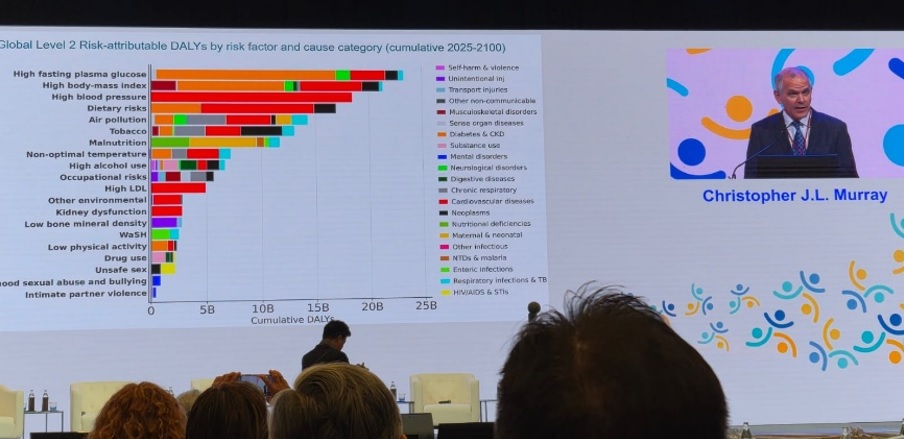 Keynote speaker Chris Murray (Director IHME) menunjukkan modelling dengan data demografi dunia yang menunjukkan bagaimana mayoritas negara-negara di dunia akan mengalami penurunan tingkat penduduk dalam decade-dekade mendatang, namun pertumbuhan ekonomi yg buruk akan memperdalam jurang antara kelompok yang kaya dengan yang rentan. Selain itu, mayoritas penyakit-penyakit tidak menular akan mendominasi, dan bagian terbesarnya adalah penambahan despressive disorder, dan teridentifikasi pula sekitar 500 faktor risiko. Dari 500 faktor risiko tersebut, analisis dilakukan hingga terideintifikasi 17 ancaman utama dan apa ancaman tertingginya. Dari ancaman-ancaman utama terhadap Kesehatan tersebut, terdapat 5 ancaman di posisi teratas yang dapat diubah secara perilaku dan pendekatan system, yaitu obesitas (metabolic driver), Pendidikan rendah (social economy determinant), ketidaksetaraan ekonomi (social determinant), tembakau dan unhealthy aging.
Keynote speaker Chris Murray (Director IHME) menunjukkan modelling dengan data demografi dunia yang menunjukkan bagaimana mayoritas negara-negara di dunia akan mengalami penurunan tingkat penduduk dalam decade-dekade mendatang, namun pertumbuhan ekonomi yg buruk akan memperdalam jurang antara kelompok yang kaya dengan yang rentan. Selain itu, mayoritas penyakit-penyakit tidak menular akan mendominasi, dan bagian terbesarnya adalah penambahan despressive disorder, dan teridentifikasi pula sekitar 500 faktor risiko. Dari 500 faktor risiko tersebut, analisis dilakukan hingga terideintifikasi 17 ancaman utama dan apa ancaman tertingginya. Dari ancaman-ancaman utama terhadap Kesehatan tersebut, terdapat 5 ancaman di posisi teratas yang dapat diubah secara perilaku dan pendekatan system, yaitu obesitas (metabolic driver), Pendidikan rendah (social economy determinant), ketidaksetaraan ekonomi (social determinant), tembakau dan unhealthy aging.
 Analisis ini kemudian dibahas oleh panelis terdiri dari Dennis Carrol (AS), Gabriel Leung (Hong Kong), Keizo Takemi (Jepang), Magda Robla (Guinea-Bissou), Melebono Previous Matsoso (Afrika Selatan) untuk melihat bagaimana dampaknya terhadap system Kesehatan. Pesan kunci dari diskusi ini adalah belum ada system Kesehatan yang saat ini siap dengan pooling system yang dapat menanggung beban piramida terbalik yang akan kita hadapi dalam waktu dekat. Sehingga pertanyaan besarnya adalah: siapa yang akan membayar system Kesehatan di masa depan.
Analisis ini kemudian dibahas oleh panelis terdiri dari Dennis Carrol (AS), Gabriel Leung (Hong Kong), Keizo Takemi (Jepang), Magda Robla (Guinea-Bissou), Melebono Previous Matsoso (Afrika Selatan) untuk melihat bagaimana dampaknya terhadap system Kesehatan. Pesan kunci dari diskusi ini adalah belum ada system Kesehatan yang saat ini siap dengan pooling system yang dapat menanggung beban piramida terbalik yang akan kita hadapi dalam waktu dekat. Sehingga pertanyaan besarnya adalah: siapa yang akan membayar system Kesehatan di masa depan.
Plenary Demographic Transition, Social Equity and Population Diversity
Sesi ini merupakan panel yang terdiri dari Alexander Sasha Bodiroza (UNFPA), Eduardo Banzon (ADB) Fekdemi Akinfaderin, Gretchen Donehower, Reiko Hayashi (Directorate General Social Affairs, Japan).
 UNFPA menggarisbawahi konsiderasi ekuitas harus dimasukkan dari awal, bukan sebagai “after-thought”. Sebagai contoh, hak setiap orang untuk mendapatkan dokumentasi kependudukan, karena tanpa dokumen ini mereka akan ‘insivisible’ di dalam system perlindungan sosial dan rentan terhadap berbagai ancaman Kesehatan dan sosial. ADB menyoroti pentingnya penghargaan terhadap pendekatan nasional dan juga kebijaksanaan lokal. Sebagai contoh, di kebayakan negara system perlindungan sosial saat ini masih mengesampingkan layanan Kesehatan tradisional, padahal evidence menunjukkan bahwa Masyarakat membutuhkan dan menginginkan layanan yang bersifat holistic terhadap Kesehatan mereka.
UNFPA menggarisbawahi konsiderasi ekuitas harus dimasukkan dari awal, bukan sebagai “after-thought”. Sebagai contoh, hak setiap orang untuk mendapatkan dokumentasi kependudukan, karena tanpa dokumen ini mereka akan ‘insivisible’ di dalam system perlindungan sosial dan rentan terhadap berbagai ancaman Kesehatan dan sosial. ADB menyoroti pentingnya penghargaan terhadap pendekatan nasional dan juga kebijaksanaan lokal. Sebagai contoh, di kebayakan negara system perlindungan sosial saat ini masih mengesampingkan layanan Kesehatan tradisional, padahal evidence menunjukkan bahwa Masyarakat membutuhkan dan menginginkan layanan yang bersifat holistic terhadap Kesehatan mereka.
No One Left Behind: Inclusive Policies for Vulnerable and At-Risks Groups in an Era of Demographic Change
 Seiring dengan pergeseran demografi global—melalui populasi yang menua, urbanisasi, migrasi, dan perubahan struktur keluarga—kelompok rentan dan berisiko sering kali tetap dikecualikan dari manfaat pembangunan dan kemajuan sosial. Sesi ini mengeksplorasi bagaimana desain kebijakan inklusif dan intervensi inovatif dapat memastikan kesetaraan bagi kelompok rentan dan berisiko, seperti orang tua, penyandang disabilitas, migran, populasi adat, dan minoritas gender. Dengan contoh dari beragam konteks global, sesi ini menawarkan wawasan yang dapat ditindaklanjuti untuk membangun masyarakat yang kohesif secara sosial dan inklusif di tengah transisi demografis. Prof. Ilona Kickbusch (Global Health Centre, Graduate Institute Geneva, Switzerland) menyampaikan konteks mengapa inklusi lebih penting sekarang di tengah pergeseran demografi. Berikutnya disampaikan dua studi kasus tentang kebijakan yang inklusif.
Seiring dengan pergeseran demografi global—melalui populasi yang menua, urbanisasi, migrasi, dan perubahan struktur keluarga—kelompok rentan dan berisiko sering kali tetap dikecualikan dari manfaat pembangunan dan kemajuan sosial. Sesi ini mengeksplorasi bagaimana desain kebijakan inklusif dan intervensi inovatif dapat memastikan kesetaraan bagi kelompok rentan dan berisiko, seperti orang tua, penyandang disabilitas, migran, populasi adat, dan minoritas gender. Dengan contoh dari beragam konteks global, sesi ini menawarkan wawasan yang dapat ditindaklanjuti untuk membangun masyarakat yang kohesif secara sosial dan inklusif di tengah transisi demografis. Prof. Ilona Kickbusch (Global Health Centre, Graduate Institute Geneva, Switzerland) menyampaikan konteks mengapa inklusi lebih penting sekarang di tengah pergeseran demografi. Berikutnya disampaikan dua studi kasus tentang kebijakan yang inklusif.
Assoc.Prof. Trirat Jarutach (Chulalongkorn University, Thailand) menghadirkan model yang komprehensif dan action-driven untuk perumahan ramah lansia—mulai dari perbaikan interior tingkat mikro hingga desain perkotaan tingkat makro. Fokus pada perubahan praktis, sensitif budaya, dan keterjangkauan membuat pendekatan tersebut inklusif dan terukur di seluruh distrik perkotaan Thailand.
Federico Graña (Kementerian Pembangunan Sosial, Uruguay) menyampaikan pengembangan dan promosi undang-undang kesetaraan trans komprehensif Uruguay, yang dikenal sebagai Undang-Undang Komprehensif untuk Trans Persons (UU 19.684), yang diadopsi pada tahun 2018. Undang-undang ini bertujuan untuk membalikkan diskriminasi dan memajukan hak-hak individu transgender, termasuk akses ke perawatan kesehatan, pendidikan, perumahan, dan pekerjaan. Ini juga mencakup ketentuan untuk perawatan kesehatan yang menegaskan gender, seperti terapi hormon dan pembedahan, yang akan ditanggung oleh negara.
Sesi di kemudian dibahas oleh para panelis. Dr. Renu Khanna (Society for Health Alternatives, India) memberikan perspektif praktis tentang tantangan dan intervensi kebijakan untuk kelompok terpinggirkan, terutama perempuan, di Asia Selatan. Alberto Vásquez (Pusat Kebijakan Inklusif (CIP) dan Presiden, Sociedad y Discapacidad (SODIS), Peru) mengomentari bagaimana menanamkan hak-hak disabilitas dalam kebijakan publik seperti membangun kebijakan fiskal inklusif untuk penyandang disabilitas, mengadvokasi pendekatan sistem perawatan disabilitas berbasis hak, berpusat pada komunitas daripada pelembagaan. Dr. Viviane Oke, MD (Benin) memberikan kisah inspiratif tentang advokasi transformatif untuk kesehatan kaum muda dan wanita. Aplikasi ELLES (yang dia kembangkan) memberikan informasi kesehatan seksual dan reproduksi yang andal dan ramah kaum muda dan menghubungkan perempuan dan anak perempuan dengan profesional kesehatan di seluruh Afrika Sub-Sahara. Dr. Patricia DaSilva (UNFPA) menyampaikan proses perumusan pedoman untuk inklusi penyandang disabilitas yang lebih besar, dan mencakup aspek-aspek seperti prinsip-prinsip partisipasi yang lebih besar, penilaian kebutuhan, dan penggunaan data dalam penyusunan pedoman ini.
30 Januari 2026
Social Welfare System, Social Protection, and Fiscal Sustainability
Sesi ini mengeksplorasi model inovatif, tantangan yang muncul, dan solusi kebijakan untuk memperkuat sistem kesejahteraan sosial di berbagai konteks demografis. (Untuk mengeksplorasi bagaimana negara-negara dapat merancang sistem kesejahteraan sosial yang tangguh dan adil yang beradaptasi dengan perubahan demografis, populasi yang menua, dan tekanan fiskal—sambil memanfaatkan inovasi, pendekatan antargenerasi, dan kerja sama global.)
Rintaro Mori (Walikota Kota Takarazuka, Jepang) menyoroti strategi proaktif Jepang dalam pengasuhan, dukungan antargenerasi, dan investasi sosial lokal, bagaimana menyelaraskan anggaran dan layanan kota dengan kebutuhan populasi yang menua, serta menunjukkan peran penting kepemimpinan lokal dalam mengoperasionalkan kebijakan nasional
Aiko Kikkawa (Ekonom Senior, ADB) menyajikan sorotan dari publikasi unggulan ADB “Aging Well in Asia”. Kajian ini berfokus pada keamanan keuangan lansia menggunakan data mikro terperinci di delapan negara Asia, memeriksa kesiapsiagaan, kerentanan, dan kesenjangan dalam perlindungan, serta berbagi temuan pratinjau awal dari studi regional yang sedang berlangsung yang mengembangkan Indeks Kesiapsiagaan Keuangan Usia Tua. Indeks ini menyumbangkan perspektif ekonomi dan berbasis data regional tentang bagaimana merancang sistem kesejahteraan yang berkelanjutan secara fiskal dan inklusif secara sosial untuk populasi yang menua
Dr. Veerathai Santiprabhob (Ketua, TDRI) memberikan perspektif Thailand tentang keberlanjutan fiskal, utang, dan investasi jangka panjang dalam sistem kesejahteraan. Beliau mengeksplorasi trade-off dan prioritas dalam perencanaan anggaran nasional di tengah transisi demografis, serta menyoroti peran think tank ekonomi dalam membentuk kebijakan berbasis bukti yang inklusif
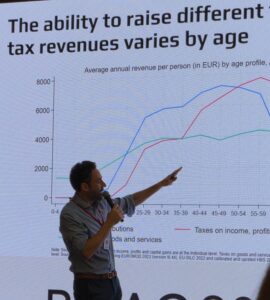 Andrew Reilly (OECD) membahas inovasi desain dalam sistem pensiun publik dan ekuitas antargenerasi. Perspektif OECD yag disampaikan adalah tentang bagaimana mempertahankan sistem pensiun di negara-negara berpenghasilan tinggi dan menengah, serta memperkenalkan alat untuk menilai kecukupan pensiun, cakupan, dan ketahanan fiskal
Andrew Reilly (OECD) membahas inovasi desain dalam sistem pensiun publik dan ekuitas antargenerasi. Perspektif OECD yag disampaikan adalah tentang bagaimana mempertahankan sistem pensiun di negara-negara berpenghasilan tinggi dan menengah, serta memperkenalkan alat untuk menilai kecukupan pensiun, cakupan, dan ketahanan fiskal
Sarah Shahyar (UNICEF) menyampaikan pentingnya advokasi untuk memprioritaskan perlindungan sosial yang sensitif terhadap anak di tengah kendala fiscal, serta menyoroti bukti global yang menghubungkan investasi awal dengan manfaat sosial jangka panjang. UNICEF menekankan sistem inklusif, terutama untuk keluarga yang terpinggirkan dan rentan
People-Centered Long-Term Care: Promising Multisectoral and Community-Based Approaches
Karena negara-negara di seluruh dunia mengalami transisi demografis yang ditandai dengan harapan hidup yang lebih panjang dan tingkat kesuburan yang menurun, permintaan untuk perawatan jangka panjang (LTC) tumbuh pesat. Populasi yang menua membentuk kembali struktur sosial, dinamika keluarga, dan prioritas kesehatan masyarakat. Sementara banyak sistem kesehatan tetap fokus pada perawatan akut, kebutuhan untuk memperkuat model perawatan jangka panjang, berpusat pada orang, dan berakar pada komunitas lebih mendesak dari sebelumnya. Pergeseran demografis juga menunjukkan perlunya pendekatan multisektoral yang melibatkan sektor publik dan swasta untuk memberikan perawatan yang berkelanjutan dan bermartabat di seluruh perjalanan hidup – semuanya dengan keterlibatan yang berarti dari orang dewasa yang lebih tua dalam perencanaan dan implementasi layanan ini.
Komunitas sering berfungsi sebagai garis dukungan pertama bagi orang dewasa yang lebih tua dan mereka yang memiliki kondisi kronis. Ketika diberdayakan, aktor berbasis masyarakat dapat memainkan peran transformatif dalam mengidentifikasi kebutuhan perawatan dan memastikan kesinambungan perawatan. Pada saat yang sama, LTC yang efektif membutuhkan struktur tata kelola yang menjembatani sektor dan skala—mulai dari kebijakan nasional hingga implementasi lokal. Sesi ini akan mengeksplorasi bagaimana negara-negara dapat membangun sistem LTC yang terintegrasi dan tangguh yang inklusif, dipimpin masyarakat, dan didukung oleh kolaborasi multisektoral yang kuat.
Sesi ini menghadirkan Professor Katsuya Ijima (Institute for Gerontology, Japan), yang adalah salah satu penginisasi ‘deklarasi Tokyo’. Professor Ijima menyampaikan pengalaman Jepang untuk mengatasi ‘masyarakat super-penuaan’ melalui strategi multisektoral, dan upaya terbaru menuju sistem yang lebih berkelanjutan sebagai berikut: 1) dari institusi ke komunitas, termasuk keterlibatan sosial, 2) dari penyembuhan ke perawatan, termasuk pencegahan kelemahan multi-segi (fisik, mental, dan sosial), dan 3) dari pemerintah hingga partisipasi multi-pemangku kepentingan, termasuk untuk pembiayaan dan tata kelola.
Sesi ini juga meyampaikan beberapa pendekatan inovatif untuk layanan lansia berbasis komunitas yg dapat dibaca berikut ini:
Securing the Future of Health and Well-Being for All at All Ages: Sustainable Financing Solutions
Sesi ini dilatarbelakangi oleh tantangan global khususnya tantangan pencapaian UHC yang tersisa tinggal 5 tahun lagi, perubahan demografi yang sangat cepat dengan bertambahnya kelompok usial lanjut dan juga kerentanan global akibat berkurangnya secara signifikan beberapa sumber pendanaan global. Sesi ini khususnya berfokus pada bagaimana dana bisa digalang (revenue and pooling), serta bagaimana innovative financing dapat diinisiasi khususnya untuk pembiayaan layanan Kesehatan di sepanjang siklus hidup.
Pertama, Jon Cylus (LSE) menyampaikan bahwa kemampuan negara untuk mengumpulkan pajak dari antara kelompok Masyarakat sangat bergantung pada, salah satunya, seberapa produktif orang pada kelompok usia tertentu; padahal di sisi lain pembiayaan Kesehatan dikumpulkan dengan cara yg selalu sama (konstan). Sehingga dalam waktu dekat, Ketika populasi menua, tentu saja akan muncul ancaman ketidakcukupan, akibatnya ada gap yg harus diisi melalui OOP. Solusinya, pertamaL diversifikasi pajak (misal: health taxes). Dua, Menyusun protecktif coverage policies yang melindungi OOP dari Masyarakat berdasarkan kemampuannya (misal: menggunakan income related cap)
Sesi ini dimoderatori oleh Akihito Watabe (ADB) dan Kiesha Prem (NUS).
Para pembahas kemudian menyampaikan beberapa pandangan dari perspektif negara maju dan middle-income.
Ayako Honda (Hitotsubashi Institute for Advanced Studies, Jepang) menyampaikan mengenai program pembiayaan khusus untuk long-term care yang tersedia di Jepang, memisahkannya dari pembiayaan Kesehatan kelompok usia lain, karena pembiayaan long-term care mencakup pula layanan-layanan berbasis komunitas dan preventif/promotive.
Huijun Cynthia Chen (NUS) menyampaikan strategi yang digunakan Singapura, yaitu (1) centralised purchasing, (2) value-based purchasing, dan (3) subsidi untuk obat kanker dan layanan kanker (tadinya Medihsield menggunakan cap untuk layanan kanker, sisanya dibayar melalui asuransi swasta; namun kemudian hal ini diganti dengan negosiasi layanan yang lebih efektif dan meningkatkan subsidi di layanan tersebut).
Soonman Kwon (Seoul National University, Korea Selatan) menyampaikan strategi lain dalam pengumpulan pendapatan untuk kesehatan. Salah satu contoh negara yang menunggunakan consumption tax dengan earmarked khusus untuk Kesehatan (misalnya Ghana); cara lain adalah contribution base payment, sebagai contoh di Korea pemotongan pajak untuk Kesehatan bukan hanya dari pendapatan gaji, melainkan juga pendapatan non gaji (misal: dividen). Selain itu, diperlukan mekanisme pembayaran lain, misalnya bundled payment karena kapitasi saja tidak akan memadai.
Lluis Vinyals Torres (WHO WPRO) menyampaikan beberapa pembelajaran utama dari regional ini. Pertama, produksi SDM yang berlebihan karena adanya masalah kekurangan tenaga tidak selalu menyelesaikan masalah, jika tidak ada kebijakan yang efektif untuk distribusi SDM tersebut. Kedua, terkadang mekanisme pembiayaan Kesehatan tidak selalu sinkron antara revenue, pooling dan payment.
Sesi ini juga menampilkan Ghina Fadhilla (Indonesia) yang menyampaikan bagaimana beberapa pendanaan (termasuk filantropi) digunakan untuk membiayai Kesehatan di Indonesia, misalnya melalui Dompet Dhuafa dan lain-lain, yang membantu pemerintah dalam pendanaan untuk penanggulangan bencara, layanan berbasis komunitas dan lain-lain. Namun tantangannya adalah pendanaan ini biasanya bersifat ad-hoc, tidak selalu terintegrasi dan tidak berkelanjutan.
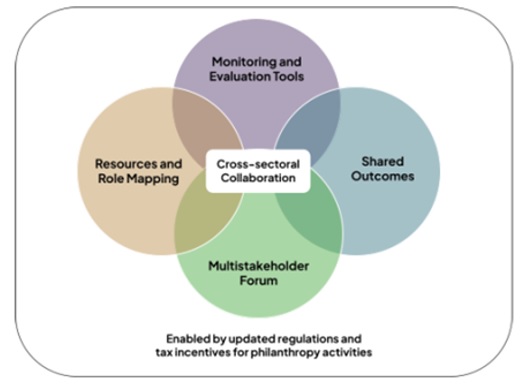
 Ghina menyarakankan mekanisme yang dapat digunakan Indonesia untuk memastikan bahwa filantropi terintegrasi dengan baik ke dalam prioritas kesehatan nasional. Ini meliputi: (1) Pemetaan sumber daya dan peran untuk mendokumentasikan aktor kunci di seluruh ekosistem pendanaan seperti, siapa yang memegang sumber daya keuangan, siapa yang membutuhkan pendanaan, aktor mana yang telah menerapkan program serupa, siapa penerima manfaat, siapa yang berfungsi sebagai mitra pelaksana, di mana pendanaan paling dibutuhkan. Pendekatan ini membantu memastikan pendanaan yang ditargetkan dengan baik, mendorong intervensi yang lebih komprehensif, mengurangi fragmentasi program dan jangka pendek, dan dapat digunakan untuk mengidentifikasi kesenjangan untuk program masa depan atau terkait; (2) Alat pemantauan dan evaluasi yang terpadu, terintegrasi, dan dapat diakses diperlukan untuk menangkap dan mendokumentasikan dampak pendanaan filantropi. Alat-alat tersebut dapat berfungsi sebagai instrumen pembelajaran untuk mendukung skalabilitas dan keberlanjutan program, membantu menarik pendanaan di masa depan, dan memberikan bukti kepada banyak pemangku kepentingan tentang hasil kesehatan yang didukung oleh filantropi; (3) Hasil bersama, terutama yang selaras dengan prioritas nasional dan regional, harus berfungsi sebagai referensi utama bagi organisasi filantropi saat merancang program mereka. (4) Forum multipihak yang transparan dan bebas konflik diperlukan untuk secara teratur membahas mobilisasi sumber daya domestik untuk keuangan kesehatan yang selaras dengan prioritas nasional. Forum semacam itu juga akan membantu mencegah fragmentasi dan mendukung tujuan yang lebih luas untuk memperkuat kolaborasi lintas sektoral. Bersama-sama, upaya ini harus didukung dengan revisi undang-undang pengumpulan uang dan barang, dan insentif pajak yang komprehensif untuk filantropi lokal.
Ghina menyarakankan mekanisme yang dapat digunakan Indonesia untuk memastikan bahwa filantropi terintegrasi dengan baik ke dalam prioritas kesehatan nasional. Ini meliputi: (1) Pemetaan sumber daya dan peran untuk mendokumentasikan aktor kunci di seluruh ekosistem pendanaan seperti, siapa yang memegang sumber daya keuangan, siapa yang membutuhkan pendanaan, aktor mana yang telah menerapkan program serupa, siapa penerima manfaat, siapa yang berfungsi sebagai mitra pelaksana, di mana pendanaan paling dibutuhkan. Pendekatan ini membantu memastikan pendanaan yang ditargetkan dengan baik, mendorong intervensi yang lebih komprehensif, mengurangi fragmentasi program dan jangka pendek, dan dapat digunakan untuk mengidentifikasi kesenjangan untuk program masa depan atau terkait; (2) Alat pemantauan dan evaluasi yang terpadu, terintegrasi, dan dapat diakses diperlukan untuk menangkap dan mendokumentasikan dampak pendanaan filantropi. Alat-alat tersebut dapat berfungsi sebagai instrumen pembelajaran untuk mendukung skalabilitas dan keberlanjutan program, membantu menarik pendanaan di masa depan, dan memberikan bukti kepada banyak pemangku kepentingan tentang hasil kesehatan yang didukung oleh filantropi; (3) Hasil bersama, terutama yang selaras dengan prioritas nasional dan regional, harus berfungsi sebagai referensi utama bagi organisasi filantropi saat merancang program mereka. (4) Forum multipihak yang transparan dan bebas konflik diperlukan untuk secara teratur membahas mobilisasi sumber daya domestik untuk keuangan kesehatan yang selaras dengan prioritas nasional. Forum semacam itu juga akan membantu mencegah fragmentasi dan mendukung tujuan yang lebih luas untuk memperkuat kolaborasi lintas sektoral. Bersama-sama, upaya ini harus didukung dengan revisi undang-undang pengumpulan uang dan barang, dan insentif pajak yang komprehensif untuk filantropi lokal.
Beberapa acara sampingan dalam PMAC 2026
 Pelaksanaan PMAC juga seperti biasa diisi oleh berbagai kegiatan lain, misalnya penyampaian berbagai E-poster dan memberikan kesempatan pada hadirin yang tertarik untuk berdiskusi langsung dengan penyusun poster. Berikut ini adalah beberapa poster yang terdapat pada PMAC 2026.
Pelaksanaan PMAC juga seperti biasa diisi oleh berbagai kegiatan lain, misalnya penyampaian berbagai E-poster dan memberikan kesempatan pada hadirin yang tertarik untuk berdiskusi langsung dengan penyusun poster. Berikut ini adalah beberapa poster yang terdapat pada PMAC 2026.
Selain itu, PMAC juga didasari oleh prinsip penyelenggaraan acara yang sehat, yaitu pilihan makanan yang sehat, aktivitas fisik (di pagi hari tersedia program mindful walk di kuil dan taman), relaksasi (tersedia layanan pijat oleh para tunanetra) dan pameran seni yang dibuat oleh anak-anak dari wilayah pedesaan Thailand dan penjualan merchansdise berdasarkan karya seni tersebut. Seluruh kegiatan ini digunakan untuk menggalang donasi dari peserta acara.
Pameran Seni anak-anak terkait tema PMAC 2026.

Poster
Selain itu, PMAC juga didasari oleh prinsip penyelenggaraan acara yang sehat, yaitu pilihan makanan yang sehat, aktivitas fisik (di pagi hari tersedia program mindful walk di kuil dan taman), relaksasi (tersedia layanan pijat oleh para tunanetra) dan pameran seni yang dibuat oleh anak-anak dari wilayah pedesaan Thailand dan penjualan merchansdise berdasarkan karya seni tersebut. Seluruh kegiatan ini digunakan untuk menggalang donasi dari peserta acara.

Reporter:
Shita Dewi (PKMK FK-KMK UGM)




 Dinamika pelayanan kesehatan primer kemudian dipaparkan secara runtut oleh Divisi Kebijakan dan Manajemen Kesehatan PKMK yang dipandu oleh Monita Destiwi, MA. Layanan primer didefinisikan sebagai titik kontak pertama masyarakat dengan sistem kesehatan yang bersifat komprehensif. Transformasi layanan primer berfokus pada edukasi, pencegahan penyakit, skrining, dan penguatan kapasitas fasilitas kesehatan di tingkat desa/kelurahan. Sesi ini membahas berbagai tantangan dan proyeksi ke depan mengenai aspek pembiayaan, sumber daya manusia kesehatan (SDMK), farmasi dan alat kesehatan (farmalkes), dan teknologi kesehatan dalam pelayanan kesehatan primer.
Dinamika pelayanan kesehatan primer kemudian dipaparkan secara runtut oleh Divisi Kebijakan dan Manajemen Kesehatan PKMK yang dipandu oleh Monita Destiwi, MA. Layanan primer didefinisikan sebagai titik kontak pertama masyarakat dengan sistem kesehatan yang bersifat komprehensif. Transformasi layanan primer berfokus pada edukasi, pencegahan penyakit, skrining, dan penguatan kapasitas fasilitas kesehatan di tingkat desa/kelurahan. Sesi ini membahas berbagai tantangan dan proyeksi ke depan mengenai aspek pembiayaan, sumber daya manusia kesehatan (SDMK), farmasi dan alat kesehatan (farmalkes), dan teknologi kesehatan dalam pelayanan kesehatan primer. Aspek pembiayaan disampaikan oleh Muhamad Faozi Kurniawan, SE.Ak. MPH. Tahun 2025 ditandai penguatan mandatory spending kesehatan melalui UU Nomor 17 Tahun 2023 dan turunannya, dengan Rencana Induk Bidang Kesehatan (RIBK) sebagai instrumen kunci. Faozi menekankan adanya integrasi penganggaran lintas sektor dan penguatan kapitasi berbasis kinerja di fasilitas kesehatan tingkat pertama (FKTP) untuk mendorong insentif berbasis luaran layanan. Selain itu, terjadi dinamika penyelarasan indikator RIBK dengan dokumen perencanaan daerah sepanjang 2025. Kebijakan tahun 2026 akan berfokus pada implementasi RIBK, pendanaan berbasis kinerja, keberlanjutan JKN di tengah risiko defisit, serta eksplorasi alternatif pembiayaan yang inovatif.
Aspek pembiayaan disampaikan oleh Muhamad Faozi Kurniawan, SE.Ak. MPH. Tahun 2025 ditandai penguatan mandatory spending kesehatan melalui UU Nomor 17 Tahun 2023 dan turunannya, dengan Rencana Induk Bidang Kesehatan (RIBK) sebagai instrumen kunci. Faozi menekankan adanya integrasi penganggaran lintas sektor dan penguatan kapitasi berbasis kinerja di fasilitas kesehatan tingkat pertama (FKTP) untuk mendorong insentif berbasis luaran layanan. Selain itu, terjadi dinamika penyelarasan indikator RIBK dengan dokumen perencanaan daerah sepanjang 2025. Kebijakan tahun 2026 akan berfokus pada implementasi RIBK, pendanaan berbasis kinerja, keberlanjutan JKN di tengah risiko defisit, serta eksplorasi alternatif pembiayaan yang inovatif. Pada sesi selanjutnya, dr. Ryan Rachmad Nugraha, MPH membahas mengenai SDMK. Dua regulasi kunci SDMK tahun 2025 antara lain Permenkes Nomor 3 Tahun 2025 yang mengatur disiplin profesi dan Permenkes Nomor 13 Tahun 2025 yang mengatur pengelolaan SDMK. Sebelumnya, Permenkes Nomor 19 Tahun 2024 telah memperjelas standar minimal SDM di Puskesmas, Pustu, dan Posyandu dalam kerangka Integrasi Layanan Primer (ILP). dr Ryan menekankan adanya pembagian klaster layanan dan analisis beban kerja berbasis karakteristik wilayah (non-terpencil, terpencil, sangat terpencil). Pada tahun ini juga mulai diperkenalkan perencanaan tenaga baru di layanan primer yang meliputi dokter layanan primer atau kedokteran keluarga, psikolog klinis, dan fisioterapis. Pendelegasian wewenang dan supervisi menjadi solusi penting untuk pemenuhan layanan di wilayah DTPK. Di akhir sesi, dr Ryan memaparkan tantangan utama yang akan dihadapi pada tahun 2026, antara lain retensi tenaga kesehatan, pemerataan distribusi SDM, penguatan literasi digital, dan peningkatan kapasitas manajerial Puskesmas agar ILP tidak sekadar administratif, tetapi berorientasi luaran.
Pada sesi selanjutnya, dr. Ryan Rachmad Nugraha, MPH membahas mengenai SDMK. Dua regulasi kunci SDMK tahun 2025 antara lain Permenkes Nomor 3 Tahun 2025 yang mengatur disiplin profesi dan Permenkes Nomor 13 Tahun 2025 yang mengatur pengelolaan SDMK. Sebelumnya, Permenkes Nomor 19 Tahun 2024 telah memperjelas standar minimal SDM di Puskesmas, Pustu, dan Posyandu dalam kerangka Integrasi Layanan Primer (ILP). dr Ryan menekankan adanya pembagian klaster layanan dan analisis beban kerja berbasis karakteristik wilayah (non-terpencil, terpencil, sangat terpencil). Pada tahun ini juga mulai diperkenalkan perencanaan tenaga baru di layanan primer yang meliputi dokter layanan primer atau kedokteran keluarga, psikolog klinis, dan fisioterapis. Pendelegasian wewenang dan supervisi menjadi solusi penting untuk pemenuhan layanan di wilayah DTPK. Di akhir sesi, dr Ryan memaparkan tantangan utama yang akan dihadapi pada tahun 2026, antara lain retensi tenaga kesehatan, pemerataan distribusi SDM, penguatan literasi digital, dan peningkatan kapasitas manajerial Puskesmas agar ILP tidak sekadar administratif, tetapi berorientasi luaran. Relmbuss Biljers Fanda, MPH, PhD (Cand) menjelaskan mengenai aspek farmalkes. Tahun 2025 relatif minim regulasi farmasi yang langsung menyasar layanan primer.
Relmbuss Biljers Fanda, MPH, PhD (Cand) menjelaskan mengenai aspek farmalkes. Tahun 2025 relatif minim regulasi farmasi yang langsung menyasar layanan primer. Aspek terakhir dalam kaleidoskop ini adalah teknologi yang disampaikan oleh dr. Dini Prasetyawati, MPH. Transformasi teknologi kesehatan menjadi pilar strategis dalam mendukung ILP berbasis siklus hidup dan penguatan jejaring layanan primer. Sistem Informasi Kesehatan Nasional (SIKN) dan SATUSEHAT menjadi kunci dalam integrasi sistem informasi layanan primer. dr Dini menyampaikan tantangan utama dalam sistem informasi kesehatan yang meliputi fragmentasi aplikasi, beban pencatatan, dan ketimpangan infrastruktur digital. Pelatihan berkelanjutan, pemerataan infrastruktur digital, regulasi pertukaran data lintas sektor, dan penguatan tata kelola sistem informasi ILP menjadi rekomendasi dalam penguatan aspek teknologi kesehatan untuk 2026.
Aspek terakhir dalam kaleidoskop ini adalah teknologi yang disampaikan oleh dr. Dini Prasetyawati, MPH. Transformasi teknologi kesehatan menjadi pilar strategis dalam mendukung ILP berbasis siklus hidup dan penguatan jejaring layanan primer. Sistem Informasi Kesehatan Nasional (SIKN) dan SATUSEHAT menjadi kunci dalam integrasi sistem informasi layanan primer. dr Dini menyampaikan tantangan utama dalam sistem informasi kesehatan yang meliputi fragmentasi aplikasi, beban pencatatan, dan ketimpangan infrastruktur digital. Pelatihan berkelanjutan, pemerataan infrastruktur digital, regulasi pertukaran data lintas sektor, dan penguatan tata kelola sistem informasi ILP menjadi rekomendasi dalam penguatan aspek teknologi kesehatan untuk 2026. Pembahas pertama adalah Andri Mursita, SKM, M.Epid sebagai perwakilan Tim Kerja Integrasi Layanan Primer Kementerian Kesehatan RI. Andri menekankan hingga awal 2026 sekitar 85,7 persen Puskesmas di Indonesia telah menerapkan ILP, namun implementasinya masih didominasi aspek administratif dan belum merata secara kualitas hingga Pustu dan Posyandu. Tantangan utama mencakup ketidaksinkronan regulasi pembiayaan, variasi insentif kader antar daerah, perubahan cara kerja tenaga kesehatan pasca penerapan ILP, serta keterbatasan sistem informasi yang belum sepenuhnya interoperabel. Kemenkes saat ini mendorong penguatan melalui pilot kapitasi berbasis kinerja, penataan logistik melalui SATUSEHAT Logistik, penyederhanaan aplikasi, dan pengembangan pemantauan wilayah setempat (PWS) digital. Pesan kunci pada pembahasan ini adalah ILP harus bergerak dari sekadar kepatuhan regulasi menuju peningkatan kualitas layanan primer berbasis kolaborasi lintas sektor.
Pembahas pertama adalah Andri Mursita, SKM, M.Epid sebagai perwakilan Tim Kerja Integrasi Layanan Primer Kementerian Kesehatan RI. Andri menekankan hingga awal 2026 sekitar 85,7 persen Puskesmas di Indonesia telah menerapkan ILP, namun implementasinya masih didominasi aspek administratif dan belum merata secara kualitas hingga Pustu dan Posyandu. Tantangan utama mencakup ketidaksinkronan regulasi pembiayaan, variasi insentif kader antar daerah, perubahan cara kerja tenaga kesehatan pasca penerapan ILP, serta keterbatasan sistem informasi yang belum sepenuhnya interoperabel. Kemenkes saat ini mendorong penguatan melalui pilot kapitasi berbasis kinerja, penataan logistik melalui SATUSEHAT Logistik, penyederhanaan aplikasi, dan pengembangan pemantauan wilayah setempat (PWS) digital. Pesan kunci pada pembahasan ini adalah ILP harus bergerak dari sekadar kepatuhan regulasi menuju peningkatan kualitas layanan primer berbasis kolaborasi lintas sektor. Pembahas kedua adalah Prof. Dr. dr. Mubasysyir Hasanbasri, M.A. Pada sesi ini Prof. Mubasysyir mendiskusikan terkait ILP yang merespons hasil riset PKMK dan menegaskan urgensi transformasi tata kelola sistem kesehatan yang lebih berorientasi pada luaran. Prof. Mubasysyir menekankan bahwa transformasi sistem kesehatan pada dasarnya harus diukur dari outcome, khususnya dalam upaya peningkatan derajat kesehatan masyarakat (improve health). Namun, capaian tersebut tidak dapat semata-mata diukur melalui indikator Standar Pelayanan Minimal (SPM) berbasis angka misalnya seperti penyakit yang telah tertangani dan lain-lain. Melainkan juga dari sejauh mana kapasitas pelayanan kesehatan telah menjangkau hingga tingkat desa.
Pembahas kedua adalah Prof. Dr. dr. Mubasysyir Hasanbasri, M.A. Pada sesi ini Prof. Mubasysyir mendiskusikan terkait ILP yang merespons hasil riset PKMK dan menegaskan urgensi transformasi tata kelola sistem kesehatan yang lebih berorientasi pada luaran. Prof. Mubasysyir menekankan bahwa transformasi sistem kesehatan pada dasarnya harus diukur dari outcome, khususnya dalam upaya peningkatan derajat kesehatan masyarakat (improve health). Namun, capaian tersebut tidak dapat semata-mata diukur melalui indikator Standar Pelayanan Minimal (SPM) berbasis angka misalnya seperti penyakit yang telah tertangani dan lain-lain. Melainkan juga dari sejauh mana kapasitas pelayanan kesehatan telah menjangkau hingga tingkat desa. Pembahas terakhir yaitu Endang Pamungkasiwi, SKM, M.Kes, yang memaparkan tantangan regulasi dan implementasi ILP, khususnya di Provinsi Daerah Istimewa Yogyakarta (DIY). Dari sisi regulasi dan infrastruktur, Endang menyoroti adanya beberapa tantangan dalam penerapan Pustu ILP di daerah perkotaan, mulai dari adanya keterbatasan lahan serta tingkat mobilitas masyarakat yang tinggi sehingga ILP kurang diminati. Selain itu, hingga saat ini belum ada regulasi yang mengatur secara spesifik peran dan keterlibatan fasilitas kesehatan swasta khususnya klinik pratama dalam sistem ILP. Tantangan lain yang juga dihadapi adalah minimnya insentif baik dalam bentuk dukungan Bahan Medis Habis Pakai (BMHP) maupun penguatan SDM. Pada aspek tata kelola kelembagaan, disparitas struktur organisasi dan tata kerja (SOTK) antara pemerintah pusat dan daerah menghambat koordinasi lintas sektor. Disisi lain, pelatihan yang kerap dilakukan secara daring dan mendadak di jam pelayanan mengganggu operasional puskesmas. Implementasi ILP dinilai belum terintegrasi secara kuat dengan program kesehatan yang telah berjalan, sehingga masing-masing program masih berjalan sendiri-sendiri dan memunculkan ego sektoral. Isu digitalisasi data juga menjadi perhatian, khususnya terkait pemanfaatan platform SATUSEHAT yang dinilai belum sepenuhnya mendukung kebutuhan operasional harian layanan kesehatan.
Pembahas terakhir yaitu Endang Pamungkasiwi, SKM, M.Kes, yang memaparkan tantangan regulasi dan implementasi ILP, khususnya di Provinsi Daerah Istimewa Yogyakarta (DIY). Dari sisi regulasi dan infrastruktur, Endang menyoroti adanya beberapa tantangan dalam penerapan Pustu ILP di daerah perkotaan, mulai dari adanya keterbatasan lahan serta tingkat mobilitas masyarakat yang tinggi sehingga ILP kurang diminati. Selain itu, hingga saat ini belum ada regulasi yang mengatur secara spesifik peran dan keterlibatan fasilitas kesehatan swasta khususnya klinik pratama dalam sistem ILP. Tantangan lain yang juga dihadapi adalah minimnya insentif baik dalam bentuk dukungan Bahan Medis Habis Pakai (BMHP) maupun penguatan SDM. Pada aspek tata kelola kelembagaan, disparitas struktur organisasi dan tata kerja (SOTK) antara pemerintah pusat dan daerah menghambat koordinasi lintas sektor. Disisi lain, pelatihan yang kerap dilakukan secara daring dan mendadak di jam pelayanan mengganggu operasional puskesmas. Implementasi ILP dinilai belum terintegrasi secara kuat dengan program kesehatan yang telah berjalan, sehingga masing-masing program masih berjalan sendiri-sendiri dan memunculkan ego sektoral. Isu digitalisasi data juga menjadi perhatian, khususnya terkait pemanfaatan platform SATUSEHAT yang dinilai belum sepenuhnya mendukung kebutuhan operasional harian layanan kesehatan.