Day V
Laporan Hari I  Laporan Hari II
Laporan Hari II  Laporan Hari III
Laporan Hari III Laporan Hari IV
Laporan Hari IV Laporan Hari V
Laporan Hari V
Laporan Strategies for Private Sector and Engagement in Health
Seperti biasa, peserta membuat ringkasan dari hari kemarin. Hal ini merupakan keuntungan lebih bagi peserta karena kemarin kelas terbagi dalam dua kelompok (kelompok UMIC dan kelompok LMIC), dan mereka juga terbagi ke dalam kelompok pada saat kunjungan lapangan. Dengan demikian peserta tetap mendapat gambaran umum dari kelompok-kelompok lain.
Ringkasan dari kunjungan lapangan dari kelompok lain kemarin adalah:
- Friendly Care
Ini merupakan jaringan (terdiri dari 6 klinik) penyediaan layanan dasar untuk kelompok middle class, dengan berbagai pelayanan untuk family planning and reproductive health, termasuk konsultasi spesialis, laboratory services, diagnostic, radiology, physical mobile clinics, some minor surgery, etc. Friendly Care mengenakan biaya hanya sepertiga dari harga umum, hanya utk BEP. Mereka tidak mendapat dana dari pemerintah dan mereka merupakan organisasi nirlaba, sehingga biaya yg mereka kenakan hanya untuk menutup BEP, sekitar sepertiga dari harga sector swasta pada umumnya.
- Well-Family midwive clinic
Menyediakan franchise pelayanan untuk ibu hamil dan melahirkan, saat ini terdiri dari 137 klinik kebidanan. Keuntungan menjadi anggota franchise ini adalah mereka mendapat pelatihan (di awal mau pun untuk refreshing/upgrading), peralatan (bisa dipinjam atau dibeli) dan sudah terakreditasi PhilHealth sehingga bisa melayani pasien yg di-cover PhilHealth. (PhilHealth akan membayar P1,500 untuk ANC, P8,000 untuk melahirkan, dengan catatan: hanya dibayar P650 jika ibu yg melahirkan ini merupakan hasil rujukan dari rumah bidan (tujuannya: memotivasi bidan untuk mengusahakan agar ibu melahirkan di fasilitas, bukan di rumah - lalu menunggu situasi darurat sebelum dirujuk ke fasilitas), dan P1,550 untuk post-natal care). Biaya yg dikenakan (untuk pasien yg belum di-cover PhilHealth) lebih rendah juga dari biaya umum (swasta) tetapi lebih tinggi dari biaya di sector pemerintah. Biasanya pasien yg dilayani berasal dari kelompok menengah ke bawah.
Setelah itu, kembali sesi diisi dengan penjelasan mengenai salah satu tools lain, kali ini membahas dari sisi konsumen, dengan menggunakan instrument pembiayaan.
Demand Side Financing (Malabika Sarker)
 Konsep yg mendasari pentingnya tools ini adalah pembiayaan berbasis hasil, artinya mengaitkan insentif dengan kinerja tertentu. Konsep ini bisa diterapkan baik di sisi supply (performance based financing, misalnya), mau pun di sisi demand (conditional/unconditional cash transfer dan vouchers, misalnya).
Konsep yg mendasari pentingnya tools ini adalah pembiayaan berbasis hasil, artinya mengaitkan insentif dengan kinerja tertentu. Konsep ini bisa diterapkan baik di sisi supply (performance based financing, misalnya), mau pun di sisi demand (conditional/unconditional cash transfer dan vouchers, misalnya).
Cash transfer biasanya diberikan ke rumahtangga baik menggunakan prasyarat tertentu (jika ibu menggunakan layanan kesehatan selama masa kehamilan dan melahirkan dan pasca melahirkan, misalnya) atau pun tanpa prasyarat tertentu (misalnya memberikan tambahan pendapatan bulanan untuk rumahtangga). Pengalaman di beberapa Negara berkembang menunjukkan bahwa conditional Cash Transfer (CCT) memiliki potensi untuk menstimulasi demand terhadap pelayanan kesehatan, sementara unconditional cash transfer biasanya lebih ditujukan untuk penanggulangan kemiskinan secara umum. Keberhasilan CCT akan sangat bergantung pada nilai uang yg diberikan ke rumahtangga, bagaimana mekanisme pemberiannya, bagaimana enforcement terhadap prasyaratnya (sistem pencatatannya), ketepatan sasaran dan transparansi dari pengelolaannya.
Vouchers biasanya digunakan oleh pemerintah atau donor-driven. Sasarannya didefinisikan secara jelas (untuk kelompok tertentu, pada wilayah geografis tertentu, dsb). Voucher diberikan kepada kelompok sasaran, tetapi pembayarannya dilakukan oleh pemerintah atau donor kepada provider-nya. Biasanya voucher dikombinasikan dengan pemberian uang/cash untuk mengganti biaya transport.
Hal terpenting yang perlu diingat adalah:
- Demand-side financing tidak akan berhasil jika kita tidak memiliki control terhadap kualitas (artinya: kita tidak bisa memastikan bahwa pelayanan yg tersedia bermutu), dan tidak memiliki control terhadap supply-chain (artinya: kita tidak bisa memastikan bahwa pelayanan, obat dan peralatan yg dibutuhkan tersedia pada saat pasien membutuhkan).
- Sampai sejauh ini bukti literature menunjukkan bahwa demand-side financing yang efektif meningkatkan demand adalah yg dilakukan di Negara-negara dimana telah tersedia pelayanan yg gratis (misalnya, karena sudah disediakan secara Cuma-Cuma oleh pemerintah atau sudah di-biayai melalui asuransi social). Belum tersedia bukti yg cukup dimana demand-side financing akan berhasil di Negara-negara dimana pelayanan yg tersedia masih mengenakan biaya untuk pasien. Artinya, kita perlu menggarisbawahi bahwa financial-barrier ada pada point dimana pelayanan tersedia, dan juga pada kemampuan pasien untuk pergi ke tempat pelayanan. CCT, misalnya, diberikan bukan supaya rumahtangga bisa membayar biaya (charges) untuk mendapatkan pelayanan, tetapi supaya mereka bisa membayar biaya (cost) yg dibutuhkan untuk pergi ke fasilitas kesehatan, atau sebagai insentif untuk pergi ke fasilitas pelayanan (tidak soal apakah fasilitas ini merupakan fasilitas swasta atau pemerintah).
- Demand-side financing juga tidak akan mengatasi masalah jika masyarakat tidak mengakses pelayanan kesehatan karena factor non-financial barriers.
Sesi berikutnya kembali berupa studi kasus. Kali ini, studi kasusnya adalah bagaimana vouchers diterapkan di Bangladesh.
Sesi selanjutnya bukan merupakan sesi tentang tools yg tersedia, tetapi lebih pada salah satu actor dalam sector swasta yaitu penyedia pelayanan informal dan bagaimana kita merespon hal ini.
Informal Providers (Dominic Montagu)
Di region Asia, para penyedia layanan informal adalah bagian besar dari sistem, walau pun mereka secara resmi tidak pernah terlihat (invisible) di dalam sistem. Biasanya bila suatu service delivery dijelaskan di dalam sistem, maka yg ditampilkan biasanya adalah berapa jumlah tenaga kesehatan di puskesmas, berapa puskesmas, berapa pustu, berapa polindes, dst. Tetapi dalam dunia nyata, masyarakat pergi bukan ke dokter di puskesmas atau bahkan ke puskesmas, melainkan pergi ke informal providers (mulai dari bidan praktek sampai penyembuh tradisional). Sehingga bila dilihat sebenarnya share terbesar adalah di sector swasta, tidak soal apakah mereka formal atau informal, terlatih atau tidak. Sehingga apabila kita memikirkan tentang bagaimana melibatkan sector swasta, kita tidak bisa (dan tidak boleh) mengabaikan mereka.
Informal providers biasanya tidak memiliki gelar tertentu (berdasarkan jalur pendidikan khusus), tidak ada standar kualitas yg disepakati, tidak berada di bawah aturan regulasi/sistem monitoring atau supervisi dan jarang sekali yg membentuk suatu asosiasi.
Contoh informal providers:
- Penjual obat
- Dukun bayi
- Penyembuh tradisional
Sebuah systematic literature review (sekitar 109 literature) membahas intervensi apa yg cukup potensial untuk menghadapi informal providers (berdasarkan experiences di beberapa negara berkembang), yaitu:
- Merubah situasi pasar (bukan melatih para informal providers ... karena ternyata ini bukan intervensi yg efektif) : misalnya mengaitkan insentif dengan perilaku tertentu, microfinancing, dll
- Memasukkan mereka ke dalam sistem melalui proses regulasi: misalnya di-register sehingga bisa mulai di-data dan di-supervisi. Tetapi tentu saja kita harus mempertimbangkan biaya yg terlibat untuk melakukan supervise (misalnya: siapa yg melakukan, apa otoritas mereka, dsb). Jika tidak, maka yg terjadi adalah adanya sekelompok aparat yg berkeliling menangkap/memenjarakan para informal providers, atau mengancam utk menangkap/memenjarakan sehingga secara tidak langsung menciptakan peluang 'pemerasan' dan pungli.
- Mengurangi fragmentasi di antara para informal providers itu sendiri dengan cara mendorong mereka untuk membentuk asosiasi, sehingga memudahkan interaksi antara pemerintah dengan mereka (misal: Dinkes akan sulit berkomunikasi/menyampaikan informasi kebijakan kepada 2,000+ toko obat, tetapi akan lebih mudah seandainya ada Asosiasi Penjual Obat)
- Membuat mapping informal providers
- Mengaitkan mereka ke dalam sistem rujukan, tetapi untuk melakukan ini kita harus mengatasi keberatan dari Dinkes dan dari organisasi profesi/bidan
Dengan selesainya sesi ini, selesai pula penyampaian materi course ini. Esok, di hari terakhir, hanya akan diisi dengan ringkasan harian (seperti biasa), disusul dengan ringkasan/review seluruh course, presentasi poster hasil kerja kelompok peserta, pemilihan poster terbaik dan penutupan.


 Kemudian disajikan mengenai kasus hasil evaluasi contracting di Pakistan (kasus tersedia dalam bahan bacaan yg harus dibaca peserta). Contracting di Pakistan dilakukan pada level Basic Health Units (BHU) yang menyediakan pelayanan primer. Hal ini dilakukan karena masyakarat menganggap pelayanan di sector public buruk, dokter tidak ada di tempat, akibatnya masyarakat lebih suka pergi ke fasilitas swasta. Oleh karena itu disusunlah kontrak dengan pihak swasta (PRSP) untuk menyediakan pelayanan yang dibutuhkan. Daerah dibagi ke dalam cluster, dimana 3 BHU dikelompokkan ke dalam 1 cluster dan dimanajemeni oleh seorang dokter. Saat itu ada 12 dokter, kemudian PRSP merekrut 23 dokter baru. Insentif yang ditawarkan menarik: termasuk peningkatan gaji sebesar 150% tetapi mereka dilarang melakukan praktek pribadi, pinjaman tanpa bunga untuk mobil, dan lain-lain. Setelah masa kontrak berakhir terlihat dari evaluasi bahwa utilitas pelayanan meningkat, kepuasan pasien terhadap pelayanan meningkat, fasilitas di-upgrade dan dokter tersedia. Hal-hal ini tersedia walau pun nilai kontrak yang diberikan tidak lebih mahal daripada nilai yang dikeluarkan pemerintah selama ini untuk sector public, jadi secara umum ada peningkatan efisiensi dan cost-effectiveness. Namun ada satu hal yang tidak masuk di dalam kontrak yaitu kualitas, sehingga evaluasi tidak menunjukkan bahwa kualitas (clinical care quality) berubah (tidak bertambah baik walau pun juga tidak bertambah buruk).
Kemudian disajikan mengenai kasus hasil evaluasi contracting di Pakistan (kasus tersedia dalam bahan bacaan yg harus dibaca peserta). Contracting di Pakistan dilakukan pada level Basic Health Units (BHU) yang menyediakan pelayanan primer. Hal ini dilakukan karena masyakarat menganggap pelayanan di sector public buruk, dokter tidak ada di tempat, akibatnya masyarakat lebih suka pergi ke fasilitas swasta. Oleh karena itu disusunlah kontrak dengan pihak swasta (PRSP) untuk menyediakan pelayanan yang dibutuhkan. Daerah dibagi ke dalam cluster, dimana 3 BHU dikelompokkan ke dalam 1 cluster dan dimanajemeni oleh seorang dokter. Saat itu ada 12 dokter, kemudian PRSP merekrut 23 dokter baru. Insentif yang ditawarkan menarik: termasuk peningkatan gaji sebesar 150% tetapi mereka dilarang melakukan praktek pribadi, pinjaman tanpa bunga untuk mobil, dan lain-lain. Setelah masa kontrak berakhir terlihat dari evaluasi bahwa utilitas pelayanan meningkat, kepuasan pasien terhadap pelayanan meningkat, fasilitas di-upgrade dan dokter tersedia. Hal-hal ini tersedia walau pun nilai kontrak yang diberikan tidak lebih mahal daripada nilai yang dikeluarkan pemerintah selama ini untuk sector public, jadi secara umum ada peningkatan efisiensi dan cost-effectiveness. Namun ada satu hal yang tidak masuk di dalam kontrak yaitu kualitas, sehingga evaluasi tidak menunjukkan bahwa kualitas (clinical care quality) berubah (tidak bertambah baik walau pun juga tidak bertambah buruk). Strategi yg dilakukan adalah market domination: karena tanpa market share yg besar, PhilHealth akan sulit bernegosiasi dengan providers. Dan sebaliknya, bagaimana kita bisa melakukan market domination jika kita tidak tahu siapa market kita. Oleh karena itu kunci dari strategi ini adalah sistem informasi: PhilHealth saat ini memiliki informasi yg paling lengkap mengenai rumahsakit di Filipina, jauh lebih lengkap dari data yg dimiliki pemerintah (depkes).
Strategi yg dilakukan adalah market domination: karena tanpa market share yg besar, PhilHealth akan sulit bernegosiasi dengan providers. Dan sebaliknya, bagaimana kita bisa melakukan market domination jika kita tidak tahu siapa market kita. Oleh karena itu kunci dari strategi ini adalah sistem informasi: PhilHealth saat ini memiliki informasi yg paling lengkap mengenai rumahsakit di Filipina, jauh lebih lengkap dari data yg dimiliki pemerintah (depkes). Hari ketiga dimulai dengan ringkasan dari hari kedua. Sama seperti kemarin, peserta yang menyajikan ringkasan ini. Peserta hari ini cukup kreatif karena kali ini ringkasan disajikan dalam bentuk seolah-olah dua peserta melakukan Tanya jawab dalam sebuah acara TV. Hal ini membuat presentasi ringkasan lebih menarik untuk diikuti dan kadang-kadang diselipi lelucon.
Hari ketiga dimulai dengan ringkasan dari hari kedua. Sama seperti kemarin, peserta yang menyajikan ringkasan ini. Peserta hari ini cukup kreatif karena kali ini ringkasan disajikan dalam bentuk seolah-olah dua peserta melakukan Tanya jawab dalam sebuah acara TV. Hal ini membuat presentasi ringkasan lebih menarik untuk diikuti dan kadang-kadang diselipi lelucon. Hari kedua dimulai dengan penyajian ringkasan dari sesi-sesi pada hari pertama. Menariknya, peserta yang diminta membuat dan menyajikan ringkasan, sehingga ini bisa menjadi indikasi pemahaman peserta terhadap materi yang disampaikan.
Hari kedua dimulai dengan penyajian ringkasan dari sesi-sesi pada hari pertama. Menariknya, peserta yang diminta membuat dan menyajikan ringkasan, sehingga ini bisa menjadi indikasi pemahaman peserta terhadap materi yang disampaikan.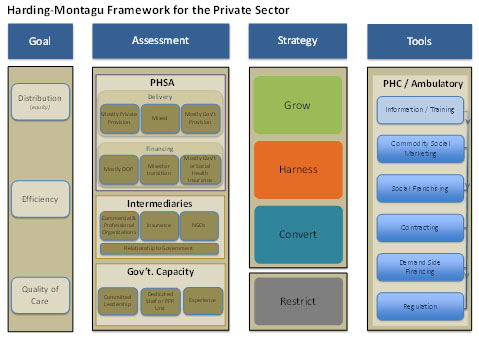



 Ini adalah sebuah course yang disusun bersama oleh Asia Network for Health System Strengthening (ANHSS) bekerjasama dengan World Bank Institute. ANHSS menyelenggarakan empat acara tahunan, yang meliputi topik-topik Hospital Reform, Public-Private Partnership, Flagship program on Health Sector Reform dan Equity in Health. Course ini adalah bagian dari kegiatan Public-Private Partnership cluster dan telah diselenggarakan untuk tahun ke-tiga. Pada tahun pertama (2010), course ini diselenggarakan di Bali dan secara umum memperkenalkan kerangka pikir PPPs. Pada tahun kedua (2011), course ini diselenggarakan di Bangkok dan memiliki dua jalur; satu jalur khusus berfokus pada PPPs dalam level pelayanan primer, dan jalur yang lain berfokus pada PPPs pada level RS. Untuk course kali ini, lebih terfokus kembali pada PPPs pada level pelayanan primer, dengan dua jalur konsentrasi yaitu dalam konteks Lower-Middle Income Countries dan konteks Upper-Middle Income Countries.
Ini adalah sebuah course yang disusun bersama oleh Asia Network for Health System Strengthening (ANHSS) bekerjasama dengan World Bank Institute. ANHSS menyelenggarakan empat acara tahunan, yang meliputi topik-topik Hospital Reform, Public-Private Partnership, Flagship program on Health Sector Reform dan Equity in Health. Course ini adalah bagian dari kegiatan Public-Private Partnership cluster dan telah diselenggarakan untuk tahun ke-tiga. Pada tahun pertama (2010), course ini diselenggarakan di Bali dan secara umum memperkenalkan kerangka pikir PPPs. Pada tahun kedua (2011), course ini diselenggarakan di Bangkok dan memiliki dua jalur; satu jalur khusus berfokus pada PPPs dalam level pelayanan primer, dan jalur yang lain berfokus pada PPPs pada level RS. Untuk course kali ini, lebih terfokus kembali pada PPPs pada level pelayanan primer, dengan dua jalur konsentrasi yaitu dalam konteks Lower-Middle Income Countries dan konteks Upper-Middle Income Countries.
